
31岁男性患者因“咳嗽1个月,伴发热咯血2 d”入院。
以咳嗽和咯血为主诉的1例青年肺结核住院患者,经规律抗结核治疗后病情一度好转。突发胸闷气急,逐渐加重,无胸痛咯血,查体:脉搏133次/min,血压 118/86 mmHg(1 mmHg=0.133 kPa),右上肺呼吸音减弱,余肺呼吸音粗。
血气分析:pH值为7.420,氧分压(PaO2)57.0 mmHg,二氧化碳分压(PaCO2)29.1 mmHg,吸入氧浓度(FiO2)为41%。急行胸部CT增强扫描,显示左右肺动脉主干及分支充盈缺损;考虑合并肺血栓栓塞症。
立即加抗凝治疗及经皮下腔静脉滤器置入术。
经治疗后患者临床症状消失,半月后复查胸部CT提示患者肺动脉内血栓明显减少。
结核科;呼吸科

版权归中华医学会所有。本文为遵循CC-BY-NC-ND协议的开放获取文章。
肺栓塞是以各种栓子阻塞肺动脉或其分支为其发病原因的一组疾病或临床综合征的总称,肺血栓栓塞症(PTE)是肺栓塞的最常见类型。我国为肺结核高负担国家,目前仍为危及公共安全的主要传染性疾病之一。肺栓塞是肺结核病死率较高的并发症,且在合并肺结核等肺部疾病时,肺栓塞的临床表现与肺结核等肺部疾病所表现的症状相似,而极容易漏诊及误诊。因此我们报道一例青年肺结核合并肺栓塞患者,以期早期发现、诊断肺栓塞,及时抗凝治疗,降低患者死亡风险。
患者,男,31岁,因“咳嗽1个月,伴发热咯血2 d”于2021年3月11日急诊入我院。患者1个月前无明显诱因下出现咳嗽,咳少量黄痰,自行口服抗感染药后症状未见好转。2 d患者开始出现胸闷气促,活动后加重,有发热,具体未测量,咯血,色鲜红,每天约2~3次,每次10 ml,无胃内容物,无黑便,就诊于我院,血常规:白细胞13.0×109/L,中性粒细胞百分比70.7%;葡萄糖19.91 mmol/L;摄胸部CT提示右肺上叶及下叶见大片状高密度影,结核感染T细胞检测:阳性(+);痰找抗酸杆菌:2次未检出;痰结核分枝杆菌核酸检测(Xpert)阳性,利福平耐药检测未检出或低于检测限。诊断“肺结核”,予3月15日起按2HREZ/4HR抗结核,卡络磺钠止血,治疗3 d后患者体温逐渐正常,胸闷缓解,未再咯血,停用止血药。3月21日患者再次出现胸闷,逐渐加重,无胸痛咯血。患者否认高血压、糖尿病史等病史,否认吸烟史及药物过敏史。体检:体温36.6 ℃,脉搏133次/min,呼吸30次/min,血压118/86 mmHg(1 mmHg=0.133 kPa),血氧饱和度 93%,右上肺呼吸音减弱,余肺呼吸音粗。心率133次/min,节律齐,各瓣膜听诊区未问及杂音。腹平软无压痛,肝脾肋下未触及,双下肢不肿。
急查血气分析:pH值为7.420,氧分压(PaO2)57.0 mmHg,二氧化碳分压(PaCO2)29.1 mmHg,吸入氧浓度(FiO2)为41%;N-端脑利钠肽前体5180 ng/L;血常规:白细胞7.3×109/L, 红细胞5.72×1012/L,血红蛋白140 g/L,血小板262×109/L;凝血功能:凝血酶原时间12.8 s,凝血酶时间18.4 s,活化部分凝血酶时间35.7 s,国际标准化比值:1.10,D-二聚体18 070 μg/L,纤维蛋白原5.14 g/L;床边胸片排除自发性气胸。同步完善下肢血管B超:右侧腘静脉内几乎充满中等样回声,心脏彩超:射血分数(EF):55%,右心增大,肺动脉高压(54 mmHg),三尖瓣、肺动脉瓣轻度返流。左室收缩功能正常低值。胸部增强CT扫描示左右肺动脉主干及分支充盈缺损(图1,2)。
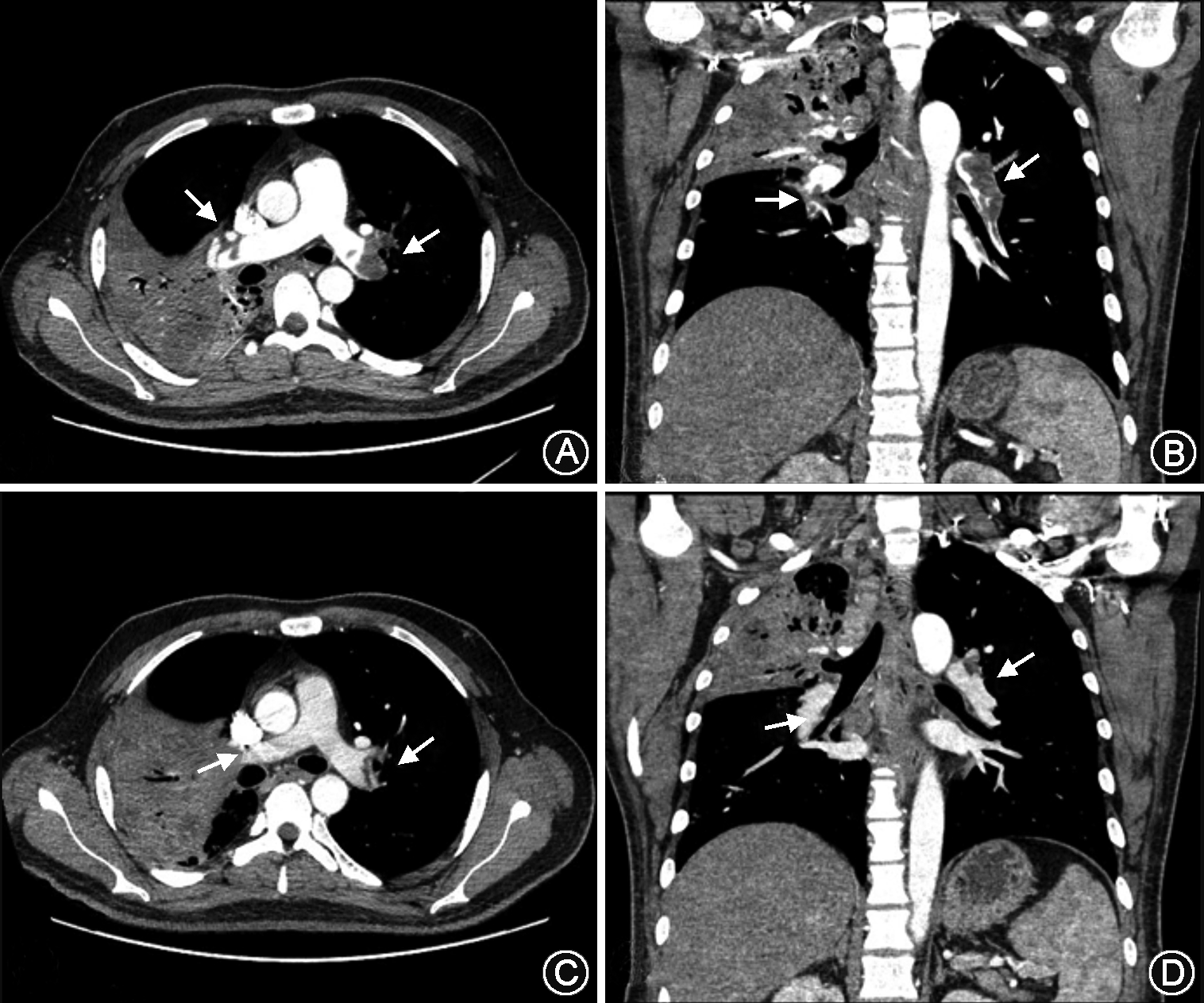

1. 继发性肺结核病原学阳性,双侧,初治:患者有咳嗽、发热、咯血等症状,胸部CT提示右肺上叶及下叶见大片状高密度影,结核感染T细胞检测:阳性(+);痰结核分枝杆菌核酸检测(Xpert)阳性,利福平耐药未检出。
2. 急性肺血栓栓塞症(中高危):患者住院期间突发胸闷气急;查D-二聚体18 070 μg/L,胸部增强CT扫描示左右肺动脉主干及分支充盈缺损,心脏彩超:右心增大,肺动脉高压(54 mmHg),N-端脑利钠肽前体5 180 ng/L;患者血流发动力学稳定。
入院后予予利奈唑胺联合美罗培南抗感染治疗;德谷胰岛素10 U晚上22时,门冬胰岛素6 U,3餐前皮下注射治疗降血糖;异烟肼+利福平+乙胺丁醇+吡嗪酰胺抗结核治疗。因患者属于中高危,血流动力学稳定,予皮下注射低分子肝素钙抗凝8 200 U,每12小时1次,加用口服抗凝药物华法林2.5 mg,每日1次,监测国际标准化比值(INR),调整剂量;同时行经皮下腔静脉滤器置入术。
经治疗4 d后患者胸闷气急逐步缓解。复查双下肢深静脉B超:右侧腘静脉内中等样回声(栓子形成,大小约20 mm×3 mm)。双下肢股静脉、左侧腘静脉血流通畅。凝血功能:D-二聚体3 260 μg/L血气分析:pH值为7.463,氧分压(PaO2)69.1 mmHg,二氧化碳分压(PaCO2)37.4 mmHg,吸入氧浓度(FiO2)为21%。治疗半个月后复查胸部增强CT提示患者左右肺动脉主干及分支少许充盈缺损。患者病情稳定,带药口服抗结核及抗凝药物出院。
结核病目前仍是严重危害人类健康的重大公共卫生问题。2019年全球估算结核发病1 000万例,死亡140万例,中国估算病例83.3万例,死亡3.3万例[1]。肺栓塞是以各种栓子阻塞肺动脉或其分支为发病原因的一组疾病或临床综合征的总称。肺血栓栓塞症(PTE)为肺栓塞的最常见类型。PTE血栓主要来自于下肢的深静脉血栓形成(DVT)。PTE和DVT合称为静脉血栓栓塞症(VTE),它们具有相同的易患因素,是VTE在不同部位、不同阶段的两种临床表现形式[2]。美国VTE的发病率为1.17/1 000人年[3],2008年我国60家大型医院的统计数据显示住院患者中PTE的比例为1.45‰[4]。目前我国尚无结核病合并VTE的大型流行病学数据报道。肺结核或肺炎往往能掩盖PTE的临床表现,为肺结核合并PTE漏诊率高的原因。由于PTE的病死率和致残率都较高,国外研究发现其7 d全因病死率为1.9%~2.9%,30天全因病死率为4.9%~6.6%[5]。因此开展结核病合并VTE的发病率的多中心研究尤为必要,临床医生更应加强结核病合并VTE的认识及早发现合并VTE,及时处理,目的是为减少PTE导致的结核病患者的致死率及致残率。
VTE可以发生在肺结核的任何阶段,既可以发生在结核病诊断之前,也可以发生在抗结核治疗之后;可以单纯表现为DVT或PTE,多数情况下PTE继发于DVT,大约70%的PTE患者可在下肢发现DVT。部分患者因出现下肢肿痛或胸痛等临床症状而被发现,进而诊断;部分患者临床症状轻微往往被漏诊而发展为慢性PTE。静脉血栓形成的三要素为静脉血流淤滞、血管内皮损伤和血液高凝状态[6]。肺结核特别是重症结核时,将进一步放大上述危险因素。重症结核病患者血小板凝集程度和比率增加;重症结核病患者往往存在发热及食欲低下,而出现脱水可能,导致血液黏滞度增加[7];结核患者单核细胞、巨噬细胞释放肿瘤坏死因子及白介素-6等细胞因子作用于肝脏致纤维蛋白原等凝血因子增加;结核分枝杆菌直接损伤血管内皮细胞;重症结核病患者无法下床活动加重血流淤滞等。本例患者有糖尿病及肥胖导致血液高凝状态;存在咯血及结核分枝杆菌直接损伤血管内皮细胞的血管内皮损伤;加之病情重而卧床,加重了静脉血流淤滞。患者存在导致血栓形成的多种高危因素。因此在病情一度好转后,再突然出现胸闷气急时,我们第一时间考虑到PTE,行胸部增强CT而确诊,调整治疗方案。
重症结核患者存在静脉血栓形成的多个高危因素。Dentan等[8]研究发现,活动性肺结核患者VTE风险是非结核病患者的2.9倍,合并VTE患者的病死率为15%,明显高于仅患者肺结核或仅患者VTE的患者病死率。结核病可能是VTE的独立危险因素[9],重症结核患者住院期间预防性抗凝治疗可能受益。如果存在活动性出血以及出血风险的患者,限制了抗凝药物的使用,应使用分级加压弹力袜和间歇充气加压泵进行机械预防。
肺结核合并PTE一经确诊后,首先需要进行危险分层,依据《肺血栓栓塞症诊疗与预防指南》中肺血栓栓塞症危险分层分为高危、中高危、中低危及低危组。只有急性高危PTE在无溶栓禁忌症时,推荐溶栓治疗,其余风险组在予吸氧及密切监测病情等一般支持治疗的前提下,抗凝为基础治疗。首选胃肠外抗凝药物如低分子肝素等药物,24小时内重叠华法林。胃肠外抗凝药物可以避免抗结核药物与抗凝药物之间相互作用。肺结核患者治疗时通常会使用利福平,利福平为CYP450酶的强诱导剂,可以加快华法林等口服抗凝药物的代谢,影响其抗凝治疗效果。此时需要增加华法林的剂量来维持INR达标。新型口服抗凝剂利伐沙班、达比加群等药物同样会受到利福平的影响,降低了血药浓度,应动态监测INR具体情况,来调整口服抗凝药物的使用[10]。本例患者在规律抗结核和规范使用抗凝药物治疗后,临床症状明显好转,患者脉肺动脉内栓子明显减少,但出院时仍未达到预期疗效,可能为利福平降低了华法林血药浓度有关。虽然本例患者INR一直未达标,但是患者临床症状好转,且该例患者肺结核病情严重,考虑到利福平为全杀菌药,故未撤换利福平,而是在密切监测患者INR时,及时调整华法林剂量。抗凝治疗的疗程至少为3个月,部分患者在抗凝治疗3个月后,仍存在血栓危险因素,需继续抗凝治疗,此时称为延展期抗凝治疗。延展期抗凝治疗对于预防VTE复发具有重要意义,同时也会带来出血风险。急性PTE是否需要进行延展期抗凝治疗,需考虑获益/风险比,以寻求风险与获益的最佳平衡点[2]。
综上,肺结核患者,特别是重症肺结核患者存在诱发肺血栓形成的高危因素。肺栓塞是肺结核病死率较高的并发症,且在合并肺结核等肺部疾病时,肺栓塞的临床表现与肺结核等肺部疾病所表现的症状相似,而极容易漏诊及误诊。因此,应重视对肺结核住院患者进行静脉血栓栓塞症危险因素的评估,对于存在高风险的患者及时给予机械预防或药物预防,以减少发展为静脉血栓形成的可能。住院肺结核患者在治疗中,出现不明原因低氧血症时,需考虑有肺血栓栓塞的可能。在肺结核合并肺栓塞治疗时,需注意抗结核药物与抗凝药物的相互影响,及时调整药物剂量。
所有作者均声明本研究不存在利益冲突



























