
患者,女性,84岁,因“右侧扁桃体周围脓肿”收入院。患者入院前曾因反复咽痛于外院给予抗感染治疗1个月,症状无改善。
咽痛,无发热、张口受限、呼吸困难、吞咽困难等。查体发现软腭右侧红肿隆起,悬雍垂略向左偏,双侧扁桃体Ⅱ度大,无红肿、化脓、溃烂及新生物,右侧咽侧壁向内移位。右侧颌下触及肿大淋巴结,无压痛,与周围组织无粘连。
行诊断性穿刺,脓腔内未抽出脓液,而是空气和血液。口咽CT、增强MRI检查,考虑为恶性肿瘤,且有颈部淋巴结转移,行B超引导下颈部淋巴结穿刺活检,病理示弥漫大B细胞淋巴瘤。
入院前后经过1个月余的抗生素治疗症状无改善,诊断明确后转入血液科分期,给予减毒免疫治疗方案(R-miniCHOP)化疗。
现化疗结束,复查未发现肿瘤残留。
耳鼻咽喉头颈外科

版权归中华医学会所有。本文为遵循CC-BY-NC-ND协议的开放获取文章。
扁桃体周围脓肿(peritonsillar abscess,PTA)是急性扁桃体炎最常见的局部并发症之一,指扁桃体被膜和咽缩肌之间的脓液聚集,是最常见的颈深间隙感染,可能并发败血症、气道阻塞[1, 2],青壮年的发病率高[3]。PTA根据部位不同分为前上型(最多见),后上型(较少见)、下型(极少见)、外侧型(罕见)[4]。药物治疗或外科引流是PTA的治疗方法,但对于有影响预后的危险因素、严重并发症的患者,外科引流是较好的选择[5]。
然而临床症状、体征疑似PTA的患者有时会误诊。我们接诊了1例初诊为扁桃体周围脓肿的患者,经过1个月余的抗生素治疗症状无改善,后经影像学检查及组织活检,最终诊断为弥漫大B细胞淋巴瘤(diffuse large B-cell lymphoma,DLBCL)。
患者,女性,84岁,因咽痛、咽部不适1个月入住我科,无发热、张口受限、呼吸困难、吞咽困难等,曾于外院诊断为扁桃体周围炎并行抗感染治疗,症状无改善。
入院体检发现软腭右侧红肿隆起,悬雍垂略向左偏,双侧扁桃体Ⅱ度大,无红肿、化脓、溃烂及新生物(图1A),右侧咽侧壁向内移位(图1B)。右侧颌下触及肿大淋巴结,无压痛,与周围组织无粘连。根据以往经验考虑为PTA,尝试进行诊断性穿刺,仅抽出了空气和少许血液,未见脓液。行口咽部CT检查(图2A、B),发现右侧咽侧壁改变,脓肿不能排除,右侧颈部淋巴结肿大。因为CT显示的脓腔壁较厚,不排除肿瘤可能,遂进一步行口咽增强MRI检查(图2C、D),发现右侧咽侧壁团块影,增强扫描呈环形强化,不排除恶性肿瘤伴感染。右侧颌下、颈部淋巴结增大并强化(图2E),考虑肿瘤转移。
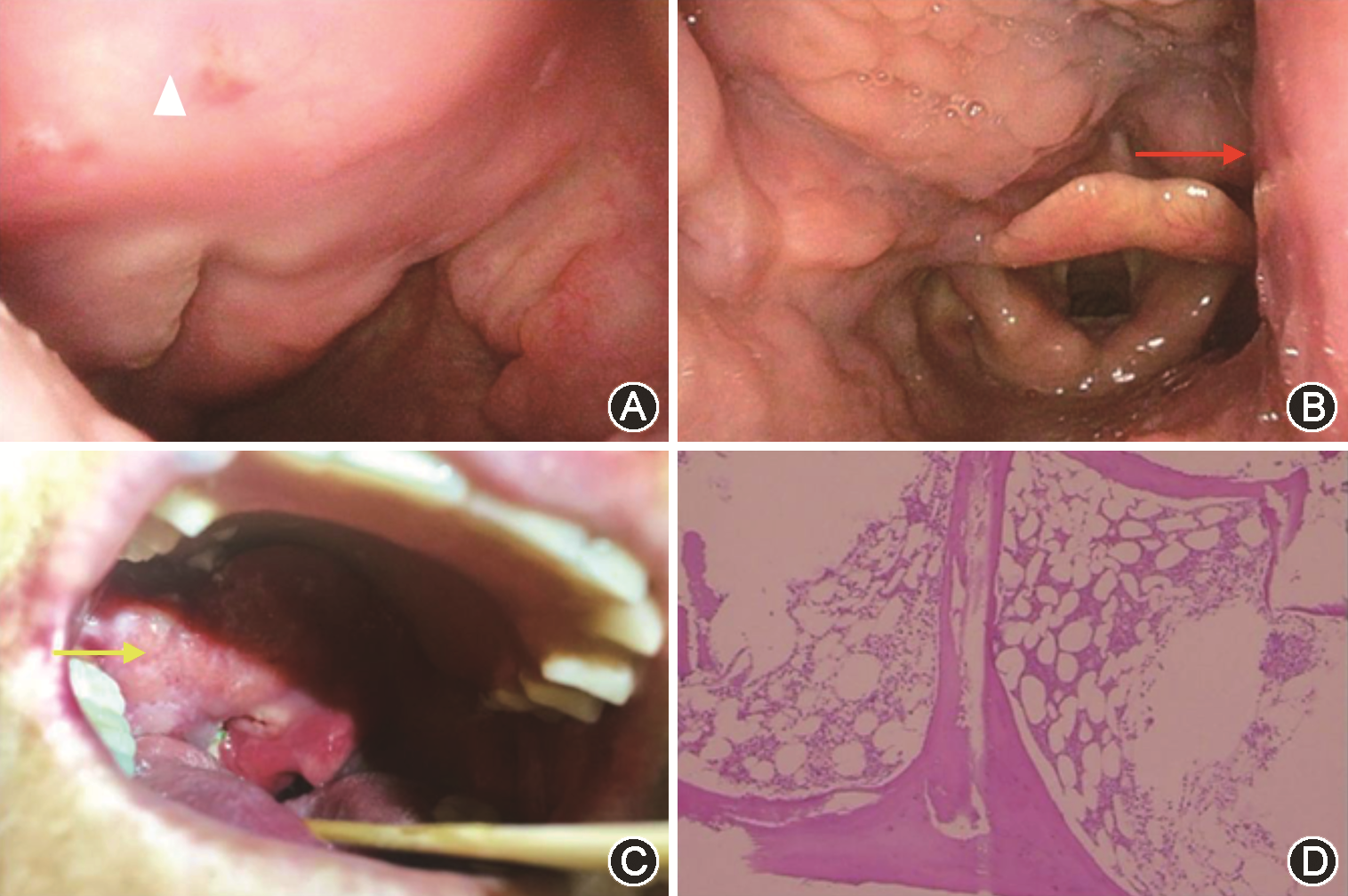



因患者颅脑MRI示右侧基底节区、右侧颞叶脑梗死(新鲜灶),MRA示颅内动脉多发狭窄,评估患者身体状态后,选择行超声引导下颈部淋巴结穿刺活检,病理示非霍奇金B细胞淋巴瘤,考虑DLBCL(图2F)。此时患者软腭也发生变化,软腭不再光滑,表现为高低不平的增生状态(图1C),并且出现了张口受限。遂请血液内科会诊,进一步行胸部CT示双肺慢性炎性病灶(纤维灶)、双肺小结节;腹部B超示肝胆胰脾肾未见异常;骨髓穿刺示骨髓增生活跃(约60%),网状纤维染色MF-1级(图1D);全身PET-CT检查示口咽右侧壁肿块,最大横截面约4.5 cm×4.1 cm,内见气体影,代谢增高,双侧颈部(Ⅰ、Ⅱ区)及右侧颈部Ⅲ区多发大小不等淋巴结,代谢增高,考虑口咽恶性肿瘤并感染,伴颈部淋巴结转移。后转入血液内科进一步治疗,确定分期为Ⅱ期(病灶累及韦氏环以及横膈之上的淋巴结引流区域)。
给予减毒免疫治疗方案(R-miniCHOP)治疗,即:利妥昔单抗500 mg 微量泵泵入(化疗前1 d)、250 ml生理盐水+注射用环磷酰胺0.8g 静脉滴注,1次/d(化疗第1天)、250 ml生理盐水+注射用盐酸表柔比星30 mg静脉滴注,1次/d(化疗第1~2天)、100 ml生理盐水+注射用硫酸长春地辛 4 mg静脉滴注,1次/d(化疗第1天)、泼尼松100 mg 晨起顿服(化疗第1~5天)。
目前已完成6个周期的化疗,复查无肿瘤残留。
急性扁桃体炎严重时可引起扁桃体周围炎(peritonsillar cellulitis,PTC)及PTA。根据是否有脓肿形成及脓肿的部位、范围,治疗上有一定的差异。PTA 需切开排脓或穿刺抽脓,且根据脓肿的部位不同,切开排脓或穿刺点也不同。临床上常采用诊断性穿刺的方式来确定是否有PTA形成,但诊断敏感性仅为78%,特异性为50%[6]。对于穿刺后未抽出脓液者,影像学检查(口咽部CT或MRI)非常重要,它可以帮助明确有无脓肿及脓肿的部位、范围等。
NHL的临床表现与发病部位相关,常表现为咽痛、咽部异物感、吞咽困难等,容易与上呼吸道感染、急性扁桃体炎、扁桃体周围炎、咽炎等混淆,故容易误诊。PTA患者通常表现为发热、喉咙痛、语言不清,有时牙关紧闭。体检可见下行性淋巴结肿大,腭舌弓红肿,软腭明显疼痛[7]。本例患者有咽喉疼痛,体检见软腭右侧肿胀隆起,因此我们凭经验诊断为PTA。但是患者行诊断性穿刺时仅抽出了空气,还是不能排除脓肿自行破溃的可能。进一步行口咽CT和增强MRI检查提示口咽部恶性肿瘤伴感染可能,且患者右侧颌下、颈部淋巴结增大并强化,考虑肿瘤可能性大。于是行超声引导下淋巴结穿刺活检,病理示非霍奇金B细胞淋巴瘤,考虑DLBCL。这警示我们今后在PTA的诊断治疗中注意不要误诊、漏诊。
淋巴瘤包括霍奇金淋巴瘤(Hodgkin lymphoma, HL)及非霍奇金淋巴瘤(non-Hodgkin lymphoma, NHL),HL绝大多数起自淋巴结,仅少数发生于结外(约5%)[8]。咽淋巴环是淋巴瘤的好发部位,占全身淋巴瘤的5%~10%[9], 咽淋巴环淋巴瘤主要是非霍奇金淋巴瘤(NHL),占全身NHL的25%~30%[9]。NHL中以DLBCL和鼻型结外NK/T细胞淋巴瘤最常见。NHL的发病率有一定增高趋势。病因尚不明确。
DLBCL是最常见的,占所有淋巴瘤的56.9%,Ⅱ期是最常见的分期[10]。软腭侵袭性淋巴瘤在CT上表现为边界不清的软组织肿块伴骨质破坏[11], MRI是评估软腭肿瘤最有效的诊断方法[12]。颈部淋巴转移多与原发肿瘤同侧,边缘不规则,轻至中度强化,边缘环形强化伴内部均匀实性低密度[13]。本例患者口咽增强MRI检查发现右侧咽侧壁团块增强扫描后呈环形强化,与炎症的表现不符。全身PET-CT检查和骨髓穿刺有助于DLBCL分期,但是组织病理才是诊断的金标准。本例经超声引导下颈部淋巴结穿刺活检,病理示非霍奇金B细胞淋巴瘤,考虑DLBCL。后完善骨髓穿刺、全身PET-CT等检查,分期为Ⅱ期。
口咽淋巴瘤最常发生于扁桃体,弥漫大B细胞淋巴瘤是预后最好的亚型,5年疾病特异生存率(disease-specific survival, DSS)为84%,但是老年、出现B症状(包括:发热、出汗、体质量减轻)、肿瘤起源于软腭会影响预后[14, 15]。本病确诊后首选化疗,DLBCL的治疗主要是CHOP方案。近年来,随着美罗华(利妥昔单抗)的应用,本病的预后大有改善。本例患者年龄大于80岁,故采用R-miniCHOP方案治疗,化疗的效果较好。
根据体检及临床表现,本病例初步诊断为扁桃体周围脓肿,然而,随着影像学检查的完善和疾病的进展,活组织检查病理为NHL(DLBCL)。本例给我们提出警示,老年患者如果表现为病史较长的咽痛,体检表现似扁桃体周围炎或扁桃体周围脓肿,应当谨慎诊断,以防误诊。






























