
孕妇32岁,孕12 W+6 D来中南大学湘雅医院产检,既往有一单绒毛膜双羊膜囊双胎因脑积水引产。此次为单胎妊娠,NT检查怀疑胎儿侧脑室扩张和脑干形态异常,孕15 W时复查证实胎儿脑室扩张、Z形脑干,且合并小脑发育不良,怀疑为Walker-Warburg综合征,孕16 W引产后基因检测发现CRPPA基因外显子7-9纯合性缺失,且分别遗传自其父母,最终诊断胎儿为Walker-Warburg综合征。
超声影像科;产科

版权归中华医学会所有。本文为遵循CC-BY-NC-ND协议的开放获取文章。
Walker-Warburg综合征是一种罕见的先天性常染色体隐性肌营养不良症,以脑部畸形和眼部异常为特征,预后差,产前诊断具有挑战性,据文献复习所知,对于没有先证者的早孕期Walker-Warburg综合征产前诊断病例国内外均暂未有报道。我们报道一例早孕NT检查时怀疑胎儿侧脑室扩张和脑干形态异常最终引产后诊断为Walker-Warburg综合征的病例,旨在提高对此病的认识,提醒超声医生早孕期怀疑胎儿侧脑室扩张时,在不增加扫查切面的基础上对脑干形态的观察可以将部分严重畸形胎儿诊断时间提前。
孕妇,32岁,孕12 W+6 D来中南大学湘雅医院产检。G2P0A1,2016年第一次妊娠为单绒毛膜双羊膜囊双胎,孕23周时超声检查发现双胎均严重脑积水于外院引产2女胎,未做遗传学检查。月经规则,非近亲结婚,无其他特殊病史,此次妊娠前夫妻双方染色体核型分析未见明显异常。
NT超声检查提示:CRL 58 mm,NT 1.4 mm,结构扫查发现双侧侧脑室内脉络丛短小,脉络丛长度/侧脑室长度约0.5,脑干扭曲呈z形,怀疑胎儿脑室扩张及脑干形态异常(图1)。嘱孕妇两周后复查,孕15周超声提示胎儿双侧侧脑室明显扩张,较宽处约11 mm,第三脑室宽约2.3 mm,Z形脑干,小脑横径8.2 mm(小于第1百分位),提示小脑发育不良(图2):双侧侧脑室明显扩张,小脑发育不良,Z形脑干。
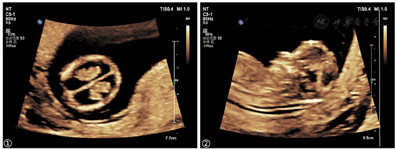

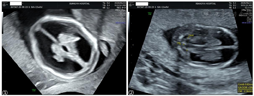

结合既往不良妊娠史考虑胎儿为复发性脑积水,可能为遗传因素导致,且此次合并Z形脑干及小脑发育不良,怀疑Walker-Warburg综合征,孕妇夫妻决定终止妊娠,于孕16周我院引产一男死胎,因脑组织自溶未能行引产后MRI检查及病理检查,留取胎儿标本及孕妇夫妻外周血做全外显子组测序,结果发现胎儿存在CRPPA基因外显子7-9的纯合性缺失(OMIM *614643,#616052),且分别遗传自其父母,最终诊断为CRPPA基因相关性Walker-Warburg综合征。
Walker-Warburg综合征是一种罕见的先天性常染色体隐性肌营养不良症,以脑部畸形和眼部异常为特征,临床表型最重,出生时即可表现为全身性肌无力、肌张力低下、生长发育迟缓、智力发育落后及癫痫,大多数在3岁以内死亡。Walker-Warburg综合征脑部异常包括鹅卵石脑皮质畸形,脑室扩张或脑积水,脑干发育异常(脑干扭曲呈z形),小脑发育不良,胼胝体发育不良,Dandy-Walker畸形,脑膨出等;眼部异常可表现为视网膜发育不良,先天性青光眼,小眼畸形,先天性白内障等。
孕中晚期产前影像学检查发现其特征性表现鹅卵石脑皮质畸形及合并眼部异常可诊断Walker-Warburg综合征,但在孕早期诊断具有挑战性。既往文献[1,2,3]中报道的早孕期或中孕早期诊断胎儿Walker-Warburg综合征病例均有同胞先证者,其典型超声表现为脑室扩张、脑干扭曲,可合并颅后窝其他异常。而我们的病例中虽然孕妇有双胎脑积水的不良孕史,但并未明确病因,此次早孕期超声检查对胎儿脑室扩张与颅后窝脑干形态异常的观察是早期发现Walker-Warburg综合征的关键。
脑室扩张在中晚孕期比较常见,以侧脑室宽度≥10 mm为诊断标准,发生率约1%,但在早孕期罕见且没有诊断标准,早孕期脑室扩张主要表现为脉络丛变小与侧脑室壁分离,而不是侧脑室增宽,Gwendolin等[4]研究了17例11W-13+6W的脑室扩张胎儿,发现其脉络丛与侧脑室宽度、长度、面积的比值中至少有两个均低于相同双顶径下其比值的第5百分位,以长度和面积比值诊断效率更高。但Loureiro等[5]研究中显示非整倍体尤其18-三体和13-三体胎儿早孕期脉络丛面积与侧脑室面积比值低的发生率远高于中晚孕期同类胎儿脑室扩张的发生率,这提示部分胎儿早孕期的脑室扩张可能是一过性过程,需要在中晚期复查。
早孕期NT标准切面即可获得胎儿颅脑正中矢状切面观察脑干形态等颅后窝情况[6]。组成脑干的中脑、脑桥、延髓在胚胎第7周时存在三个脑曲——中脑曲、脑桥曲、颈曲,三者相连似呈M形,正常情况下约在孕12-13周中脑和脑桥弯曲退化、脑干变直,若持续存在、脑干扭曲可呈z形,超过14 W的z形脑干被视为病理性的,常提示早孕中期脑发育过程的严重破坏[7,8,9],在Walker-Warburg综合征中较常见,需要进行完整的胎儿中枢神经系统超声评估及眼部评估。
该胎儿在15W时复查证实胎儿脑室扩张和z形脑干,且合并小脑发育不良,虽然两次检查都未发现眼部异常,但已高度提示Walker-Warburg综合征。产前超声怀疑的Walker-Warburg综合征均建议行遗传学检查,尽管不是所有病例能找到遗传学病因,我们的病例通过全外显子测序发现CRPPA基因外显子7-9的纯合性缺失,且遗传自其父母亲,据报道CRPPA基因的致病性变化被确定为除POMT1、POMT2、POMGNT1、FKTN、FKRP和LARGE基因外的Walker-Warburg综合征的比较常见的遗传学原因[10]。一旦诊断Walker-Warburg综合征应建议终止妊娠,在这种有家族史的病例中,再次出现患儿的概率有1/4,有经验的超声医生早孕期对胎儿颅脑的扫查即可诊断,或者孕妇下次妊娠选择辅助生殖行植入前胚胎遗传学诊断。
所有作者均声明本研究不存在利益冲突































