
患者,女,35岁,因"左颜面部肿胀1个月"入院。患者1个月前无明显诱因下左颜面部出现肿胀伴压痛,未就诊和治疗,1个月来肿胀逐渐加重,于我院门诊行鼻窦MRI平扫+增强,考虑为左上颌骨含牙囊肿,拟诊"上颌骨含牙囊肿(左)"收入院。
患者左侧鼻腔前端鼻底隆起,质地稍软。左侧颜面部肿胀,表面皮肤压痛无充血,左侧鼻唇沟变浅,双眼瞬目可,鼓腮无漏气,伸舌居中,左上部牙齿无松动及触痛,余症状体征未见明显异常。
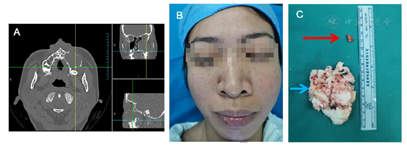
左颜面部肿胀1个月;左侧鼻腔前端鼻底隆起,质地稍软。左侧颜面部肿胀,表面皮肤压痛无充血,左侧鼻唇沟变浅。辅助检查:鼻窦CT平扫示左侧上颌骨含牙囊肿可能。
鼻内镜下经鼻底开窗术治疗上颌骨含牙囊肿。
术后随访3~12个月,经开窗的囊腔引流通畅,囊壁黏膜上皮化好,未见开窗闭锁及挛缩。患者颌面部膨隆、肿胀,眼胀、局部压痛等症状逐渐消失。
耳鼻咽喉科;颌面外科

版权归中华医学会所有。本文为遵循CC-BY-NC-ND协议的开放获取文章。
上颌骨含牙囊肿发生于牙冠或牙根形成之后,在缩余釉上皮与牙冠面之间出现液体渗出包裹逐渐形成囊腔而形成[1]。是一种上颌骨破坏性病变,分为炎症型和发育型,最常见的发育性囊肿类型包括牙源性囊肿(dentigerous cysts,DTGs)和牙源性角化囊肿(odontogenic keratocysts,OKCs)[2]。小的牙源性囊肿通常是无症状的,一般是通过影像学检查发现的,但是它们可能会扩张性生长,累及上颌骨、窦腔和邻近的牙齿,造成牙齿的阻生、错位、迟萌等异常,严重者可影响鼻腔通气及上颌部正常发育甚至病理性骨折。此病的发生和发展较为隐匿,患者常在产生局部症状后才就医和就诊,此时,囊肿通常已生长巨大,压迫骨质,对疾病的治疗产生了被动的影像,因此,早发现,早诊断和寻找合适的治疗方法和手段对患者预后有着十分重要的意义。
患者,女性,35岁,因"左颜面部肿胀1个月"入院。患者1个月前无明显诱因下左颜面部出现肿胀伴压痛,无局部红肿、发热,无头痛、牙齿疼痛、吞咽困难、面部麻木感,无流脓涕及活动性鼻出血,无鼻塞、喷嚏、流清涕,未就诊和治疗。1个月来肿胀逐渐加重,来我院就诊,门诊行鼻窦MRI平扫+增强考虑左上颌骨含牙囊肿,拟诊"上颌骨含牙囊肿(左)"收入院。无相关疾病家族史、无冶游史、无手术史。上颌骨含牙囊肿诊断主要依靠影像学检查,通过影像学表现判断其性质、大小、是否有局部软组织和骨质侵袭等辅助诊断的要点。
双侧鼻腔黏膜充血,双侧下鼻甲充血肿胀,左侧鼻腔前端鼻底隆起,质地稍软。左侧颜面部肿胀,表面皮肤压痛无充血,左侧鼻唇沟变浅,双眼瞬目可,鼓腮无漏气,伸舌居中,左上部牙齿无松动及触痛,余症状体征未见明显异常。


1.左颜面部肿胀1个月。
2.双侧鼻腔黏膜充血,双侧下鼻甲充血肿胀,左侧鼻腔前端鼻底隆起,质地稍软。左侧颜面部肿胀,表面皮肤压痛无充血,左侧鼻唇沟变浅。
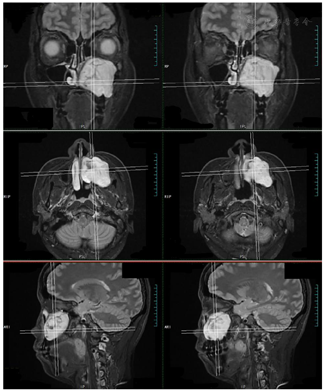
3.辅助检查∶ 2019年9月16日我院鼻窦MRI+增强示左侧上颌窦扩大,内可见团状软组织信号影充填,T1以低信号为主,对应T2WI呈中高信号,T1内可见散在斑片状稍高信号,对应T2WI呈低信号,病灶边界清楚,边缘呈分叶状,病灶大小约50.1 mm×40.6 mm×47.0 mm,增强扫描病灶边缘强化,内未见明确异常强化。左侧上颌窦诸壁骨质可见膨胀性吸收破坏,窦底局部骨质欠连续,考虑左侧上颌骨囊肿可能。
4.鉴别诊断:上颌骨囊肿应与鼻前庭囊肿、颌骨中央性血管瘤、巨细胞肉芽肿、颌骨癌加以鉴别相鉴别,鉴别手段主要依靠影像学检查,对于怀疑恶心病变时,应行穿刺和活体组织检查。(1)鼻前庭囊肿:体检可见鼻前庭隆起样肿物,表面光滑,影像学检查可见鼻前庭囊肿样物,边界光滑,分界清楚,无局部骨质破坏。(2)颌骨中央性血管瘤:影像学表现为颌骨内多囊状改变,呈蜂窝状或肥皂泡状,不规则,可见骨性分隔。病变区牙移位,根尖可出现不规则吸收。骨质出现膨隆、变薄,少数病例出现牙槽突骨质破坏或下齿槽神经管变粗。因本质为血管瘤,数字减影颈外动脉造影术可显示病灶大小及其有关血供情况与周围组织的关系,是本病确诊的重要手段之一,并有助治疗。(3)巨细胞肉芽肿:又称巨细胞肉芽肿。好发于颌骨内。下颌骨多于上颌骨,也可同时累及。临床症状表现为颌骨膨胀,伴有局部疼痛或触痛,可引起牙移位、移动及牙根吸收。影像学表现为单房阴影,有骨或骨小梁发生,周界清晰,经常呈蜂窝状或皂泡状外观,骨密质变薄,但很少穿破骨密质。(4)颌骨癌:来源于牙源性上皮和面突融合的上皮残余及囊肿和造釉细胞瘤恶变。好发于下颌骨,特别是下颌磨牙区,于发病部位出现实质性肿块,生长迅速,扪诊无乒乓感,可有压痛。可有牙痛、局部疼痛,侵犯下牙槽神经可出现下唇麻木。侵犯牙槽突可出现牙松动、脱落、肿瘤自牙槽窝突出,侵及邻近咀嚼肌时可出现张口受限。可出现区域淋巴结转移。影像学表现为病灶区骨质不同程度破坏伴邻近软组织块影,增强扫描软组织肿块呈不同程度强化,边缘模糊,可见骨质破坏。
对患者实施鼻内镜下经鼻底开窗术治疗上颌骨含牙囊肿。具体麻醉和手术方法如下患者取平仰卧位,气管插管,静脉给药全身麻醉,常规碘伏消毒铺巾,生理盐水20 ml+1‰肾上腺素3 ml浸润棉片行双侧鼻腔黏膜表面收缩3次,每次5 min。鼻内镜检查左鼻前庭近固有鼻腔底部前外下方见肿物隆起,表面无充血,质地软,未及明显分支。鼻内镜下窦刀沿鼻底隆起处边界U型切开,向后反转囊肿顶壁,取囊肿顶壁黏膜送病检,见大量黄色囊液溢出,清除囊液,70°内镜下见上颌骨囊肿内黏膜光滑,修整及扩大鼻底骨性开口至上颌骨囊肿边缘,外界至上颌窦内下壁骨质,内侧壁至鼻中隔,70°镜下沿囊腔切除突入上颌窦内的囊肿壁,磨除部分上颌窦内下壁骨质,开放上颌窦,电动吸切器修整上颌窦黏膜,使鼻底术腔与上颌窦贯通,使术腔与外界相通,冲洗术腔,彻底止血,创面填塞明胶海绵(图3)。
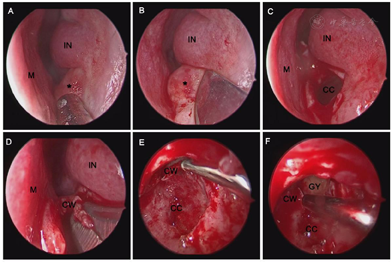

M:鼻中隔;IN:下鼻甲;CC:囊肿囊腔;CW:囊肿壁;GY:上颌窦腔
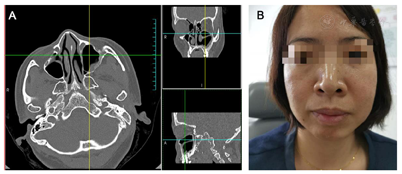
患者术中未见鼻泪管损伤,术后未出现溢泪、鼻甲萎缩、坏死、鼻腔干燥及面部麻木等并发症。术后随访3~12个月,下鼻甲形态良好,经开窗的囊腔引流通畅,囊壁黏膜上皮化好,未见开窗闭锁及挛缩。患者颌面部膨隆、肿胀,眼胀、鼻塞、局部压痛等症状逐渐消失(图4)。

2017年,世界卫生组织将OKCs定义为一种可以通过减压治疗的牙源性囊肿。DTGs和OKCs来自于牙源性上皮的组成部分或残留在骨或牙龈组织内,这些病变可扩展至完全占据上颌窦,破坏上颌窦壁、眶底及邻近牙齿,大的炎性囊肿可引起上颌窦的继发性炎症和感染[3]。此种疾病发病隐匿,多形成较大囊肿产生症状后才就诊治疗,因此临床上应重视早期发现及治疗。上颌骨含牙囊肿的特点为囊肿附着于牙颈部,囊壁内包含一个未萌出的牙冠,牙根植于囊壁。含牙囊肿CT检查常表现为类圆形不规则分叶状低密度影,边界清晰,巨大囊肿大多可见周围骨质破坏或吸收,其内可见牙齿影[5]。所以对于上颌骨含牙囊肿的诊断并不困难。
牙源性囊肿的手术治疗方法仍然是有争议的,手术治疗包括受损上颌骨的部分切除、刮除和辅助治疗。如果巨大的囊肿累及眼眶或眶下神经,可以采取囊肿减压[6]。所有手术追求的最大收益原则即为减小囊肿复发几率,上颌骨部分切除术的复发率最低,因为可以消除邻近的子囊肿和受累的黏膜,但这种技术很少被使用,因为它可能造成术后牙列缺失、错殆畸形、口鼻腔瘘、面型改变,甚至可能因手术切除部分颌骨需要进行重建手术,可能造成颌骨的永久性畸形[7]。随着医疗水平的发展,口内开窗减压术成为含牙囊肿的主流治疗方式,但是为了保持囊腔的通畅引流,必须配戴囊肿塞治器,塞治器易受制作材料、加工工艺、取戴、固位、佩戴舒适度等因素影响,可能出现塞治器的易位、脱落、遗失等问题[8],可能导致患者依从性愈来愈差,最终放弃治疗。
为了改善上述问题,考虑到患者对术式的微创、美观、舒适度的需求,因此我们提出了我们的治疗策略,通过鼻内镜鼻底入路改变了囊肿开窗的方式,按照这个方案,总结了鼻内镜经鼻底开窗术治疗上颌骨含牙囊肿的可行性:(1)术后复发率低。由于开窗的面积足够大,不会形成盲腔,减压更彻底,使囊腔与鼻腔、上颌窦腔融合成一个更大的开放腔,更符合鼻腔、鼻窦正常生理功能,不影响通气和分泌物的引流,另外,囊肿外皮可逐渐上皮化,再次形成囊肿的概率明显降低。(2)术野清晰,准确度高。通过广角鼻内镜能显示上颌骨囊腔及上颌窦内的深部病变,提高了手术的精准度和安全性。(3)微创手术,并发症少。经鼻内窥镜入路避免了因鼻腔和口腔交通,使术后口腔内的食物残渣进入上颌窦腔,减轻了术后面颊肿胀。采用鼻腔内切口,减少了唇龈切口的上颌窦口腔瘘的发生,减少了面部的肿胀麻木感。此外从鼻腔径路不损伤牙槽突骨质,对牙齿保护有利。(4)术中出血少,一般手术出血量为10~20 ml,对于巨大囊肿压迫产生的骨质变形,可不用处理矫正或填充骨水泥,经过我们对这种病例的观察,它们可自行形状复原或长出新骨。(5)我们在鼻底开窗术的基础上改良了手术方法,打开了囊肿与上颌窦的交通,使鼻底开窗口与上颌窦贯通,气流可通过上颌窦自然开口经上颌窦内开放的囊壁口与鼻底开窗口相通,相当于打开了"房间"的"两扇窗户"形成气体对流,可使术后引流更加通畅。(6)术后窦腔填塞时间短,48~72 h即可抽出鼻腔及窦腔填塞物。换药次数明显少,患者自行冲洗鼻腔即可,减少了术后给患者清理换药冲洗的痛苦,提高了患者的生活质量。(7)术后复发病例处理简便,对于术后囊肿复发的病例,可直接在鼻内镜下咬开囊壁抽出囊液,无需再次麻醉和手术,而且,经鼻内镜的复查方式可以减少CT对人体的辐射。(8)口内无创伤,不影响患者进食饮水和日常交流,术后无需佩戴塞治器,提高了患者的舒适度和依从性。
综上所述,鼻内镜下经鼻底开窗治疗上颌骨含牙囊肿符合微创美观的原则,减少了手术带给患者的痛苦,但病例数仍有不足,后期我们将继续增加病例数,探讨这种术式的科学性和可应用性。
所有作者均声明本研究不存在利益冲突



























