
患者女性,39岁,2019年2月因"左侧岩尖胆脂瘤合并感染"行扩大岩骨次全切除+清创术(左),2020年8月再次出现岩尖胆脂瘤合并绿脓杆菌感染,于感染科行相关抗感染治疗,感染控制不佳,为行手术治疗,收入我科。
左耳间断反复流脓4个月,量多,无臭味,伴左耳疼痛,无发热、头晕等不适。体检:左耳呈术后改变,术腔顶部见黄绿色黏稠分泌物、皮肤红肿。面瘫:H-B分级:Ⅵ级。
中耳拭子细菌培养、药敏:铜绿假单胞菌(++),颞骨CT及MRI平扫示:左耳岩骨次全切除术术后表现,胆脂瘤围绕内听道,内听道骨质及后颅窝骨质破坏。
术前给予抗生素:环丙沙星+克林霉素抗感染治疗1周后,在全身麻醉下行"左侧岩骨次全切除术(不保留耳蜗)+面神经切除+颞肌瓣转位填塞+枕部皮下肌组织瓣转位填塞术"。术后继续抗感染治疗。
术后恢复良好后出院,随访10个月,未见岩尖胆脂瘤及感染复发。
耳鼻咽喉头颈外科;感染科

版权归中华医学会所有。本文为遵循CC-BY-NC-ND协议的开放获取文章。
岩尖胆脂瘤(patrous apex cholesteatoma)是一类发生于颞骨岩部的较为少见的慢性侵袭性疾病,占所有岩尖病变的4%~9%,按病因可分为先天性和后天性两种[1]。Sanna教授依据病变位置及延伸范围将岩尖胆脂瘤分为迷路上型、迷路下型、迷路下岩尖型、岩尖型和广泛型[2]。由于岩尖胆脂瘤容易引起骨质破坏,侵犯脑神经、耳蜗、半规管等重要结构,患者主要表现为重度的听力下降、进行性周围性面瘫、眩晕等,当病变侵及颅内或合并感染时,可有脑膜炎、侧窦血栓形成、脑脓肿等颅内症状。我们报道1例合并有绿脓杆菌感染的迷路型岩尖胆脂瘤,为探讨相关手术方式在此种情况下的应用价值和临床效果,为该类疾病的临床处理提供参考。
患者女性,39岁,主因"左侧扩大岩骨次全切除术后1年,左耳间断溢液4个月"入院。2019年11月因"岩尖胆脂瘤伴感染(左)"于我院行"扩大岩骨次全切除术+外耳道成形术+清创术(左)"。术后8个月,患者再次出现左耳间断反复流脓4个月,量多,无臭味,伴左耳疼痛,体检:左耳呈术后改变,术腔顶部见黄绿色黏稠分泌物、皮肤红肿。左侧额纹消失,眼睑闭合不全,左侧抬眉不能,鼻唇沟变浅,左侧示齿不能,口角向右侧偏斜,鼓腮漏气。2020年11月,行中耳拭子细菌培养提示铜绿假单胞杆菌(+++),感染科予头孢他啶、米诺环素治疗20 d,患者流脓症状好转。停药1个月后,耳流脓症状加重,复查中耳拭子细菌培养提示铜绿假单胞菌(++)。既往史:青霉素、头孢曲松皮试阳性,造影剂过敏。个人史、家族史、手术史等无特殊。患者已进行1次岩骨次全切除术,行充分引流和换药,但仍反复耳流脓,培养提示铜绿假单胞菌,由于岩尖胆脂瘤未完全清除,感染难以彻底控制,但若行手术清除病变,因二次手术及病变范围大,容易发生脑脊液漏,导致脑膜炎,颅内感染风险较高,为谨慎处理,于2020年12月2日我院感染科、放射科、神经外科、耳鼻喉科进行多学科会诊,建议行手术清除病变、控制感染,遂收入我科。
细菌培养、药敏(中耳拭子):铜绿假单胞菌(++);影像学检查结果如图1所示,颞骨薄扫CT(冠位+轴位)示:左侧岩骨次全切除术后改变,术腔内可见软组织密度影,中耳内听骨链显示欠清楚。第一次术前颞骨平扫MRI(DWI)示:左侧中耳乳突、颞骨岩部多发长T2信号团片状影,DWI高信号,ADC值减低,病变包绕左侧耳蜗、半规管、内听道,伴有内听道骨质及后颅窝骨质破坏。颞骨MRI平扫:T2高信号,DWI高信号,符合胆脂瘤影像学表现,根据病变位置及范围,可将其分为广泛型岩尖胆脂瘤。
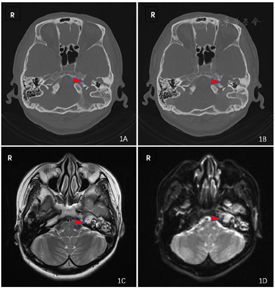

岩尖胆脂瘤合并感染(左):该患者临床表现为长期间断流脓,伴有耳痛,体检可见:黄绿色黏稠分泌物。颞骨CT及MRI(DWI)平扫示:内听道及后颅窝骨质破坏,左侧中耳乳突、颞骨岩部多发长T2信号团片状影,DWI高信号,ADC值减低。中耳拭子细菌培养示绿脓杆菌(++)。综合患者病史,以及目前体检、辅助检查结果,诊断"岩尖胆脂瘤合并感染(左)"较为明确。
患者入院后完善相关检查,依据感染科会诊建议给予环丙沙星400 mg/12 h+克林霉素600 mg/12 h抗感染治疗1周后,全身麻醉下行"左侧岩骨次全切除术(不保留耳蜗)+面神经切除+颞肌瓣转位填塞+枕部皮下肌组织瓣转位填塞术"。术中可见面神经水平段近端已与胆脂瘤及疤痕粘连,不能分离,予以切除,磨除耳蜗及半规管,逐步暴露内听道周围胆脂瘤,予络活碘、双氧水反复冲洗术腔后,仔细分离内听道周围的胆脂瘤,保护裸露脑膜的完整。胆脂瘤清除干净后,可见内听道底形成膜性封闭,少许脑脊液漏,予以电凝封闭,转位颞肌及枕部皮下肌组织瓣填塞术腔。术中及术后予美罗培南2 g/8 h抗感染治疗。1周后停用美罗培南,改用头孢吡肟2 g/12 h抗感染治疗1周后停药,术后取引流液送培养,未见细菌生长。
患者术后无脑脊液渗漏、颅内感染、眩晕及平衡失调等。术后患者恢复良好后出院,定期门诊随诊换药,术后病理回报:符合胆脂瘤。随诊时间10个月,患者未再次出现左耳流脓等感染症状,复查颞骨MRI平扫(DWI):未见胆脂瘤残留及复发。目前仍在继续随访中。
岩尖胆脂瘤的临床表现不具特异性,临床上一般依据其典型的影像学特征辅助诊断,胆脂瘤在MRI平扫中表现为T2高信号,DWI高信号是区分其与胆固醇肉芽肿的一个重要特征[3]。岩尖胆脂瘤位于颞骨深处,毗邻众多重要结构,如:迷路、中颅窝、后颅窝,颈内动脉、颈静脉球等,且临床相对少见,所以针对岩尖胆脂瘤的治疗方案目前仍存在争议[1]。针对岩尖胆脂瘤主要有以下几种方式及手术进路:经乳突径路、中颅窝径路、经迷路径路,岩骨次全切除+迷路切除术;经耳囊径路,应根据病变部位及侵及范围选择合适的手术方式[4]。相关文献结果表明,对于位于迷路上的岩尖胆脂瘤切病变较为局限时,可采用经乳突或者中颅窝径路,从而有利于听力的保留。当胆脂瘤累及耳蜗前庭结构时,岩骨次全切除术可以充分暴露病变,更利于病变的去除[5,6,7]。而当病变侵犯内听道周围结构时,目前普遍共识是可以通过牺牲耳囊来达到根治性切除岩尖胆脂瘤的目的[8,9]。本例患者病变侵及了耳蜗、半规管及内听道,故采取去除耳蜗的岩骨次全切除术达到彻底去除病变的目的。术前患者存在面神经麻痹时,术中可根据实际情况,采取面神经减压、一期修复,面神经断端吻合或者舌下神经-面神经吻合等改善面神经功能[5,6,7]。本例患者面神经受累严重,术中面神经断端不可见,故未行面神经修复术。如果术前中耳术腔严重感染时,可能导致胆脂瘤沿组织间隙、骨缝及乳突气房弥漫性生长,极易引起残留、复发[10]。Fisch教授[11]认为,对于感染较为严重或可疑病变残留的患者,实行岩骨次全切除时可暂时不封闭外耳道,应开放术腔,以方便引流、控制感染。邹团明[12]等通过对6例感染性胆脂瘤的治疗方案进行分析发现,严重的颞骨感染可通过岩骨次全切除术实现彻底清创和充分引流。本例患者第一次手术时由于感染较为严重,为防止颅内感染,病变不宜完全去除,故采取开放外耳道的岩骨次全切除术。而本次患者在术前积极使用抗生素抗感染1周,故术中采取封闭外耳道的岩骨次全切除术,但术中仍需积极冲洗术腔,清理病变,术后充分引流。对于有感染风险的术腔,Fisch教授认为可采用带蒂的肌组织瓣进行填塞而不应该采用腹部脂肪填塞[11]。依据我们的临床经验以及相关文献报道,颞肌和枕下肌组织瓣由于血供丰富,抗感染能力强,适用于具有感染风险的术腔。综上所述,对于岩尖胆脂瘤患者,应根据病变的部位及范围决定相应的手术方式。当合并感染时,手术清除胆脂瘤病变是解决反复感染发作的有效方式。颞骨感染可通过岩骨次全切除术达到彻底的清创和引流,应根据患者感染的严重程度、是否可能病变残留、是否脑脊液漏等决定外耳道开放与否。采用带蒂肌组织瓣进行填塞,术前术后充分地抗感染治疗,对于合并感染的术腔具有重要意义
所有作者均声明本研究不存在利益冲突



























