
江苏省中医院应用胫骨外侧闭合楔形截骨(lateral closing wedge high tibial osteotomy,LCWHTO)治疗1例膝内翻畸形患者,术后功能恢复良好,现报道如下。
江苏省中医院应用胫骨外侧闭合楔形截骨(lateral closing wedge high tibial osteotomy,LCWHTO)治疗1例膝内翻畸形患者,术后功能恢复良好,现报道如下。
患者,女,51岁,因"左膝疼痛伴活动不利两年余"入院,40年前因左侧胫骨骨髓炎于当地医院行"胫骨开窗引流+死骨去除术"。查体:左膝关节内翻畸形,前内侧可见一长约20 cm陈旧性手术瘢痕(图1、图2) ,肤温肤色正常,浮髌试验(-),磨髌试验(-),内侧间隙压痛(+),外侧间隙压痛(-),Lachman试验(-),旋转挤压试验(+)。左膝ROM: 0°~100°,双下肢肌力、肌张力、末梢血运等均正常。辅助检查: CT示左侧胫骨骨小梁紊乱伴胫骨上段变形;双下肢全长正侧位X线:左膝内翻畸形,关节间隙狭窄,左侧胫骨短缩弯曲。术前美国特种外科医院(HSS)评分为72分,疼痛视觉模拟评分(VAS)为5分。
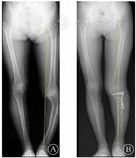

注: A为左膝内翻畸形,左侧胫骨短缩,内侧干骺端硬化; B为术后力线矫正经过Fujisawa点。
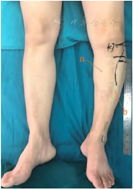

注: a处为皮下软组织浅薄; b处为陈旧性手术瘢痕。
全麻后取仰卧位,常规消毒铺单,上止血带。于腓骨头以远15 cm即腓骨中段处,作一长约3 cm纵行切口,钝性剥离暴露腓骨,摆锯截取约2. 5 cm腓骨后闭合切口。于胫骨外缘和胫骨结节中点距关节线1 cm远,作一长约8 cm切口,钝性剥离暴露胫骨结节及胫骨近端。在外侧关节线远端3~ 4 cm钻入两根平行导针,为第一截骨线;在其下方1. 2 cm处再次钻入2根平行导针,为第二截骨线,透视见两排导针尖端距内侧胫骨皮质约1 cm。于导针下方用摆锯钻透皮质后使用骨刀截骨,截骨时保护髌韧带及后方血管神经,取出截去的楔形骨块。力线杆调整力线满意,透视监测截骨角度达到术前规划水平,行Tomofix钢板、螺丝固定,透视见截骨面完全闭合,内侧合页处未断裂,松解、修补肌筋膜,松止血带,充分止血,缝合切口,加压包扎。
围术期采用多模式镇痛,患者左膝疼痛明显减轻,内翻畸形矫正,无运动麻痹及感觉异常。术后7 d在助行器辅助下行负重锻炼,6周实现完全负重。术后13个月复查患侧膝关节无疼痛,切口愈合良好,未出现合页断裂及关节炎进展,力线位置满意,HSS评分88分,VAS评分0分。
LCWHTO和内侧开放楔形截骨(medial opening wedge high tibial osteotomy,MOWHTO)是HTO常见的两种术式。
MOWHTO具有以下优点[1,2]: (1)单一小切口; (2)术中矫形程度易精准控制; (3)手术操作标准化,学习曲线短,易于掌握; (4)无须切断腓骨或上胫腓关节,骨量丢失少,腓总神经及外侧副韧带损伤风险小。基于以上优点,MOWHTO逐渐成为流行趋势,尤其适合髌骨高位或内侧副韧带松弛的膝内翻患者。但是,MOWHTO也存在缺点: (1)矫正角度大时需要植骨,可能出现延迟愈合或不愈合; (2)有外侧合页断裂风险; (3)易出现胫骨平台后倾角(tibia platform slope ,PTS)增大,降低髌骨位置,对于术前存在髌股关节症状的患者,低位髌骨是其相对禁忌证。相较于MOWHTO,LCWHTO的矫形程度大,具有良好的初始稳定性,不需进行植骨,基于截骨端的加压即可实现早期负重、早期愈合,适合内翻畸形严重、合并矢状面畸形的病例。然而缺点也很明显[3,4,5]: (1)手术复杂,学习曲线长,难以精确控制力线; (2)需剥离部分胫前肌止点,术后增加外侧残留疼痛的风险; (3)存在腓总神经损伤、骨筋膜间室综合征及内侧合页断裂风险; (4)胫骨近端骨量丢失多,易出现PTS减小。
Smith等[6]的一项Meta分析显示,LCWHTO及MOWHTO在手术及住院时间、临床功能评价、并发症发生率及下肢力线矫正等方面均无显著差异; Kim等[7]的一项回顾性研究则发现,两种术式的5年生存率没有差异,但对于严重畸形的病例,如存在复合畸形、旋转畸形时,LCWHTO则更适宜。
Bellamy等[8]根据截骨方式将MOWHTO分为单平面截骨与双平面截骨,其中双平面截骨包括上行截骨和下行截骨。相较于单平面截骨,双平面上行截骨的截骨平面位于血供丰富的松质骨区域,在保留胫骨近端更大固定区域的同时[9],保留了外侧合页的良好顺应性,不易出现外侧皮质骨折,在骨愈合率和稳定性方面更具优势。但双平面上行截骨将不可避免的下移胫骨结节,显著增加PTS,术后极易出现髌骨低位[10],干扰髌股关节,引起膝前痛、活动受限和髌股关节炎,增加日后TKA的手术难度。因此,对于术前存在低位髌骨、髌股关节退变严重的患者,临床可尝试采用胫骨结节后方下行截骨,但手术操作难度和胫骨结节骨折的发生率较高,骨愈合率及稳定性较上行截骨仍有不足[11]。
有学者建议采用双平面截骨来实施LCWHTO,其原理与MOWHTO的双平面截骨相似。该术式在纠正重度内翻畸形和矢状面畸形的同时,保留胫骨结节的完整性,配合坚强的内固定进一步提高LCWHTO的稳定性。但此术式的有效性尚需大样本的长期随访。
成角旋转中心(center of rotation of angulation,CORA)即畸形发生的部位,明确CORA的位置是术前计划中最核心部分,只有在畸形真正发生的部位进行截骨矫形,才能恢复轴线及对位,充分矫正畸形。根据CORA原则,对于发生在骨干的畸形,骨干两端的轴线交点即为CORA;而干骺端存在的畸形则需要以膝关节中心点为参照点,以正常MPTA为参考角度,画出虚拟的近端解剖轴,其与远端胫骨干解剖轴的交点即为CORA[12]。
生理条件下,下肢力学轴通过膝关节的中心或稍偏内的位置,内、外侧关节间室分别承受60%和40%的应力[13],因此对于内侧单间室骨性关节炎来说,在确定CORA后,需将力线过度矫正外侧间室。Coventry[14]建议内翻力线至少过度矫正至胫股解剖角外翻8°,Hernigou等[15]发现力学轴外翻角度介于3°~6°的患者临床效果较好;有研究建议将力学轴落在胫骨近端平台冠状面宽度的62%~66%处,该点通常对应外侧胫骨棘的外侧斜坡[16]; Fujisawa等[17]研究显示当力学轴经过整个平台宽度的62. 5%时,HTO术后软骨的磨损不会进一步恶化,这与Miniaci等[18](平台宽度的60%~70%)和Dugdale等[16](平台宽度的62%)的研究相符。
本例术前MPTA 78°,LDFA 86°, JLCA 5°,说明畸形位于胫骨侧,CORA分别位于胫骨近端的干骺端和骨干。患者年轻,运动量较大,查体以内侧间隙疼痛为主,直接行TKA的手术难度大,且远期需多次膝关节假体翻修,选择HTO在干骺端行畸形矫正更为适合。本例畸形程度较重,存在低位髌骨及胫骨内侧干骺端硬化(图3) ,如行MOWHTO矫正程度有限,且撑开较大角度时需植骨,可能加重髌骨低位,干扰髌股关节,即便行胫骨结节后方下行截骨,硬化的骨质仍可能引起截骨端延迟愈合或不愈合;患肢曾因"骨髓炎"行清创引流术,内侧软组织条件差,不适合MOWHTO的截骨端固定,存在切口不愈、钢板外露的风险。
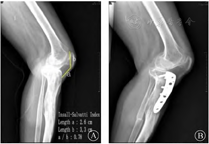

注: A为IS指数示低位髌骨。B为术后侧位片,Tomofix钢板纵轴与胫骨纵轴平行,髌骨位置较术前无明显降低.
综合考虑,本例选择单平面LCWHTO,使用Miniaci法[18]将下肢力线过度矫正到Fujisawa点(图4) ,在充分矫正畸形的同时,避免了低位髌骨、内侧瘢痕处皮肤坏死的发生,通过自身骨的加压接触,实现截骨端早期愈合,加速患者的康复进程。
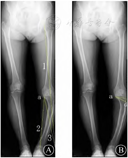

注: A中示线1代表目标力线;线2连接截骨合页点a至踝关节中心,以A点为中心,线2长度为半径,自踝关节中心画一圆与线1相交,连接a点和线1与圆的交点为线3;线2和线3所成夹角即为计划矫正角度.B为根据Miniaci法规划的截骨区域,d为闭合楔形截骨的底边宽度。
常规LCWHTO借助术中C臂机透视,在网格线、力线杆的辅助下调整力线、矫正角度和闭合尺寸,精准性受到术者经验、患者体位、透视角度及测量误差等影响[19]。计算机导航[20]、虚拟现实技术及个体化截骨导向器(patient-specific instrumentation ,PSI)的应用极大程度提高了LCWHTO的截骨准确性,并可实现对患者力线的个性化三维矫正。
根据术前确定的CORA位置,于透视下打入2枚克氏针作为截骨导针,测量导针距离,使其等于通过Hernigou转化表[15]得到的截骨底边宽度。截骨前先用钻头穿透皮质,用摆锯或骨刀进行截骨。摆锯有速度快、不易控制的特点,容易造成截骨量及矫正角度过大,且锯片导致的血管损伤和松质骨的热损伤,可能导致截骨端的延迟愈合[21],因此多数骨科医生建议在透视下用骨刀进行截骨,通过力线杆检查冠状面对线,逐步加大截骨量,以免矫正过度或缺失。同时术中应透视膝关节侧位,评估PTS避免截骨导致的胫骨后倾改变。透视见力线纠正满意,缓慢闭合合页并进行固定。在闭合时合页断裂的发生率较高[22],术中需要谨慎操作以保证内侧皮质的完整性,在提供稳定的同时,又能使胫骨骨块获得最大的接触面积[23]。
截骨后常用的固定方式有内固定和外固定。刘锋卫等[24]总结了微创截骨联合外固定架矫正膝内翻畸形的经验,认为使用外固定架在准确矫正畸形的同时能为截骨端提供加压,增加固定强度,利于骨折的愈合;并且,外固定架不破坏膝周韧带结构,对软组织损伤小,截骨的安全性较高,利于术后加速康复。但是,外固定存在着延长间隙成骨不良、钉道感染、外固定松动、慢性疼痛等并发症,其中钉道感染的发生率在3%到80%以上[25],严重时会造成钉道骨髓炎,须行全身性抗感染治疗[26]。
相较于外固定,根据截骨需要专门设计的Tomofix锁定接骨板系统在提供良好的角稳定性的同时,能规范操作程序,减少膝关节畸形矫正术后角度的丢失,使HTO的10年优良率达90%以上。同时,新型内固定器材能为患者早期部分负重活动提供有力保障,紧密的骨缝愈合相对较快,很多患者可在术后1~ 2周扶助行器部分负重。
腓总神经损伤是LCWHTO的常见并发症,发生率约为3. 6%[27]。Bauer等[28]认为,腓总神经及其分支解剖位置特殊,腓骨截骨位置的选择不当易致暴露或截骨过程中直接损伤神经,因此选择合适的腓骨截骨位置十分重要。Cerciello等[29]认为腓骨中段截骨术是安全的; Marti等[30]对在腓骨中上1/3处进行截骨的患者进行随访,发现有8. 8%腓总神经麻痹发生率。有报道表明,在腓骨中上1/3处行腓骨截骨有失去踇长伸肌神经支配的风险[31]。经过数十年的发展,目前有经腓骨小头下截骨和经腓骨中段截骨这两种腓骨截骨术式,其中后者因出现时间短,缺乏术后长期疗效的临床研究数据,因此未能在临床中广泛运用。
研究发现,LCWHTO会增加筋膜室压力,导致筋膜间室综合征,过高的间室压力也是造成腓总神经损伤的原因之一[28,32]。这可能与在矫正严重畸形时,胫腓骨截骨平面不同,肌间隔出现扭曲,血肿和肌肉肿胀引起筋膜间室压力过高而无法释放有关。王兴山等[33]建议在畸形矫正后触摸肌间隔以判断其张力,必要时使用骨剥松解肌间隔以放松腓骨近端截骨端,或使用组织剪松解胫前肌表面筋膜。Insall等[34]认为,在关闭切口前应松止血带并进行彻底止血,必要时放置引流以降低间室压力。
本例术中通过两组平行导针确定截骨平面,霍夫曼拉钩保护髌韧带及后方血管神经,摆锯穿透皮质后用薄骨刀进行截骨,术中多次透视,保留内侧皮质的同时逐渐增大截骨量至术前规划水平(图5) ,并保留截去的骨块,以防截骨过多时进行植骨,透视见力线矫正至Fujisawa点,PTS未有明显改变。患者既往有骨髓炎病史,患肢软组织条件差,考虑到使用外固定造成的生活不便,遂选择Tomofix钢板进行内固定,缓慢拧动螺钉闭合截骨端,术后早期负重且未出现合页断裂、截骨端移位等并发症。关闭切口时先松止血带,充分止血并适当松解肌筋膜,以防筋膜间室综合征引起的腓总神经损伤,本例接受了腓骨中段截骨术,随访未出现腓总神经麻痹症状,长期疗效尚需进一步随访。
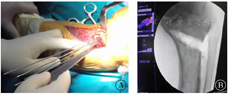

注: A为剥离胫骨前肌附着点,显露外侧皮质,于截骨位置钻入克氏针以确定截骨方向; B为术中透视监测截骨角度、截骨量及内侧合页的稳定性。
不同作者随访报道了LCWHTO的短期及中长期疗效评价。Insall等[34]在2年的随访研究中发现,97%的患者有不错的临床效果,而5年后患者的满意度降至85%,9年后只有63%。而Sprenger等[35]对76例行LCWHTO的内翻膝患者进行长达20年的随访,发现90%的患者术后10年以上对手术仍有较高的满意度。Minzlaff等[36]长期随访了86例行LCWHTO联合自体骨软骨移植的膝骨关节炎患者,发现该术式的平均满意时间达8. 5年以上。不同满意率的产生可能与不恰当的患者选择及术前测量、术中不当操作、接骨板固定不稳引起矫正缺失等有关。腓总神经损伤是造成患者满意率偏差的原因之一。但有研究表明,相对于不易损伤腓总神经的MOWHTO而言,两种术式在术后膝关节临床功能评价和并发症的发生率上的差异无明显统计学意义;对TKA的影响上,两种术式在人工关节的功能预后、假体生存率等方面无明显差异[37]。
在减轻膝内侧疼痛、改善膝关节功能、延缓骨关节炎进展等方面,LCWHTO的中短期疗效仍然值得肯定。本例于术后13个月随访,左膝关节功能良好,未出现合页断裂、腓总神经损伤及关节炎进展等症状,术后短期疗效良好,但长期疗效有待进一步随访。
综上所述,LCWHTO是治疗单间室关节炎的重要手段,通过严格的适应证控制、完整的术前设计、精细的手术操作,LCWHTO在一些特殊病例的治疗上仍有其一席之地。


























