
患者,女性,62岁,因"发现肾功能异常5年"入院。
半个月前发现右侧小腿前侧有约5 cm×5 cm硬结,当时无明显疼痛,5 d前自行中药外敷后感到局部皮肤瘙痒,抓挠后破溃伴出血。
入院诊断为"慢性肾功能不全、肾性贫血、软组织感染、低钾血症、低钠血症、双肾结石"。入院后查全段甲状旁腺激素:2 493 pg/ml,血钙2.74 mmol/L,因此排除低钙引起机体代偿性甲状旁腺激素升高的可能性,进一步查甲状旁腺超声发现双侧甲状旁腺区有较大低回声结节,甲状旁腺ECT示右侧甲状旁腺高功能腺瘤,考虑甲状旁腺腺瘤引起的甲状旁腺功能亢进,结合既往垂体肿瘤史,符合多发性内分泌腺瘤病I型(MEN1)的诊断,因此初步诊断为"MEN1"。
7月5日甲乳外科全身麻醉下甲状旁腺部分切除手术,术后转ICU补钙13 d后恢复正常。术后第2天测血钙正常,全段甲状旁腺激素低于正常值下限,血气出现明显代谢性酸中毒,予碳酸氢钠纠酸处理,后10 d多次测血钙降低,最低血钙1.45 mmol/L,予钙尔奇D口服补钙、葡萄糖酸钙针静脉补钙,术后第13天复测血钙恢复正常。
出院2~3 d后患者再次出现双下肢水肿疼痛,NRS7分,烦躁,7月29日于当地医院住院,随后患者疼痛进一步加重,出现全身明显疼痛,伴有烦躁情绪,镇静止痛治疗效果不佳,主动要求出院,出院后5 d去世。
肾内科;内分泌科

版权归中华医学会所有。本文为遵循CC-BY-NC-ND协议的开放获取文章。
多发性内分泌腺瘤病I型(MEN1)是一种罕见的常染色体显性遗传病,涉及数十种肿瘤,因其临床表现十分复杂,往往容易漏诊、误诊。原发性甲状旁腺亢进(PHPT)在MEN1最常见且多为首发表现。本文报道1例因"肾功能不全、低钾血症、感染"就诊的患者,经多学科联合诊疗后,确诊MEN1,随后进行甲状旁腺部分切除术,术后出现低钙血症、代谢性酸中毒等并发症,积极治疗后出院,随访2周余,术后1个月余患者去世。
患者,女性,62岁,因"发现肾功能异常5年"入院。既往20年前曾行"脑部垂体瘤切除术",5年前行"输尿管软镜碎石术"。患者5年前开始出现活动后双下肢浮肿,压之可凹陷,晨轻暮重,无节律性及周期性,后因"双侧输尿管结石及肾积水"在泌尿外科就诊时发现肌酐异常,具体不详,未正规治疗。半个月前发现右侧小腿前侧有约5 cm×5 cm硬结,当时无明显疼痛,5 d前自行中药外敷后感到局部皮肤瘙痒,抓挠后破溃伴出血。
体格检查:体温36.9℃,脉搏100次/min,呼吸19次/min,血压131/77 mmHg(1 mmHg=0.133 kPa),发育正常,营养中等,无向心性肥胖,无满月脸,无水牛背,无多血质面容,甲状腺未触及肿大及震颤;心肺检查无殊,腹平软,腹部未见紫纹,两侧小腿前侧局部皮肤肿胀发硬破溃,皮肤温度升高,双下肢凹陷型水肿。
实验室检查:电解质:血钾3.45 mmol/L(3.50~5.30 mmol/L),血钙2.74 mmol/L(2.08~2.60 mmol/L),血磷1.72 mmol/L(0.85~1.51 mmol/L),血镁0.4 mmol/L(0.70~1.10 mmol/L);碱性磷酸酶354.5 U/L(50~135 U/L),全段甲状旁腺激素2 493 pg/ml(12~65 pg/ml),癌胚抗原8.43 ng/ml(0~5 ng/ml),性激素:泌乳素4 789.01 mU/L(108.80~557.10 mU/L);骨标志物:b~胶原降解产物:>6 ng/ml(绝经后:0.556~1.008 ng/ml),骨钙素165.7 ng/ml(绝经后:11~43 ng/ml),I型胶原羧基端前肽:>1 200 ng/ml(绝经后:16.27~73.87 ng/ml),25羟维生素D:41.04 nmol/L(≥50 nmol/L)。甲状腺功能:甲状腺素43.16 nmol/L(58.10~140.60 nmol/L),游离T4 7.26 pmol/L(9.01~19.05 pmol/L);肾功能:肌酐266.4 mmol/L(45.0~84.0 mmol/L),估算肾小球滤过率16 ml/min(>90 ml/min),尿素26.75 mmol/L(2.86~8.20 mmol/L),尿酸617.1 μmol/L(155.0~357.0 μmol/L);空腹血糖、糖化血红蛋白正常,胰岛素释放试验(空腹)120.78(12.90~84.70 pmol/L),4AM、8PM的促肾上腺皮质激素和皮质醇水平、肝功能、血脂、降钙素均无明显异常。
影像学检查:甲状旁腺超声:右侧甲状旁腺区见数枚低回声结节(较大者29 mm×18 mm),边界清晰,形态规则,内见条状血流信号(图1);左侧甲状旁腺区见数枚低回声结节(较大者37 mm×25 mm),边界清晰,形态规则,内见条状血流信号。甲状旁腺ECT示右侧甲状旁腺高功能腺瘤(图2)。肾上腺超声:左侧肾上腺见35 mm×29 mm低回声包块,边界清,形态规则,内部回声不规则,MR鞍区和垂体平扫示垂体瘤术后改变。髂关节正侧位片:双侧髂关节骨质疏松,骨密度;骨质疏松。胸部CT:两侧胸廓组成骨多发骨质改变,伴部分病理性骨折考虑,双肾结石,左肾萎缩、积水,左侧肾上腺肿块,胰头前方、胰头钩突下方见圆形低密度影。
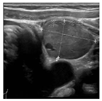

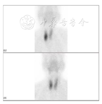

入院诊断为"慢性肾功能不全、肾性贫血、软组织感染、低钾血症、低钠血症、双肾结石"。入院后查全段甲状旁腺激素:2 493 pg/ml,血钙2.74 mmol/L,因此排除低钙引起机体代偿性甲状旁腺激素升高的可能性,进一步查甲状旁腺超声发现双侧甲状旁腺区有较大低回声结节,甲状旁腺ECT示右侧甲状旁腺高功能腺瘤,考虑甲状旁腺腺瘤引起的甲状旁腺功能亢进,结合既往垂体肿瘤史,符合MEN1的诊断,因此初步诊断为"MEN1"。
6月28日开展多学科联合诊疗,认为该患者垂体瘤复发证据不足,暂予溴隐亭2.5 mg睡前口服保守治疗。患者右下肢破溃皮肤处红肿皮温升高,考虑肾性骨病、骨质疏松、软组织感染等导致疼痛症状,住院期间发现患者血钙升高较为严重,使用鲑鱼降钙素针等控制骨质疏松疼痛症状,因感染严重先后使用哌拉西林他唑巴坦、利奈唑胺、头孢曲松针静脉抗感染治疗。在7月5日甲乳外科全身麻醉下甲状旁腺部分切除手术,术后转ICU补钙13 d后恢复正常。术后病理诊断为甲状旁腺腺瘤(考虑至少为恶性潜能未定或交界性,图3),免疫组化:IHC"A"CgA(+),CT(-),Ki-67(+5%),S-100(-),Syn(+),TG(-),TTF-1(-),"C"Ki-67(+5%),P53(-)。
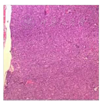

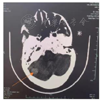


术后第2天测血钙正常,全段甲状旁腺激素低于正常值下限,血气出现明显代谢性酸中毒,予碳酸氢钠纠酸处理,后10 d多次测血钙降低,最低血钙1.45 mmol/L,予钙尔奇D口服补钙、葡萄糖酸钙针静脉补钙,术后第13天复测血钙恢复正常。当时出院诊断"慢性肾衰竭、软组织感染、多发性内分泌除瘤病、甲状旁腺肿瘤术后、高钙血症、高磷血症、低钙血症、低镁血症、骨质疏松、甲状腺结节、肾上腺肿物、垂体瘤手术个人史、高泌乳素血症、低蛋白血症、泌尿道感染、低钾血症、低钠血症、高尿酸血症、胃炎、双侧肾结石、胆囊肿大、胆囊结石、单纯性肾囊肿、肺部阴影(两肺小结节)"等。
出院2~3 d后患者再次出现双下肢水肿疼痛,NRS7分,烦躁,7月29日于当地医院住院,期间出现反复发热,多次出现低钙血症(校正钙最低1.12 mmol/L),重度贫血(血红蛋白54 g/L)、肌阵挛等,疾病进展迅速,伴发"肺恶性肿瘤、小脑出血、小脑共济失调、锥体外系综合征、脑部肿瘤?"等。随后患者疼痛进一步加重,出现全身明显疼痛,伴有烦躁情绪,镇静止痛治疗效果不佳,主动要求出院,出院后5 d去世。
MEN1在20世纪初首次描述,是一种罕见的常染色体显性遗传病,其主要发病机制是位于染色体11q13上的抑癌基因MEN1发生突变引起功能缺失,MEN1编码含610个氨基酸的Menin蛋白,Menin蛋白具有多种功能,在体外与各种蛋白质相互作用,包括转录因子AP-1(由JUN编码)、核因子-кB和SMAD转录因子,以及其他细胞周期调节剂和细胞骨架蛋白,通过控制基因转录来调节几种重要的信号通路,调节各种内分泌器官的细胞稳态[1]。
MEN1的发病率和患病率尚不清楚,大多数研究报告的患病率约为(1~3)/100000,由于MEN1是一种常染色体显性遗传病,性别分布理应相似,但许多研究显示女性患者占有更高的比例(55%~57%),是否意味着女性患者有更高的外显率仍待探究[2]。MEN1以甲状旁腺增生引起的PHPT、垂体前叶肿瘤和十二指肠胰腺神经内分泌肿瘤最为常见。其他MEN1相关的肿瘤还包括一些内分泌肿瘤(肾上腺皮质、胸腺、肺、胃等)和非内分泌肿瘤(皮肤、中枢神经系统、软组织、乳腺癌等)[3]。诊断MEN需要满足以下条件之一:(1)患有2个及2个以上MEN1常见肿瘤(甲状旁腺肿瘤、垂体前叶肿瘤或十二指肠胰腺神经内分泌肿瘤);(2)作为MEN1患者的一级亲属有1个MEN1常见肿瘤;(3)尽管本身无症状或实验室检查、影像学检查均无异常,但检测到MEN1基因突变。
PHPT通常是MEN1的首发临床表现,超过95%的MEN1患者均出现PHPT,虽然有个例报道在4岁和8岁的儿童中出现有症状或无症状的PTPH,但MEN1相关的PHPT在10岁之前并不常见,PHPT通常出现在成年后,平均发病年龄约为20岁,超过90%的MEN1患者在50岁前出现PHPT[4]。MEN1所致的PHPT通常伴随高钙血症,这种高钙血症可以不表现出症状,也可以表现为多饮、多尿、反复肾结石、便秘、消化性溃疡、认知功能障碍、骨质疏松等症状[5],长时间反复肾结石可导致患者的肾功能进一步恶化,最终发展为慢性肾脏疾病。
手术是治疗MEN1相关甲状旁腺疾病的首要手段,关于MEN1相关PHPT的最佳手术时机和手术范围尚有争论,结合大多数指南和研究的推荐,归纳如下:(1)有症状的甲状旁腺功能亢进;(2)严重高钙血症(血清钙超过正常值上限1mg/dl),无论是否有症状,均应进行手术;(3)伴有肾脏受累:影像学提示有肾结石或肾钙质沉着症,肾功能受损(肾小球滤过率<60 ml/min),明显高尿钙症(尿钙>400 mg/d);(4)伴有骨骼受累:骨质疏松症(T评分≤-2.5)、脆性骨折及锥体压缩性骨折;(5)年龄<50岁,生化结果支持甲状旁腺功能亢进症,无论症状如何,也应进行手术[6,7]。平衡术后PTPH复发与永久性甲状旁腺功能减退的风险之后,大多数专家同意MEN1首选的初始手术是双侧颈部探查,找到4个甲状旁腺,并进行甲状旁旁腺次全切除术(切除3个半甲状旁腺腺体,保留50 mg正常的甲状旁组织),同时进行双侧经颈胸腺切除术。对于手术效果不佳以及无法耐受手术的甲状旁腺功能亢进患者,一些小型研究证明,西那卡塞(一种拟钙剂,能增加甲状旁腺细胞表面钙敏感受体对细胞外钙的敏感性)可以作为一种替代治疗方式[8]。
随着基因检测技术的日渐成熟,基因检测已成为MEN1诊断和管理的重要组成部分。MEN1基因筛查有助于临床确诊、确定携带者以及早期监测肿瘤。在具有MEN1遗传史的家庭中,MEN1基因检测阴性则意味着无需终身监测肿瘤,能减轻家族成员的负担。目前的指南建议在基因检测前后必须向患者提供遗传咨询。以下为需要检测的对象;(1)临床提示MEN1者(出现2个或更多MEN1相关内分泌肿瘤);(2)早在5岁之前就患有遗传性MEN1(已知的MEN1突变携带者)的无症状一级亲属;(3)MEN1基因携带者的有症状的一级亲属,且至少有1个与MEN1相关的肿瘤;(4)30岁以前患有多发性甲状旁腺疾病或甲状旁腺腺瘤的患者,以及任何年龄的胃泌素瘤或多发性胰岛肿瘤患者。
MEN1是一种复杂的遗传性疾病,涉及20余种内分泌和非内分泌肿瘤,因此其诊断、治疗、随访都不应只局限于一个学科,应由多学科联合协作(如内分泌科、胃肠科、病理科、放射科、遗传学等),共同制定方案。本例患者确诊时已经62岁,确诊时间过晚,此时已合并软组织感染、肾功能不全、全身多处骨质疏松,即使行甲状旁腺部分切除术,病情也只是短暂得到缓解,远期生存率仍不理想,术后仅1个月余去世。因此,对于MEN1患者,早诊断,早治疗能大大改善患者的预后,一旦怀疑就要采用临床、生化、影像学检查相结合的综合筛查方案,有条件时可行基因检测明确诊断,同时也要对家庭成员进行检测,最大限度地提高患者的生活质量。
所有作者均声明本研究不存在利益冲突































