
患者,男,37岁,因"车祸致颌面部外伤3小时余"入院。
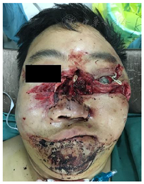
体温36.8℃,心率111次/分,呼吸21次/分,血压126/72 mmHg。专科检查:颌面部不对称,左眼无光感,端坐呼吸。自右侧面部外眦下3 cm处至左侧颊部耳前5 cm处可见一长约15 cm伤口,与口腔鼻腔贯通。右侧眼睑下缘可见一长约3 cm的伤口,左侧外眦至眉弓外缘可见一长约2 cm伤口。口内12-27牙缺失、32-45牙缺失,上下颌多处牙龈撕裂,咬合关系紊乱,口腔及鼻腔内充满大量暗红色血性液。舌尖缺如,舌背与舌腹分离。左侧口底牙槽嵴下缘可见一长约4 cm伤口,左侧舌下腺暴露。
颌面部CT检查后结合临床症状,经MDT多学科会诊后诊断:1.颌面部多发骨折(右侧上颌骨、双侧颧骨、额骨、鼻眶筛区开放性粉碎性骨折);2.左侧上颌骨外伤性缺失;3.右侧上颌骨外伤性缺损;4.外伤性牙缺失(12-27牙,32-45牙);5.左眼外伤(眼球破裂伤、视神经离断伤);6.面部软组织裂伤;7.舌体缺损。
入院后经MDT多学科会诊后急诊行急救及颌面部多发性骨折切开复位内固定术治疗,伤后6个月拆除内固定装置同时行游离腓骨瓣移植重建上颌骨,伤后13个月拆除内固定装置同时行鼻根、舌体修复及种植体植入术,伤后18个月完成上下颌种植后修复。
面部及口内创伤均得到了良好的修复,面部外形恢复良好,咬合功能基本正常。
颌面外科;种植外科;整形外科;眼科

版权归中华医学会所有。本文为遵循CC-BY-NC-ND协议的开放获取文章。
在现代社会中,创伤仍然是导致死亡和致残的主要原因之一[1]。与单一的颌面部骨折相比,颌面部复合伤越来越常见,这主要与高能量创伤如交通事故、高出坠落等[2,3]。颌面部复合伤及时的评估诊断和规范治疗对于降低术后并发症和促进口颌功能的恢复具有重要作用[4]。对于颌面部复合伤的诊断往往需要MDT多学科协作,尤其是多发性骨折且伴有气道梗阻或出血风险的患者,在诊断明确后需要立即手术,保证患者的生命安全[5,6]。我科收治的1例颌面部重度毁损伤患者,在经历近18个月4次手术治疗,获得了良好的治疗效果,报道如下:
患者,男性,37岁,主因"车祸致颌面部外伤3小时余"入院。患者家属代述,患者乘坐私家车时发生车祸致面部外伤,伤后患者意识清楚,面部出血疼痛,无恶心呕吐,无四肢抽搐,无大小便失禁。当地医院因条件有限,患者为求治疗遂至我院就诊。
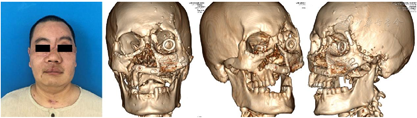
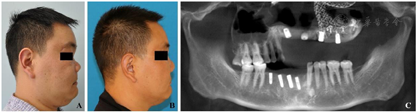
入院时检查:体温36.8℃,心率111次/分,呼吸21次/分,血压126/72 mmHg(1 mmHg=0.133 kPa),意识清楚,端坐呼吸。颌面部不对称,左眼无光感。自右侧面部外眦下3cm处至左侧颊部耳前5 cm处可见一长约15 cm伤口,与口腔鼻腔贯通。右侧眼睑下缘可见一长约3 cm的伤口,左侧外眦至眉弓外缘有一长约2 cm伤口。面部肿胀明显,左侧面部较右侧塌陷,右侧上颌骨、双侧颧骨、额骨及副鼻窦压痛明显。双侧颞下颌关节动度一致,无压痛、弹响。张口正常,张口型无偏斜。口腔鼻腔内充满暗红色血痂,12-27牙缺失、32-45牙缺失,上下颌多处牙龈撕裂,咬合关系紊乱。舌尖缺如,舌背与舌腹分离,左侧口底牙槽嵴下缘可见一长约4 cm伤口,左侧舌下腺暴露(图1)。

实验室检查:白细胞计数30.71×109/L,中性粒细胞计数24.56×109/L,血红蛋白155g /L,血小板345×109/L,钾3.53 mmol/L。心电图检查未见明显异常。外院头颅、颌面部、胸部及腹部CT检查结果提示:1.颅脑实质CT未见明显异常;2.双侧眼眶内外侧壁、双侧上颌窦诸壁、双侧额窦前壁、左侧颧弓、鼻骨粉碎性骨折,部分断端成角嵌顿,左侧眼眶外侧壁为著,部分碎骨片位于眼眶内,左侧眼外直肌局部中断,内直肌损伤;3.左侧眼球破裂,玻璃体积血,晶状体损伤;4.左侧上颌骨部分缺如;5.双侧额颞顶枕部、双侧眼睑、颌面部软组织广泛肿胀,左额部、颞部软组织积气,全组鼻窦腔内积液;6.口咽、喉咽腔明显变窄;7.双肺下叶坠积性肺炎;8.全腹CT未见明显异常。
根据患者症状、生命体征、实验室检查及CT检查结果,诊断为:1.颌面部多发骨折(右侧上颌骨、双侧颧骨、额骨、鼻眶筛区开放性粉碎性骨折);2.左侧上颌骨外伤性缺失;3.右侧上颌骨外伤性缺损;4.外伤性牙缺失(12-27牙,32-45牙);5.左眼外伤(眼球破裂伤、视神经离断伤);6.面部软组织裂伤;7.舌体缺损。
患者送入我院急诊科后,生命体征平稳,急诊行相关检查检验后,由眼科、整形科、麻醉科及颌面外科组成MDT多学科会诊团队,对患者的病情进行进一步诊断并制定治疗方案,按照"先救命,后重建,再修复"的原则对其进行治疗。
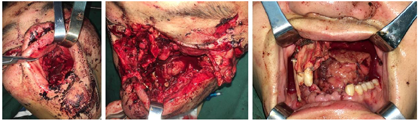
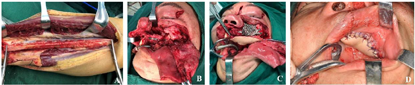
受伤当日排除手术禁忌后急诊全麻下行气管切开术、颌面部多发性骨折切开复位内固定术、左眼外伤探查术、颌面部外伤清创缝合术,由于患者已经出现呼吸道梗阻表现,且口腔内伤情复杂,为保证安全,我们首先进行气管切开,术中探查颌面部软组织外伤、左眼外伤及颌骨骨折情况,尽量按照解剖结构复位骨折断端,摘除左眼眼球,依次缝合面部及口内伤口(图2,图3)。术后根据患者病情送入ICU继续治疗,待病情平稳后转回我科继续治疗,正常出院。

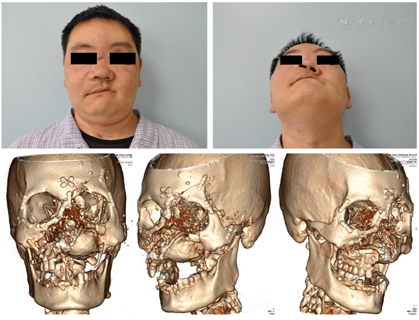

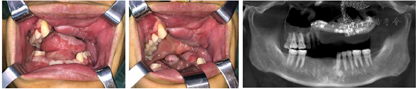
患者伤后6个月入院,本次主要解决上颌骨缺损与口腔上颌窦瘘的问题,术前根据患者的颌面部CT及双下肢CTA采用数字化方法制作颌骨缺损模型、腓骨取骨导板、塑形导板及复位导板,并在颌骨缺损模型上提前将钛网进行塑形。全麻下行上颌骨内固定装置取出术、血管化腓骨游离移植术、上颌骨重建术、口腔上颌窦瘘修复术。术中将游离腓骨按手术计划放置于合适位置,固定后再将钛网覆盖于表面,起到支持上颌骨前壁的作用,同时使用腓骨瓣皮岛修复口腔上颌窦瘘(图4,图5,图6,图7)。术后给予抗感染、补液扩容、防血管痉挛及全身支持治疗,正常出院。
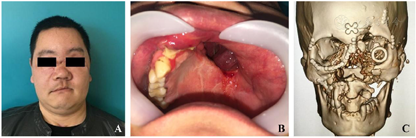





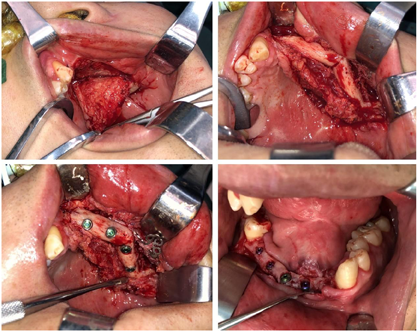
患者伤后13个月入院,本次手术主要解决鼻畸形、舌缺损以及种植牙的问题。全麻下行鼻畸形矫治术、舌尖成形术,上颌骨内固定装置取出术、种植体植入术。术中将肋软骨塑形后植入鼻根处,恢复鼻正常的外形,拆除上颌骨内固定装置后同时在上下颌植入种植体(图8,图9,图10)。术后给予抗感染及全身支持治疗,正常出院。



患者伤后17个月复诊,本次主要进行种植术后二期手术并对周围牙龈进行修整(图11)。种植体周围牙龈组织稳定后,上下颌取模制作种植义齿,恢复正常咬合关系,最终于伤后18个月完成所有治疗。
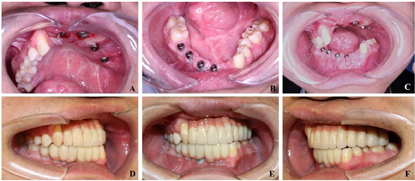

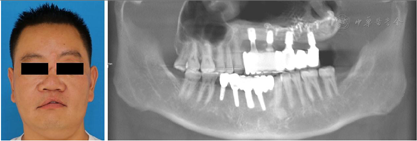
患者治疗历经18个月4次手术,颌面部骨折、骨缺损、软组织创伤畸形和牙缺失均得到了完善的治疗,面部外形及对称性得到了基本的恢复,咬合关系基本正常(图12),目前已经能过够回到正常的生活当中。

严重的颌面部复合伤不仅是对医生的挑战,其导致的面部畸形和功能障碍对患者生活和心理都会造成巨大的影响[7]。当颌面部复合伤伴有呼吸道功能受损或面颈部出血时,严重可导致患者的死亡[8]。因此如何规范有效的对颌面部复合伤患者进行治疗是目前颌面创伤领域的研究方向之一。本例患者首先需要考虑的是生命安全,患者双侧上颌骨粉碎性骨折同时伴有软组织严重损伤,口腔及鼻腔内出血严重,入院时端坐呼吸,有窒息和失血性休克的风险,在急诊手术时首先对患者进行了气管切开术,因此呼吸功能的早期恢复在面部创伤患者中是非常重要的[9,10]。MDT是一种由多个关联学科构成的医疗团队针对一种或几种疾病开展临床讨论,进而提出针对性诊疗意见的模式[11]。本例患者颌面部复合伤不仅仅需要颌面外科的诊治,同时还需要眼科进行眼外伤的诊治,整形科进行面部软组织损伤的诊治,同时患者CT检查中明确有口咽、喉咽腔变窄,因此需要麻醉医生决定手术麻醉方案。多个学科为患者制定一个综合序列诊疗方案,使患者能够得到个性化治疗,保障患者围手术期的安全。
在上颌骨缺损的治疗中,带血管蒂游离骨瓣转移修复仍然是金标准[12],游离腓骨和带蒂髂骨骨瓣是主要选择[13],但这两种骨修复方式在针对面部外形方面仍存在一定欠缺,一般需要与钛网联合使用[14,15]。为了保证本例患者上颌骨与颧骨的外形,我们选择了游离腓骨联合钛网的方式来对上颌骨进行重建,术后患者面部外形恢复良好。同时,在后期的种植修复中,我们将种植体植入于移植腓骨中,为保证上下颌牙列牙弓的协调,在植入种植体时建议提前制作种植导板,以保证种植体位置的精准性。当技术成熟条件合适时,也可以在腓骨移植重建修复时同期植入种植体,从而相对能够减少总体治疗时间。
对患者进行MDT诊断后,综合考虑其病情,如何对患者进行完善且个性化的治疗难点。第一次抢救性手术,由于患者病情危急,有窒息和失血性休克风险且伴有开放伤,我们在手术中先进行气管切开保障患者的呼吸道功能,再进行骨折内固定及清创缝合等操作。在患者病情稳定,颌面部软硬组织外形稳定后,我们二期进行了上颌骨缺损的重建、鼻畸形、舌缺损的修复和咬合功能的恢复,进一步改善患者的面部外形和口颌功能,最后获得了良好的治疗效果。
总之,对于颌面部严重复合伤的患者,在诊断明确且保证患者生命体征平稳的情况下,要选择合适的治疗方案,为患者实施序列化个性化治疗,更好的服务于患者。
所有作者均声明本研究不存在利益冲突



























