
患者,女性,50岁,全身多发骨痛3个月,发热半个月余入院
患者肋骨、颈腰椎、髋关节、股骨等多发骨质破坏伴持续高热。
行椎体破坏骨质活检病理提示:肿瘤依据不足,感染性病变可能大,后骨髓活检:各系造血细胞未见明显异常,胸部影像学以两肺粟粒性、弥漫性病变样改变,检查G试验阳性,起先考虑播散性念珠菌病,予伊曲康唑抗真菌治疗,患者体温无明显下降,后高热血培养回报提示:分枝杆菌生长,血T-SPOT阳性,予停抗真菌,予抗结核治疗,回当地治疗,患者治疗过程中出现了病情进展,高热仍持续,胸部较前新增两侧胸腔积液,并出现了头部、颈部、胸壁等部位多发脓肿形成,伴剧烈疼痛,血培养分枝杆菌鉴定结果提示哥伦比亚分枝杆菌。
予调整利福平、克拉霉素、乙胺丁醇、莫西沙星、利奈唑胺、多西环素抗分枝杆菌治疗,局部脓肿反复穿刺引流,经过近3年的抗分枝杆菌治疗。
患者痊愈停药。
呼吸科;感染科;结核科

版权归中华医学会所有。本文为遵循CC-BY-NC-ND协议的开放获取文章。
哥伦比亚分枝杆菌(M.colombiense,M.col)是鸟胞内分枝杆菌复合群(MAC)中的一员,免疫正常患者感染哥伦比亚分枝杆菌罕见的,其治疗目前仍无相关指南推荐,有文献显示克拉霉素、莫西沙星、利福布汀、阿米卡星和环丙沙星对哥伦比亚分枝杆菌具有活性[1]。其治疗方案可参考针对鸟胞内分枝杆菌复合群治疗指南[2,3],我们收治1例播散性哥伦比亚分枝杆菌病,诊治过程较复杂,最后获得痊愈,拟通过此病例,提高读者对本病的认识,减少误诊和漏诊,并提供成功的治疗经,为广大同行提供参考。
患者,女性,50岁,2018年5月4日入住我科。患者全身多发骨痛3个月,发热半个月余。患者于3个月前无明显诱因出现全身多发部位骨痛,以腰椎、膝关节及双下肢长骨为著,2018年3月于福建医科大学附属协和医院就诊,行骨穿,骨髓活检:未见明显异常,2018年3月20日PET-CT:"1.左侧胸壁软组织不规则增厚及高代谢,伴第四前肋骨质破坏;2.腰3椎体及左侧椎体旁、颈5椎体及局部高代谢肿块伴骨质破坏;3.左侧髋臼后柱、右侧股骨上段高代谢,局部骨破坏;4.左侧乳腺区、纵隔、腹膜后、两侧髂血管旁多发增大淋巴结,伴高代谢;5.中央、外周骨髓弥漫性摄取增高;6脑部未见代谢异常,建议综合头颅MRI检查。综合考虑恶性肿瘤:淋巴瘤?转移瘤?建议首选左侧胸壁病灶活检取病理"。
2018年4月2日行腰3椎体破坏骨质活检病理提示:肿瘤依据不足,感染性病变可能大,2018年4月15日者出现发热,最高温度39.6℃,遂至复旦大学附属华山医院就诊,再次骨髓活检:各系造血细胞未见明显异常,2018年4月24胸部CT示两肺弥漫性病变 粟粒性肺结核?纵隔淋巴结肿大。腹部B超示:肝脏及脾脏多发实性占位,双侧锁骨上级右侧腹股沟多发淋巴结肿大,检查G试验阳性,考虑播散性念珠菌病,2018年4月28日起予伊曲康唑抗真菌,4月29日血培养回报提示:分枝杆菌阳性,T-SPOT阳性,A 0 B 8,予停用伊曲康唑,于HRZLzd抗结核治疗,患者目前仍有发热,体温波动在37~39℃,为进一步诊治来我院,收入我科。患者否认传染病史,否认免疫低下相关病史。
2018年5月4日:肺功能血气A检验报告:pH 7.51↑,氧分压67 mmHg↓,氧饱和度94.0%↓;2018年5月5日血常规血常规lab检验报告:血红蛋白91.0 g/L↓,红细胞3.31×1012/L↓,白细胞9.33×109/L;血沉检验报告:红细胞沉降率120 mm/h↑。生化流水线检验报告:r-谷氨酰转移酶195 U/L↑,谷丙转氨酶21 U/L,谷草转氨酶19 U/L,总胆红素13.1 µmol/L,直接胆红素6.9 µmol/L↑,总蛋白67 g/L,白蛋白29 g/L↓,尿酸330 µmol/L,尿素氮3.1 mmol/L↓,肌酐50 µmol/L,葡萄糖5.0 mmol/L。2018年5月5日隐球菌检验报告:阴性(-),血凝检验报告:凝血酶原时间12.2 s,国际标准化比值1.16R↑,纤维蛋白原3.54,D-D二聚体1754.00 ng/ml↑,抗酸染色涂片检验报告:阴性(-);2018年5月5日特定蛋白检验报告:C-反应蛋白81.0 mg/L↑,结核抗体阴性。
特殊检查
2018年3月20日PET-CT:左侧胸壁软组织不规则增厚及高代谢结节,伴第4肋骨质破坏,腰3椎体及左侧椎旁、颈5椎体及后部高代谢肿块伴骨质破坏;左侧髋臼后柱、右侧股骨上段高代谢灶,局部骨质破坏,左侧内乳区、纵隔、腹膜后、两侧髂血管旁多发增大淋巴结,伴高代谢;中央外周骨髓弥漫性摄取增高;综上考虑恶性肿瘤:淋巴瘤?转移瘤?建议左侧胸壁病灶活检取病理。
2018年4月24胸部CT示:两肺弥漫性病变 粟粒性肺结核?纵隔淋巴结肿大。
2018年5月3日肝脏MR增强:肝脏及脾脏、椎体多发异常信号板腰3椎体病理性骨折,结合病史考虑感染性疾病伴血行播散灶可能,血液病或转移瘤不排除。
该例患者需考虑的诊断及鉴别诊断。
患者中年女性,高热,胸部CT呈粟粒样改变,外院查T-SPOT阳性,A抗原0 B抗原8;血培养回报提示:分枝杆菌阳性;全身播散性病灶为特征,肝脏、脾脏、椎体、胸壁软组织,髋关节、股骨等多发病灶,左侧内乳区、纵隔、腹膜后、两侧髂血管旁多发增大淋巴结,该病例应排除血行播散型肺结核,需进一步检查明确诊断。
患者高热,外院G试验阳性,有播散性真菌感染可能;患者抗血培养分枝杆菌生长,需排除非分枝杆菌感染,播散性NTM病等。
需排除特殊类型肿瘤,尤其是淋巴瘤,骨髓瘤等少见肿瘤,需进一步病理学检查排除。
患者入院后完善腰穿,总蛋白(脑脊液)1261 mg/L↑,考虑血行播散性肺结核:两肺粟粒样肺结、结核性脑膜炎、多发骨结核可能,予HREZ抗结核治疗,患者因抗结核过程中出现肝功能损伤,高胆红素血症,予调整AmHRftLfx抗结核治疗,无明显反应,予出院。我院患者血培提示有细菌生长,具体鉴定结果尚未回报,关注结果回报。
出院后回当地医院继续住院诊治,延续AmHRftLfx抗结核治疗,仍有反复发热,为排除淋巴瘤等特殊肿瘤,当地再次骨穿活检无肿瘤依据,当地复查胸部CT提示患者出现两侧胸腔积液,予胸腔闭式引流,患者仍有持续发热,并出现了头部、颈部、胸壁等部位多发包块出现,伴剧烈疼痛,十分痛苦。患者因治疗效果不明显自行停止治疗。我院2018年6月27日血培养检测结果及时回报,提示哥伦比亚分枝杆菌生长,其菌株药物最低抑菌浓度(MIC)如表1所示。
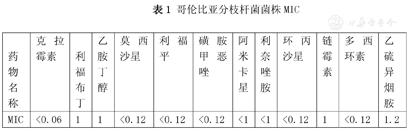
哥伦比亚分枝杆菌菌株MIC
哥伦比亚分枝杆菌菌株MIC
| 药物名称 | 克拉霉素 | 利福布丁 | 乙胺丁醇 | 莫西沙星 | 利福平 | 磺胺甲恶唑 | 阿米卡星 | 利奈唑胺 | 环丙沙星 | 链霉素 | 多西环素 | 乙硫异烟胺 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| MIC | <0.06 | 1 | 1 | <0.12 | <0.12 | <0.12 | <1 | <1 | <0.12 | 1 | <0.12 | 1.2 |
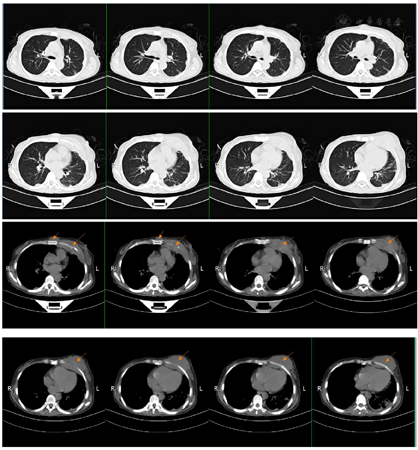
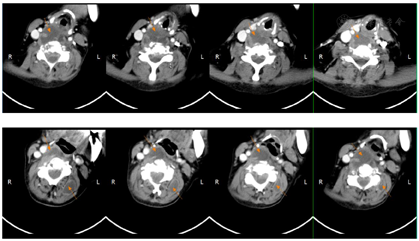
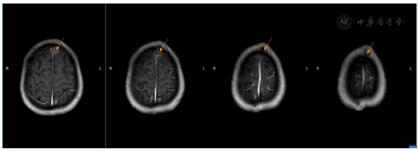
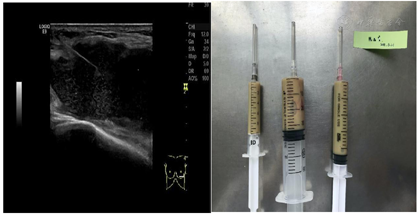
2018年7月2日患者第二次我院住院诊治,此时患者仍有发热,伴额头、左颈部,胸壁多处等多部位脓肿形成,胸部CT、颈部CT、头颅MR、腹部MR较前均有进展,多部位脓肿形成(图1,图2,图3,图4),入院后予B超引导下胸壁脓肿穿刺引流(图5),穿出脓液60 ml左右,穿刺液涂片抗酸阳性,穿刺液培养提示:非结核分枝杆菌生长,菌种鉴定提示疑似胞内分枝杆菌,患者既往血培养鉴定提升哥伦比亚分枝杆菌,考虑患者为播散性哥伦比亚分枝杆菌病,根据MIC结果予调整方案为AmRClrMfxE抗分枝杆菌治疗,后因耳鸣停Am,因药物热不能排除停用R,后调整方案为ClrMfxELzd+替加环素抗分枝杆菌感染,地塞米松减轻炎性反应,治疗后患者体温恢复正常,予出院回当地继续ClrMfxELzd+多西环素抗分枝杆菌治疗。



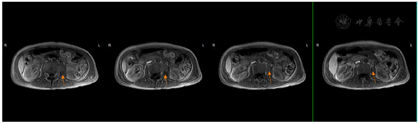


2018年8月13日复查,体温正常,方案延续ClrMfxELzd+多西环素治疗,激素减量,但患者仍有反复脓肿形成,伴疼痛,第三次出院后,再次试用R,未再次发热,排除了R药物热,方案调整为RClrMfxELzd+多西环素抗分枝杆菌治疗。
此后患者当地医院诊治,经电话随访,患者Lzd使用满6个月后停药,继续RClrMfxE+多西环素维持治疗,治疗期间患者头部,颈部、胸壁,腰部、大腿等多部位反复脓肿形成,当地予反复穿刺引流。患者1年前治愈停药,化脓处已结疤愈合,治疗后影像学资料未能提供,目前恢复良好,仅遗留骨质破坏愈合后神经压迫,偶尔止痛药对症处理,总疗程近3年。
最终诊断:
1.播散性哥伦比亚非结核分枝杆菌病(双肺、胸膜、骨、皮下软组织、脑、脑膜) ;
2.低蛋白血症;
3.病理性肋骨骨折。
诊断依据:
1.全身中毒症状:高热,全身多处骨破坏处疼痛。
2.全身播散表现:全身多部位脓肿形成,骨质破坏;头颅MR、PET-CT、腹部B超、颈部及胸部CT提示多脏器、多部位受累。
3.微生物学依据:血培养提示分枝杆菌生长,经鉴定为哥伦比亚分枝杆菌,头部、胸壁等处穿刺液涂片抗酸阳性。
4.抗分枝杆菌治疗有效:患者体温好转,多处局部化脓,反复穿刺引流,经近3年诊治,患者治愈停药。
哥伦比亚分枝杆菌(M.col)首次报道是2006年哥伦比亚波哥大学者发现HIV患者合并M.col感染[1],M.col被证实是导致HIV/MCOL合并感染的人群中肺部疾病和菌血症的病原体,故这种病原体被命名为哥伦比亚分枝杆菌。哥伦比亚分枝杆菌属于非结核分枝杆菌中鸟分枝杆菌符合群(MAC)的亚种,MAC中以胞内分枝杆菌、鸟分枝杆菌为致病菌多见,目前哥伦比亚分枝杆菌病报道较少,多发生于免疫抑制人群,如HIV患者,在非免疫异常人群中发生较为少见,西班牙、法国、中国、加拿大和俄罗斯等国家分别有HIV阴性患者的M.col感染等少数报道[2],播散病例文献报道罕见。
哥伦比亚分枝杆菌感染临床表现一般无特异性,一般以感染最常见感染部位为肺部,此外还发生于淋巴结、骨、皮肤、胃肠道等部位[2]。哥伦比亚分枝杆菌病肺部受累的影像学表现报道也较少,多无特异性,胸部CT可表现多种征象,如结节、实变、支气管扩张、磨玻璃密度影、纤维索条影、多发空洞、纵隔淋巴结肿大等[3,4]。哥伦比亚分枝杆菌病淋巴结病变表现为淋巴结肿大,CT增强扫描可表现为环状强化[5],骨关节受累可表现为多发溶骨性骨质破坏[6],本例表现播散性感染,肺部表现为双肺粟粒样改变,伴结节条索影,治疗后期出现两侧胸腔积液,纵隔多发淋巴结增大,环形强化不明显。本病例以骨骼侵犯起病,颅骨、颈椎、胸椎、腰椎、肋骨、髋关节,股骨均发生破坏,以侵蚀性溶骨改变为主,伴骨破坏处脓肿形成。
治疗方面目前仍无哥伦比亚分枝杆菌治疗的相关指南及共识,有文献显示克拉霉素、莫西沙星、利福布汀、丁胺卡那霉素和环丙沙星对哥伦比亚分枝杆菌具有活性[7]。本病可查阅到少量个案报道,治疗成功率很低,死亡率高。巴西亚马逊州帕拉州1例哥伦比亚分枝杆菌肺部感染病例,予REClrAm治疗,最终死亡[4],1例哥伦比亚分枝杆菌引起的播散性皮肤感染,予ClrMfxRfb治疗3个月后好转[8];1例肾移植受者播散性哥伦比亚分枝杆菌感染,予AtAmMfxRfbE治疗,最终死亡[2];1例骨髓增生异常综合征患者合并哥伦比亚分枝杆菌播散性皮肤感染,予REClr这种治疗方法显著改善了皮肤损伤,后患者因进行性呼吸衰竭的大叶性肺炎并死亡[9]。可参考针对鸟胞内分枝杆菌复合群治疗,根据指南[10],播散性MAC病患者,建议方案为:克拉霉素500~1000 mg/d(体重<50 kg时用500 mg/d)、利福布汀300 mg/d、乙胺丁醇15 mg/kg·d,口服;治疗开始3个月应用阿米卡星肌内注射、静脉滴注或雾化吸入;总疗程持续至痰培养阴转后至少1年。
播散性NTM病很少累及免疫功能正常人群,此例为罕见的播散性哥伦比亚分枝杆菌感染病例。患者为50岁女性,无免疫功能缺陷相关病史,以全身多脏器、多部位受累,前期以高热、病变部位疼痛为主要表现,后期以病变部位脓肿形成为临床特点,起病初期首先怀疑恶性病变,经穿刺病理排除恶性疾病可能,考虑感染性病变,患者血G试验阳性,又考虑播散性念珠菌病,予1个月左右的抗真菌治疗,患者仍有高热,热峰无下降,最终血培养菌鉴定为哥伦比亚分枝杆菌,历时3个月,这才拨开层层疑雾,露出庐山真面目,此患者确诊为播散性哥伦比亚分枝杆菌病。精准的微生物分子学诊断,是该病例诊断的关键。该病例治疗方案制定,根据查阅文献,结合患者MIC以及患者用药过程中出现的不良反应,我们最终给予患者REClrmMfxLzd多西环素的个体化可耐受的治疗方案,同时针对局部化脓部位反复穿刺引流,辅以全身营养支持及止痛等对症治疗,临床获得较好的疗效。
申晓娜,沙巍.播散性哥伦比亚分枝杆菌病1例[DB/OL].中国临床案例成果数据库,2022(2023-02-14).http://journal.yiigle.com/LinkIn.do?linkin_type=cma&DOI=10.3760/cma.j.cmcr.2023.e00591.
所有作者均声明本研究不存在利益冲突



























