
患者,女性,40岁,主诉"腰椎穿刺术后腰痛1周,行走费力、二便障碍1 d"入院。
腰椎穿刺术次日诉腰部、右臀部酸痛,体格检查下肢肌力V级,二便正常,穿刺点无渗出,予止痛对症处理。患者腰痛逐渐加重,并逐渐出现大腿疼痛,鞍区麻木感,至穿刺后第7日,患者双下肢肌力Ⅲ级,二便障碍。
予留置导尿管,查腰椎磁共振,示胸腰段椎管内血肿,压迫马尾神经。诊断考虑椎管内血肿导致马尾综合征。
行血肿清除术,术中证实为"硬膜下蛛网膜外血肿",清除部分血肿后留置腰大池引流。术后予激素冲击治疗(甲基泼尼松龙500 mg/d,连续3 d),腰大池每日引流约200 ml血性脑脊液,脑脊液逐渐转为淡黄色,手术后1周拔除腰大池引流管,患者肌力恢复至Ⅳ级,大便功能恢复。
术后14 d,患者肌力、二便功能完全恢复正常。
神经内科;神经外科;风湿免疫科;血液科

版权归中华医学会所有。本文为遵循CC-BY-NC-ND协议的开放获取文章。
椎管内血肿是指发生于椎管内的出血,可能原因包括特发性、外伤或术后继发出血以及椎管内血管畸形类病变破裂出血等。腰椎穿刺术(lumbar puncture,LP)可能继发椎管内血肿,常见类型为硬膜外血肿,罕见硬膜下血肿(即蛛网膜下腔血肿)。抗凝可增加LP后椎管内血肿发生的风险。本文报道1例抗凝治疗中的患者,LP导致罕见的硬膜下蛛网膜外血肿,旨在提高抗凝治疗中行LP可能导致椎管内血肿的意识,若患者LP后不适,应及时检查治疗。
患者,女性,40岁,主诉"腰椎穿刺术后腰痛1周,行走费力、二便障碍1 d"入院。患者因颅内静脉窦狭窄接受抗凝治疗(低分子肝素,0.4 ml皮下注射,每日2次)。为协助诊断,行LP获取脑脊液,过程顺利。LP次日患者诉腰部、右臀部酸痛,下肢肌力正常,二便正常,穿刺点无渗出,予止痛对症处理。患者腰痛持续加重,并逐渐出现大腿疼痛,鞍区麻木感,症状逐渐加重,至LP后第7日,患者出现走路费力,二便障碍。予留置导尿管,查腰椎磁共振,提示胸腰段椎管内血肿,蛛网膜下腔间隙消失,血肿压迫马尾神经。结合病史,考虑椎管内血肿导致马尾综合征,遂收入院,准备行手术清除血肿。患者既往因耳鸣、脑鸣诊断颅内静脉窦狭窄,接受抗凝治疗中。无高血压、糖尿病、冠心病等基础疾病,无家族遗传病史,否认冶游史,无手术病史。
患者于LP后第7天出现下肢肌力减退、二便障碍时行腰椎磁共振平扫检查,见图1。磁共振显示胸腰段扫描范围内椎管内血肿,腰段蛛网膜下腔间隙消失,脊髓圆锥及马尾神经受压。根据磁共振的影像,T1及T2相均表现为低信号为主的混杂信号,考虑血肿。根据轴位影像的血肿形态,血肿更偏向梭形,尤其胸8节段可见蛛网膜下腔并未受累,故考虑为硬膜外血肿。
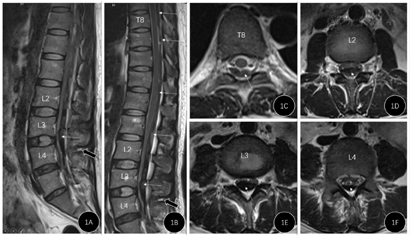

诊断:椎管内血肿,硬膜外血肿可能性大。
根据患者抗凝治疗的基础状态,LP病史,LP后开始出现腰痛、逐渐加重并出现下肢无力、二便障碍的症状,腰椎磁共振检查示椎管内低信号为主的异常混杂信号,考虑椎管内血肿诊断明确。根据血肿梭形形态,胸8节段可见蛛网膜下腔并未受累,故考虑为硬膜外血肿可能性大。
鉴别诊断:(1)蛛网膜下腔血肿。椎管内血肿第二常见位置,可因穿刺损伤根动脉或根静脉导致出血[1],少量出血则被脑脊液稀释,大量出血可形成血肿,血肿位于硬膜下、蛛网膜下腔,血肿围绕脊髓和马尾神经根,该患者血肿局限于椎管后方,将脊髓和马尾神经向前方推挤,且胸8节段可见蛛网膜下腔并未受累,故考虑硬膜下血肿可能性小。(2)硬膜下蛛网膜外血肿。该腔隙为潜在腔隙,且其内无血管结构,文献中尚无确凿证实该位置血肿的报道,故术前未考虑该位置的血肿。
患者椎管内血肿导致马尾综合征,故入院后安排急诊手术治疗。术前停用低分子肝素。手术过程:全麻,患者取俯卧位。常规消毒铺单。C臂透视定位,于腰2~3水平切开皮肤,逐层分离椎旁肌至椎板,磨钻将椎板开槽,将腰2~3椎板连同棘突取下,湿润纱布保存。咬除残余黄韧带,探查见硬膜外无血肿,硬膜呈青色(图2),考虑为硬膜下血肿,切开硬膜可见大量暗红色血凝块,悬吊硬膜,吸除部分血凝块后可见蛛网膜完整,故确诊为硬膜下蛛网膜外血肿。清除腰2~3节段血凝块,并潜行向头端、尾端取出大量血凝块,电凝硬膜内层可疑出血点。考虑到患者血肿节段长,依次切开清除血肿创伤过大,故切开蛛网膜,将血肿与蛛网膜下腔沟通,蛛网膜下腔留置腰大池引流管,以冲洗血肿并引流至体外。水密缝合硬脊膜,仔细止血,复位腰2~3椎板棘突,留置引流管一根,逐层缝合肌肉及皮肤,手术结束。
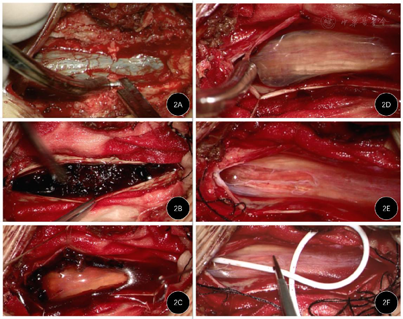

术后予激素冲击治疗(甲基泼尼松龙500 mg,每日1次,连续3 d),腰大池每日引流约200 ml血性脑脊液,共保留7 d。
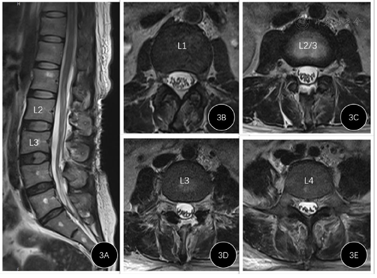
术后第1天患者腰痛缓解,鞍区麻木感仍存在。术后第2天椎旁引流管共引流10 ml淡血性液体,予拔除。术后第3天患者觉鞍区麻木感缓解,肌力稍有恢复。腰大池引流管每日引流约200 ml脑脊液,脑脊液逐渐由血性转为淡黄色,术后1周拔除腰大池引流管,患者肌力恢复至Ⅳ级,可解大便,但拔除导尿管后不能排尿,遂再次留置导尿管。复查腰椎磁共振可见血肿少量残余,蛛网膜下腔空间恢复(图3)。至术后14 d,予患者手术切口拆线,切口愈合良好。再次拔除导尿管,顺利排尿。患者肌力、二便功能正常,恢复日常生活。术后半年电话随访患者,未再出现腰痛、下肢无力、二便障碍症状。

这是1例罕见的腰椎穿刺术后导致的硬膜下蛛网膜外血肿。该病例术前并未考虑到该位置血肿的可能性,因为部分节段可见脊髓与血肿之间的脑脊液间隙,故考虑为硬膜外血肿。直到手术中显微镜下直视病变才明确证实了该血肿位置,因为血肿位于蛛网膜外,故与影像所见脑脊髓与血肿之间存在脊液间隙的现象吻合。术前根据患者症状体征、磁共振影像,考虑蛛网膜下腔血肿可能性小,故考虑硬膜外血肿。手术选择血肿压迫最严重的节段进行手术,预期是出血点位于该节段内,清除该部位的血肿可解除压迫,其后严密止血可防止术后继续形成血肿,而其他节段的血肿可因硬膜外丰富的血液循环而吸收。
硬膜外和蛛网膜下是腰椎穿刺后血肿的常见位置[2],使用"腰椎穿刺"和"血肿",不限定时间,在多个数据库中检索并筛选相关文献报道,文献中报告的硬膜下血肿实际均为蛛网膜下腔血肿,并无明确的硬膜下且蛛网膜外血肿的记录[3,4]。硬膜下蛛网膜外的间隙是一个潜在的腔隙,其内并无血管结构[5]。故该患者血肿来源考虑是穿刺损伤了硬脊膜内层的小动脉,蛛网膜下腔压力不足以将之压迫闭塞,患者为抗凝状态,故出血不止,最终导致胸腰段长节段的硬膜下蛛网膜外血肿。
腰椎穿刺术是一项临床常用技术,并发症发生率预计为0.1%~0.5%,其中穿刺引起的椎管内血肿更属于罕见并发症[2]。凝血功能异常、抗凝或抗血小板状态下LP的出血并发症预期高于普通人群[6]。但文献仅限于个案报道和综述。Kreppel等[4]回顾了613例椎管内血肿的病例报告,病因排序发现椎管内血肿的最常见原因为特发性(29.7%),抗凝治疗加LP操作为第5位常见原因(6.0%),单纯穿刺操作排第10位(4.2%)。Melissa等[7]报道了1例64岁女性,长期口服阿司匹林,因意识障碍需留取脑脊液标本辅助诊断。LP进行了5次尝试,穿刺后1周出现腰痛伴下肢放射痛,磁共振证实胸11至腰4节段的硬膜外和蛛网膜下腔血肿。该患者停服阿司匹林、保守治疗后症状缓解。Francisco等[8]报道了1例79岁女性患者,既往房颤病史而长期口服抗凝药物。LP前给予了凝血酶原复合物,穿刺24 h后恢复皮下注射的低分子肝素(40 mg/d)。患者穿刺5 d后突发下肢麻木无力,磁共振检查示胸12至腰5节段蛛网膜下腔血肿,脊髓血管造影提示胸12至腰1节段硬脊膜动静脉瘘。予介入栓塞动静脉瘘,开刀清除蛛网膜下腔血肿,术后12 d患者下肢感觉、肌力基本恢复正常。Eddie等[9]报道了1例脊柱麻醉导致的腰椎硬膜下血肿,并回顾了1983年以前文献中报道的33例LP(27例)或脊柱麻醉(6例)导致的椎管内血肿,13例正在接受抗凝治疗,9例合并血小板减少,2例合并凝血功能异常,2例应用抗血小板药物,故79%(26/33)椎管内血肿与凝血或血小板功能异常相关。
治疗方面,LP导致的椎管内血肿与其他原因的椎管内血肿类似,若仅有受累节段以下感觉异常,可立即停用抗凝、抗血小板药物,密切观察[3,4]。若出现脊髓压迫或马尾综合征,例如下肢肌力下降或二便功能障碍时,应及时行血肿清除、椎管减压术,大部分患者恢复良好[4,8,9]。12 h内完成减压神经功能恢复更佳[7]。本例患者在出现下肢肌力下降、二便困难后8 h内手术治疗,2周内肌力、二便功能完全恢复正常。
综上所述,对凝血功能障碍、抗凝或抗血小板治疗中的患者进行腰椎穿刺术,应警惕穿刺后椎管内血肿的风险。若患者持续腰痛,甚至出现下肢感觉、运动、二便功能障碍,应及时行腰椎磁共振扫描。确认椎管内血肿导致运动或二便功能障碍,应及时行血肿清除、椎管减压术,以期获得良好的神经功能预后。
刘振磊,吴浩,菅凤增.腰椎穿刺术后硬膜下蛛网膜外血肿致马尾综合征1例[DB/OL].中国临床案例成果数据库,2023(2023-02-14).http://journal.yiigle.com/LinkIn.do?linkin_type=cma&DOI=10.3760/cma.j.cmcr.2023.e00596.
所有作者均声明本研究不存在利益冲突



























