
患者,女性,45岁,嘴突、下后牙缺失求治。
凸面型,恒牙列,慢性牙周炎,全口龈退缩2~4 mm,36、46早失,4个智齿萌出,上下牙弓轻度拥挤,第二磨牙完全近中关系,尖牙中性关系,覆 覆盖及中线正常。头颅侧位片示骨性Ⅲ类均角,上前牙唇倾下前牙舌倾;全口曲面断层片及锥形束CT示36、46缺牙区骨高度丧失,宽度狭窄,下后牙近中倾斜。
覆盖及中线正常。头颅侧位片示骨性Ⅲ类均角,上前牙唇倾下前牙舌倾;全口曲面断层片及锥形束CT示36、46缺牙区骨高度丧失,宽度狭窄,下后牙近中倾斜。
安氏Ⅲ;毛氏I1;骨性Ⅲ类均角;慢性牙周炎;下牙列缺损。
上颌减数14、24后直丝弓滑动法内收前牙改善突度,36、46牙周骨增量手术后前移直立两侧后牙关闭缺牙间隙。
27个月结束治疗,患者面型改善,下颌第二、三磨牙前移替代早失磨牙,治疗前后CBCT显示缺牙处骨高度宽度改善,未见骨开窗骨开裂。保持一年后咬合排列稳定间隙拥挤未见复发缺牙处牙龈未见萎缩。
口腔正畸科;牙周科

版权归中华医学会所有。本文为遵循CC-BY-NC-ND协议的开放获取文章。
第一恒磨牙常因龋坏或牙周病而缺失,缺牙区牙槽骨长期废用可发展为刃状[1,2],成人正畸关闭萎缩牙槽骨间隙可能导致牙龈退缩、根吸收、骨开窗、开裂等问题[3,4],且治疗周期较长。因此有学者建议采用骨增量手术[5,6,7],手术带来的区域增速效应也会缩短正畸牙移动疗程[5,8]。本例患者在牙周骨增量手术后快速顺利关闭双侧下颌缺失十余年的第一恒磨牙间隙,第二、三恒磨牙前移替代,在成人磨牙缺失患者正畸关闭间隙的多学科联合治疗方面进行有益尝试。
患者,女性,45岁,主诉:嘴突、牙不齐,下后牙缺失12年;曾于12年前外院因龋坏拔除下颌双侧第一恒磨牙。无家族史和其他头颈部外伤史,否认系统性疾病。
恒牙列,36、46缺失,缺隙处牙槽骨吸收、狭窄成刃状,宽度约5 mm,37、47近中倾斜;16、26、37、47咬合面银汞充填体24、34牙颈部树脂充填体;18、28、38、48正位萌出;中线正,微笑时口角偏斜;全口牙龈红肿、退缩2~3 mm;下颌双侧第一磨牙缺失,以双侧第二磨牙的关系进行安氏诊断为Ⅲ类完全近中关系,尖牙关系中性,覆 覆盖基本正常,下前牙直立,上前牙略唇倾,上下牙列轻度拥挤,Spee曲5 mm。(图1)
覆盖基本正常,下前牙直立,上前牙略唇倾,上下牙列轻度拥挤,Spee曲5 mm。(图1)
开口度三指,开口型正常,双侧关节未查见弹响及触痛。
曲面断层片:36、46缺失,37、47近中倾斜,16、24、26、34、37、47充填体影像;上下颌前牙区牙槽骨萎缩至根中1/3,双侧升支长度、髁突大小形态基本对称。头影测量片:骨性I类均角,上前牙唇倾、下前牙舌倾(图1),具体结果见表1。锥形束CT冠状位下颌第二磨牙釉牙骨质界高度截图显示:下颌第一磨牙缺隙处牙槽嵴狭窄,牙槽骨颊舌向厚度右侧为4.78 mm,左侧为4.40 mm(图7a、b)。
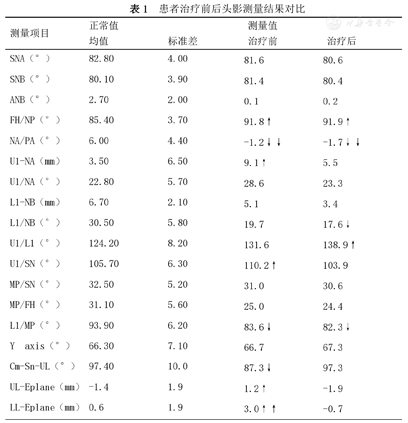
患者治疗前后头影测量结果对比
患者治疗前后头影测量结果对比
| 测量项目 | 正常值 | 测量值 | ||
|---|---|---|---|---|
| 均值 | 标准差 | 治疗前 | 治疗后 | |
| SNA(°) | 82.80 | 4.00 | 81.6 | 80.6 |
| SNB(°) | 80.10 | 3.90 | 81.4 | 80.4 |
| ANB(°) | 2.70 | 2.00 | 0.1 | 0.2 |
| FH/NP(°) | 85.40 | 3.70 | 91.8↑ | 91.9↑ |
| NA/PA(°) | 6.00 | 4.40 | -1.2↓↓ | -1.7↓↓ |
| U1-NA(mm) | 3.50 | 6.50 | 9.1↑ | 5.5 |
| U1/NA(°) | 22.80 | 5.70 | 28.6 | 23.3 |
| L1-NB(mm) | 6.70 | 2.10 | 5.1 | 3.4 |
| L1/NB(°) | 30.50 | 5.80 | 19.7 | 17.6↓ |
| U1/L1(°) | 124.20 | 8.20 | 131.6 | 138.9↑ |
| U1/SN(°) | 105.70 | 6.30 | 110.2↑ | 103.9 |
| MP/SN(°) | 32.50 | 5.20 | 31.0 | 30.6 |
| MP/FH(°) | 31.10 | 5.60 | 25.0 | 24.4 |
| L1/MP(°) | 93.90 | 6.20 | 83.6↓ | 82.3↓ |
| Y axis(°) | 66.30 | 7.10 | 66.7 | 67.3 |
| Cm-Sn-UL(°) | 97.40 | 10.0 | 87.3↓ | 97.3 |
| UL-Eplane(mm) | -1.4 | 1.9 | 1.2↑ | -1.9 |
| LL-Eplane(mm) | 0.6 | 1.9 | 3.0↑↑ | -0.7 |
1.软组织凸面型;骨性Ⅲ类均角;安氏Ⅲ类,毛氏I1
2.慢性牙周炎
3.下牙列缺损
排齐牙列;关闭下颌缺牙间隙;维持尖牙中性关系,调整磨牙关系至完全远中(上颌第一磨牙与下颌第二磨牙);回收上前牙改善唇突度和鼻唇角,改善患者侧貌突度。
牙周基础治疗;减数14、24,中支抗,内收上下前牙改善侧貌;直立前移下后牙,下颌缺牙间隙配合牙周骨增量手术尝试关闭。
1).主动矫治27个月,活动保持14个月。
2).上颌粘接0.022英寸(1英寸=2.54 cm)陶瓷自锁直丝弓矫治器(Clippy,TOMY,Japan),16、26粘接直丝弓颊面管。初始弓丝为0.014英寸,依次应用0.016英寸、0.016英寸×0.022英寸、0.018英寸×0.025英寸镍钛方丝初步排齐整平上下牙列。
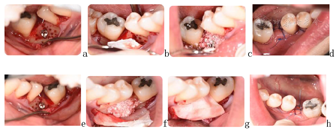
3).第3个月牙周科行36、46区域骨增量手术:术区翻全厚瓣后,颊侧种植机球钻打孔穿透骨皮质、按照骨增量方向打入钛钉1.5 mm×10 mm(中邦,西安,中国),植入人工骨粉(Bio-Oss,Geistlich,瑞士),高度平齐牙槽嵴顶或高于0.5 mm,宽度与第二磨牙颊舌向宽度基本一致,之后覆盖生物膜(Bio-Guide,Geistlich,瑞士),骨膜松弛切口,龈瓣冠向复位,严密缝合。术后6周开始粘下颌托槽及37、47颊面管,初始弓丝为0.014英寸。第9个月更换至上颌0.018英寸×0.025英寸、下颌0.017英寸×0.025英寸不锈钢方丝,滑动法内收前牙、近中移动并直立37、47。治疗过程中37、38出现舌倾,配合局部方丝弓正转矩控制(图2)。

4).第13个月下颌缺牙间隙基本关闭,逐步粘结38、48带环进一步排齐关闭剩余间隙。第25个月下颌更换0.018英寸×0.025英寸不锈钢方丝进一步直立第二三磨牙(图3)。
 像
像
 像
像5).第27个月矫治结束,上下颌压膜保持器保持,定期复查(图4)。
 像
像
 像
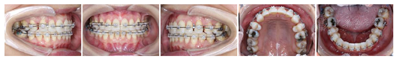
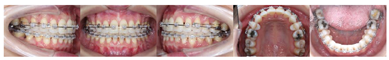
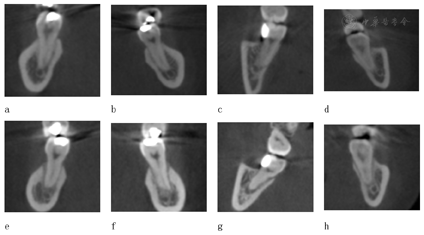
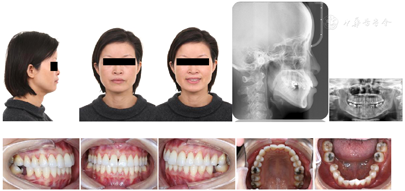
像矫治结束后面像显示患者侧貌改善明显,鼻唇角恢复正常,颏部形态有所改善。口内像显示上下前牙覆 覆盖正常,中线对齐,双侧尖牙中性关系、磨牙完全远中关系,尖窝交错,缺牙间隙关闭未见明显龈退缩。曲断片37、38、47、48得到直立牙根平行较好,未发现明显的牙根吸收和齿槽嵴骨吸收的情况。临床检查下前牙区有少量龈退缩及牙龈黑三角情况(图5)。保持期追踪显示牙齿咬合排列保持良好拥挤间隙未见复发,缺牙间隙闭合紧密,面型良好(图6)。治疗前后的锥形束CT对比显示,植骨区域牙槽骨宽度有显著增加,移入缺隙内的下颌第二磨牙及第二前磨牙未见骨开窗骨开裂(图7)。
覆盖正常,中线对齐,双侧尖牙中性关系、磨牙完全远中关系,尖窝交错,缺牙间隙关闭未见明显龈退缩。曲断片37、38、47、48得到直立牙根平行较好,未发现明显的牙根吸收和齿槽嵴骨吸收的情况。临床检查下前牙区有少量龈退缩及牙龈黑三角情况(图5)。保持期追踪显示牙齿咬合排列保持良好拥挤间隙未见复发,缺牙间隙闭合紧密,面型良好(图6)。治疗前后的锥形束CT对比显示,植骨区域牙槽骨宽度有显著增加,移入缺隙内的下颌第二磨牙及第二前磨牙未见骨开窗骨开裂(图7)。

 像及X线片
像及X线片
 像及X线片
像及X线片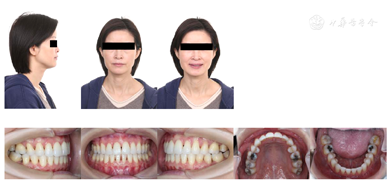
 像
像
 像
像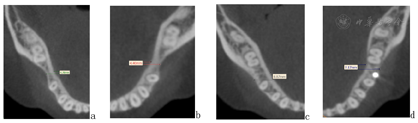


下颌第一磨牙的缺失增加了后牙的矫治难度,正畸时间也会大大延长。在治疗设计上由于磨牙的缺失,常规的拔除四个第一双尖牙内收前牙改善前突的矫治设计需要作出改变,在纠正患者唇倾前牙的同时还要兼顾前移下颌第二、三磨牙患者主诉。治疗前患者的下前牙由于下颌骨位置靠前有着一定程度的舌倾代偿,因此在内收过程中也需要考虑转矩和控根的问题,同时要满足上前牙内收过程中的前牙覆盖关系。综合间隙拥挤分析和最终目标位置的设定,我们拔除了上颌第一前磨牙,上下颌中等支抗,下颌缺牙间隙由第二、三磨牙近中前移直立和下颌第二前磨牙之前的整体牙列内收所关闭,从而在满足患者内收前牙改善脸型的同时又解决了缺牙间隙的问题,避免了双侧的种植手术,有效合理利用了下颌第三磨牙正常建 。
。
患者双侧下颌第一磨牙的缺牙间隙由于缺牙时间很长已经发展为刃状,在将第二磨牙直立前移的过程中可能会出现骨开窗骨开裂等问题。虽然有研究报道称在正畸直接关闭萎缩缺牙间隙的过程中由于建牙合咬合力的传导牙槽骨改建牙槽嵴宽度和高度有不同程度的增加[9],但也可能是牙齿移出牙槽骨外导致其宽度增加[10]。并且患者年龄较大,相对于年轻成人或青少年患者,其骨改建能力更弱。为此我们在移动下颌牙列前为患者进行了缺隙处水平骨增量手术,预备下颌第二磨牙的前移空间,避免可能出现的骨开窗骨开裂问题。手术过程中的骨皮质打孔过程也有类似于皮质骨切开手术的局部加速现象(regional acceleratory phenomenon, RAP),激发了局部成骨细胞和破骨细胞活性,炎性因子水平升高,提高了骨改建速度[11]。这种现象在皮质骨损伤后几天就可发生,1~2个月达到顶峰,效应持续6个月[12]。关于术后多久开始正畸加力移动临床上一直没有明确的指南规范,Mayer等[6]建议术后6个月再开始将牙齿移入萎缩的牙槽嵴,但这也丧失了利用RAP加快牙齿移动的机会;有临床报道最早术后两周开始牙齿移动,以便充分利用RAP加速牙齿移动效果[13]。本例患者在术后6周开始下颌牙列的矫治和间隙关闭,在充分保障骨移植材料愈合稳定性的基础上提高牙齿移动效率。
研究表明相比于缺牙间隙的长度,治疗前缺牙区的牙槽骨宽度和高度对间隙关闭后的牙周状况影响更大[14],Wu等[3]成功关闭一例缺牙间隙牙槽骨宽度<7 mm的患者,但是间隙关闭后近中前移磨牙颊舌侧牙龈明显退缩。可见确保在骨松质内安全移动的前提是缺牙区牙槽骨宽度大于7mm,必要时也可在缺牙区进行骨增量手术[15]。本例患者颊舌侧牙槽骨缩窄呈Ⅲ度(Cawood&Howell分类法),为了能更好创造牙槽骨颊舌向宽度利于磨牙近中移动,在手术方式上区别于常规的牙周加速成骨正畸手术(periodontally accelerated osteogenic orthodontics, PAOO),我们采用了"帐篷法"水平骨增量手术的方式[16],通过植入钛钉和覆盖生物膜的方式,更好的固定骨粉材料和获得水平向骨增量,最终患者在间隙关闭后未见明显的牙龈萎缩,其牙槽骨高度没有进一步降低,且植骨带来的牙槽骨宽度增加也保持稳定。相较于夹层植骨方式(三明治法),本例患者由于受倾斜牙齿的影响缺隙近远中间距相对较小,帐篷法手术入路更加便捷,且避免了严重萎缩下颌牙槽骨在手术过程中的骨折和神经损伤的风险[17];同时打通了骨皮质,有效利用了区域增速效应,在保证骨宽度的同时更增加了牙齿的移动。
此外骨增量手术过程中的翻瓣过程使大部分牙龈纤维从牙根冠方分离,剌激牙槽骨吸收,加速牙齿移动的同时改变了牙列生理位置的记忆,也从一定程度上减小了缺牙间隙关闭后复发的可能[18,19]。
由于下颌骨骨质致密,下颌磨牙牙根宽大等原因,下颌第二磨牙前移过程中易出现近中倾斜及舌向旋转或倾斜[20],同时下颌第二前磨牙向后内收过程中由于弓形宽度增加也可能导致移出骨皮质外造成骨开窗、开裂现象。因此临床上在下颌间隙内收过程中一方面要避免牙根与颊侧皮质骨形成骨皮质支抗,影响间隙关闭或导致牙根吸收,另一方面要注意弓形宽度的适时调整,采用第二磨牙近中后倾弯、颊管近中龈向粘贴、从下颌磨牙舌侧进行Ⅱ类牵引等方式对牙齿移动进行控制。患者在治疗后期由于疫情的影响未能规律复诊,下颌第二磨牙的直立效果还不够完善,如果能在关闭间隙的后期持续予以后倾角度的控制,最终的牙根平行会更加理想。
李晶,路瑞芳.骨增量手术辅助正畸关闭成人双侧下颌萎缩磨牙间隙1例[DB/OL].中国临床案例成果数据库,2023(2023-06-15).http://journal.yiigle.com/LinkIn.do?linkin_type=cma&DOI=10.3760/cma.j.cmcr.2023.e01701.
所有作者均声明本研究不存在利益冲突


 像及X线片
像及X线片
























