
患者,男性,30岁,以颈部无痛性包块就诊。
患者右颈部可触及3.0 cm×2.0 cm的肿块,质韧,活动度差。
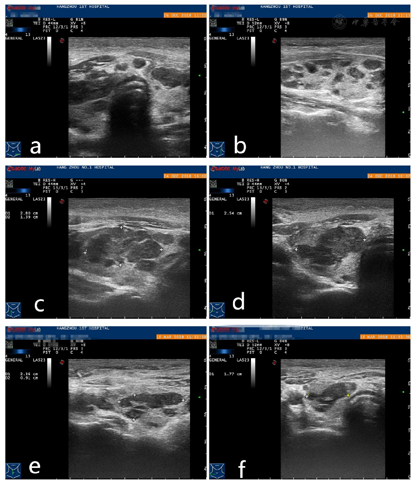
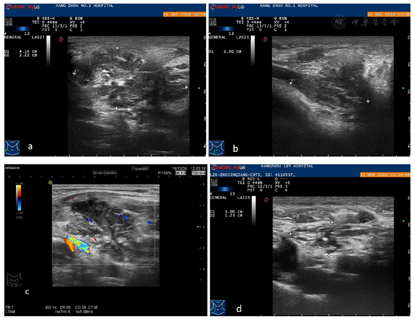
浅表超声提示甲状腺多发低回声结节及颈部软组织肿块,在超声引导下行粗针穿刺活检,病理诊断为LCH。入院后完善相关检查,确诊其为多系统LCH,累及脑垂体、甲状腺、颈部软组织、淋巴结、脾脏。
治疗采用化疗VP方案(长春新碱4 mg,每周一次,连续6周,泼尼松40 mg bid口服,连续28 d)。
随访至今,病灶缩小。
超声科

版权归中华医学会所有。本文为遵循CC-BY-NC-ND协议的开放获取文章。
朗格汉斯细胞组织增生症(Langerhans cell histiocytosis,LCH)是一种朗格汉斯组织细胞(LC)的单克隆性异常增生性疾病。LCH常累及骨、皮肤、淋巴结、肝、脾、肺、女性生殖系统、消化道等,累及甲状腺及颈部软组织者少见[1]。本文回顾性分析了浙江大学医学院附属杭州市第一人民医院收治的1例以甲状腺及颈部软组织肿块为首发症状的多系统LCH,并进行文献复习。
患者,男性,30岁,因"触及颈部无痛性包块1个月"就诊。体格检查:于右颈部可触及3.0 cm×2.0 cm的肿块,质韧,活动度差。浅表超声示:甲状腺双侧叶体积增大,内见多个散在的低回声结节,大者2.8 cm×1.4 cm×2.5 cm,边界光整,外形规则,内部回声欠均匀,彩色多普勒示结节内血流信号不丰富;右侧颈部可见一不均质回声团,大小约4.1 cm×2.9 cm×2.2 cm,边界模糊,外形不规则,CDFI示团块内可见散在条线状血流信号。为明确甲状腺及颈部软组织肿块性质,分别对甲状腺结节及颈部软组织进行粗针穿刺活检:因甲状腺双侧叶多个结节的超声声像图特点类似,故选取了右侧叶其中一个较大结节进行粗针穿刺活检。在超声引导下,用18G100 mm穿刺针各分3次穿入甲状腺右侧叶结节及右颈部软组织肿块,各取得苍白色组织3条。
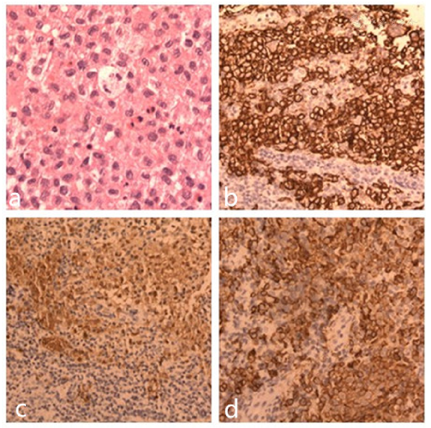
病理学检查:甲状腺右侧叶结节及右颈部软组织肿块穿刺组织镜下均可见成团的中等大小的细胞弥漫排列,疏密不一,细胞呈卵圆形,胞质中等丰富嗜伊红色;核形不规则,呈圆形或肾形,可见明显的核沟、核折叠呈咖啡豆样、锯齿状或分叶状。核染色质纤细、核仁不明显,有轻度的核异性。偶见核分裂象不明显。甲状腺右侧叶结节瘤细胞间混有少量淋巴细胞,右颈部肿块瘤细胞累及横纹肌。免疫细胞化学染色:均为CK[-],Vim[+],S100[+],CD1a[+],Langerin[+],CD163[+],CD68[-],CD3[-],CD20[-],CD34[-],Ki-67[+]<5%。
病理诊断为朗格汉斯细胞组织增生症。
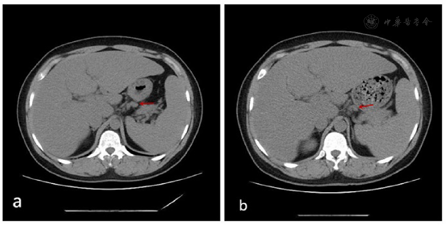
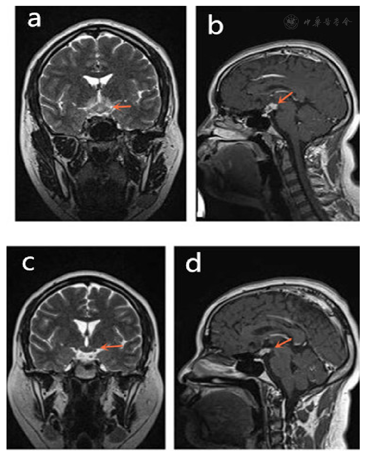
为进一步诊治,将患者收治入院。考虑到LCH多为多器官累及,完善了相关检查。甲状腺实验室检查:T3 1.33ug/L,T4 34.40 ug/L,FT3 4.46 pmol/L,FT4 5.62 pmol/L,ATG-Ab 161.2 kU/L,TPO-Ab 40.8 kU/L;24小时尿量7600 ml,尿比重(折射仪法):1.0027;颅脑MRI平扫提示鞍上池病变(鞍上池区见结节状异常信号灶,呈稍长T1稍长T2信号,边界欠清,大小约2.3 cm×1.6 cm);腹部CT示肝胃间隙、后腹膜多发淋巴结肿大。
最终诊断为多系统LCH(累及脑垂体、甲状腺、颈部软组织、淋巴结)。
治疗采用化学疗法,方案VP,即:长春新碱4 mg,每周一次,连续6周,泼尼松40 mg bid口服,连续28 d。疗程结束后复查,累及部位病灶均较前缩小。





LCH在1986年由Paul Langerhans[2]首次报道,是由于朗格汉斯组织细胞(LC)异常增生和播散所致。1987年首次对这类疾病进行分类,将其统称为"组织细胞增生症"[3],目前普遍研究认为LC是指突状细胞发育过程中的不成熟阶段,因此2008年WHO分类将其归属于造血与淋巴组织肿瘤中的组织细胞和树突细胞肿瘤范畴[4]。
LCH病因尚不明确,吸烟,病毒感染,BRAF基因突变及免疫微环境的改变可能与其发病相关[5]。LCH可发生与任何年龄,但以儿童多见,1-3岁是发病高峰,成人发病少见,发病率只有1-2/100万[6]。
LCH传统分为6型,即:莱特勒-西韦病(LSD)、汉-许克病(HSCD)、骨嗜酸性肉芽肿(EGB)、中间型、单一器官型、难分型。现国际组织细胞协会将其分为单系统疾病(single system Langerhans cell histiocytosis,SS-LCH)和多系统疾病(multi-system Langerhans cell histiocytosis,MS-LCH)两大类[7]。SS-LCH仅侵犯单个器官(淋巴结、皮肤、骨骼等),根据累及数目不同又有单发和多发之分。MS-LCH可同时累及多个系统,临床症状多样,取决于累及的系统及器官。在一些大宗病例的报道中显示,多系统累及的LCH与复发成正相关,但与疾病的进展无关,但累及高危器官(肝脏、肺、脾或造血系统)患者的病死率会大大增加[8]。本例患者累及脑垂体、甲状腺、颈部软组织、淋巴结、脾脏,临床上主要表现为中枢性尿崩症、甲状腺多发结节、右颈部软组织肿块、全身多处淋巴结肿大、脾大。
LCH病变可累及全身各器官,骨损害最常见,但累及甲状腺者少见[9,10,11,12,13,14,15,16,17],LCH的确诊依赖于病理诊断。穿刺活检因其快捷、精准、创伤小等特点,已成为诊断LCH的有效手段。LCH组织学改变为LC弥漫性或片状排列,但LC形态多样,龚西騟[18]将LCH的LC分为4种形态:典型LC、单核细胞LC、多核巨细胞LC及大圆细胞形LC,并伴有嗜酸性粒细胞、中性粒细胞、淋巴细胞及浆细胞。因此单靠病灶的细胞形态学改变,易于与其他疾病相混淆,目前已有一些甲状腺LCH被误诊为甲状腺乳头状癌的文献报道[19]。因此,LCH的确诊更依赖于免疫组化及电镜:(1)免疫组化方面,肿瘤细胞CDlα、langerinfCD207和S-100常阳性,CD68、vimentin和HLA-DR也可阳性,而滤泡树突细胞标记(如CD23,CD35)则阴性,不同病例Ki-67阳性指数差异很大。(2)电镜下应找到Birbeck颗粒[20,21]。本例病例未进行电镜检查。
对于LCH的治疗目前并没有形成共识,根据病变累及的范围和严重程度,可单独或联合使用手术切除、放疗、化疗等。SS—LCH可通过手术治疗,MS-LCH的主要治疗手段是化疗。治疗方案中包括长春新碱、泼尼松、甲氨蝶呤、沙利度胺、克拉屈滨、阿糖胞苷等均有报道.本例采用VP方案(长春新碱+泼尼松),疗效良好,截止至目前,患者甲状腺结节及颈部肿块明显缩小,无复发及转移征象。
雷志锴,陈海萍,包凌云.以甲状腺及颈部软组织肿块为首发症状的多系统朗格汉斯细胞组织增生症1例[DB/OL].中国临床案例成果数据库,2023(2023-06-29).http://journal.yiigle.com/LinkIn.do?linkin_type=cma&DOI=10.3760/cma.j.cmcr.2023.e01768.
所有作者均声明本研究不存在利益冲突



























