
患者,女性,44岁,以"发现乳腺肿块1个月余"之主诉入院。
入院时,患者体温36.8℃,脉搏78次/min,呼吸20次/min,血压118/70 mmHg(1 mmHg=0.133 kPa)。双肺叩诊呈清音,呼吸音清,未闻及干湿性啰音。心率78次/min,律齐,各瓣膜听诊区未闻及病理性杂音。专科查体:双乳对称,双侧乳头无溢液。左乳11~12点方向距乳头约2 cm处扪及大小约4 cm×4 cm×2 cm肿块,质韧,活动度一般。右乳未扪及明显肿块。双侧腋窝及锁骨上窝未触及明显肿大淋巴结。患者否认家族中有类似疾病史。
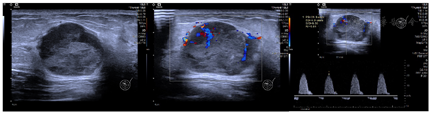
灰阶超声及多普勒超声提示:左侧乳腺10点方向,距乳头3 cm处探及大小为30.0 mm×24.4 mm的椭圆形、低回声结节,结节边界清楚,形态欠规则,部分边缘呈微分叶,内部回声不均匀,后方可见回声增强;CDFI示结节周边及内部可见条索状及点棒状血流信号,Adler分级2级,RI=0.81。
患者于全麻下行左乳区段切除术、左腋窝前哨淋巴结活检术、背阔肌肌皮瓣成形术。术中将肿块及周围正常组织完整切除,切除标本约10 cm×6 cm×5 cm,质韧,剖开可见切面呈灰白色,未见明显包膜;术前沿乳晕周围及瘤周注射纳米碳,术中摘除纳米碳染色的淋巴结。
术后给予止血等对症支持治疗,化疗期间给予抑酸止吐治疗。现患者病情稳定,恢复良好,已出院。
超声科

版权归中华医学会所有。本文为遵循CC-BY-NC-ND协议的开放获取文章。
乳腺髓样癌(Medullary Carcinoma of Breast,MCB)是一种罕见的浸润性乳腺癌,占所有乳腺癌的3%~5%[1]。虽然与其他三级乳腺癌相比,MCB预后较好,但总体生存期仍然不乐观,波动于62%~80%之间[2]。且由于MCB呈缓慢膨胀性生长,临床表现无特异性,易被患者忽略,而其超声声像图表现与乳腺良性肿瘤存在一定重叠,易发生误诊以致延误治疗时机。因此早期诊断和及时的临床干预是提高患者生存率的关键。MCB分类不同时,其超声声像图表现各异。在此,我们报道l例典型的MCB的常规超声、弹性成像及超声造影的表现。
患者,女性,44岁,以"发现乳腺肿块1个月余"之主诉入院。1个月余前,患者于洗澡时无意间发现左侧乳腺肿块,约核桃大小,质硬,无压痛,活动度尚可,无乳头溢液。患者自述无其他异常,未予特殊处理。现为求进一步诊治,遂来我院就诊。入院时,患者体温36.8℃,脉搏78次/分,呼吸20次/分,血压118/70 mmHg(1 mmHg=0.133 kPa)。双肺叩诊呈清音,呼吸音清,未闻及干湿性啰音。心率78次/min,律齐,各瓣膜听诊区未闻及病理性杂音。专科查体:双乳对称,双侧乳头无溢液。左乳11~12点方向距乳头约2 cm处扪及大小约4 cm×4 cm×2 cm肿块,质韧,活动度一般。右乳未扪及明显肿块。双侧腋窝及锁骨上窝未触及明显肿大淋巴结。患者否认家族中有类似疾病史。
入院后完善血常规、尿常规、粪常规、生化全套、传染病四项及心电图检查,评估患者有无基础疾病,完善女性肿瘤标志物全套检查;行乳腺超声检查,并于超声引导下穿刺活检,进一步明确肿块的良恶性。
灰阶超声及多普勒超声提示:左侧乳腺10点方向,距乳头3 cm处探及大小为30.0 mm×24.4 mm的椭圆形、低回声结节,结节边界清楚,形态欠规则,部分边缘呈微分叶,内部回声不均匀,后方可见回声增强;CDFI示结节周边及内部可见条索状及点棒状血流信号,Adler分级2级,RI=0.81(图1)。

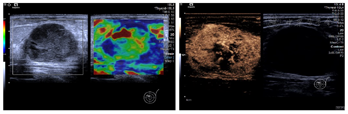
弹性成像提示:结节弹性评分为2分,质地中等;超声造影可见造影剂快速进入,病灶呈不均匀向心性高增强,局部未见造影剂进入(图2)。

双侧腋窝未探及异常肿大淋巴结。左侧乳腺低回声结节,BI-RADS分级4a类;遂行超声引导下穿刺活检,穿刺结果提示:浸润癌。
患者于全麻下行左乳区段切除术、左腋窝前哨淋巴结活检术、背阔肌肌皮瓣成形术。术中将肿块及周围正常组织完整切除,切除标本约10 cm×6 cm×5 cm,质韧,剖开可见切面呈灰白色,未见明显包膜;术前沿乳晕周围及瘤周注射纳米碳,术中摘除纳米碳染色的淋巴结。术中快速冰冻病理结果回报示"左腋下前哨淋巴结0/6枚癌转移,上、下、内、外切缘及基底切缘未见癌组织"。向家属告知病情后,遂行背阔肌肌皮瓣成形术。
术后病理示:"左乳区段"伴有髓样特征的癌(典型)。免疫组化:ER(-)、PR(-)、HER-2(-)、Ki-67(+)90%、CD34(+)、CK(+)、VIM(+)、P53(-)。患者系"三阴性"乳腺癌,给予EC-T(表柔比星,环磷酰胺)方案化疗。
术后给予止血等对症支持治疗,化疗期间给予抑酸止吐治疗。现患者病情稳定,恢复良好,已出院。
乳腺髓样癌(Medullary Carcinoma of Breast,MCB)是一种罕见的浸润性乳腺癌组织学类型,占所有乳腺癌的3%~5%,发病年龄为35-60岁[1]。典型的髓样癌通常具有基底样癌的特征,不表达雌激素、孕激素、HER2受体——即所谓的"三阴性"乳腺癌(ER-, PR-, HER2-)[3]。虽然具有侵袭性特征,MCB的预后要好于其他类型的三级乳腺癌,但总体生存期并不乐观。MCB患者的预后与肿瘤的分级、分期息息相关[4],这意味着在疾病早期发现并给予相应的临床治疗可以提高患者的总体生存率。
高频超声是乳腺肿块首选的影像学检查手段,根据病灶不同的组织病理学类型,其声像图表现各异。典型的髓样癌是MCB中最常见的类型,组织病理学表现为[5]:①具有低分化肿瘤细胞的合胞体生长模式,占肿瘤组织≥75%;②间质中有广泛而显著的淋巴浆细胞浸润;③肿瘤组织内无腺体或脂肪性乳腺组织;④低倍镜下肿瘤组织边界清楚,外周有纤维结构。因此,髓样癌的超声征象表现为边界清楚的不均质低回声结节。由于肿瘤内部间质成分少,声束透声好,结节后方可出现回声增强;当肿瘤较大时,局部可发生出血、坏死、囊性变,表现为结节内部散在的小片状或不规则液性暗区[6]。
乳腺纤维腺瘤的灰阶超声征象与MCB有重叠,二者时常难以鉴别。而联合多普勒超声、弹性成像及超声造影可以有效提高超声诊断的特异性。大部分MCB的血供较为丰富,Adler血流2-3级,表现为高阻力指数(RI>0.7)动脉频谱[7],与纤维腺瘤有着较为明显的区别(Adler血流0-1级,低阻力指数动脉频谱)。但多普勒超声反映的血流信号以及阻力指数与超声仪器、超声医师的操作手法有关,存在一定的主观性。而超声造影则可通过显示造影剂微泡的运动、分布,定量反映病灶区域的微循环血流灌注。髓样癌的超声造影表现为边界清晰、均匀的强化和较高的平均峰强度值,提示其存在丰富的血供[8]。此外,超声弹性成像通过反映病灶的硬度,在一定程度上有助于良恶性病灶的鉴别诊断。但既往研究发现弹性成像对MCB的鉴别存在一定争议。有研究认为MCB的弹性成像评分与纤维腺瘤无显著差异[7],而另一部分研究者则认为由于MCB周边存在纤维结构,其周边硬度较大,与纤维腺瘤有显著的差异[9]。故弹性成像在鉴别MCB中的应用仍需进一步研究。
回顾本病例,患者于洗澡时意外发现乳腺肿块,未诉特殊不适,查体时未见乳房皮肤有显著改变;病灶的灰阶超声征象与纤维腺瘤极为相似,但多普勒超声提示结节Adler血流2级(RI=0.81),超声造影呈现不均匀的向心高增强模式也进一步反映病灶丰富的血供,可与纤维腺瘤相鉴别;而MCB弹性成像提示结节质地中等,无显著的硬环征,则无法与纤维腺瘤区别。和大部分乳腺癌一样,MCB起病隐匿,临床症状不明显,易被患者忽略,以致错过治疗良机。故而应加大乳腺癌相关知识的科普,鼓励患者自查,定期体检。发现乳腺肿块后,首选超声进行筛查,辅以多普勒超声、弹性成像、超声造影可以提高诊断的特异性。此外,部分MCB血流稀少,质地中等或偏软,与良性病灶无法鉴别,为减少误诊率,必要时应行超声引导下穿刺活检以明确诊断。
王理蓉,王娟,周琦.乳腺典型髓样癌1例[DB/OL].中国临床案例成果数据库,2023(2023-06-29).http://journal.yiigle.com/LinkIn.do?linkin_type=cma&DOI=10.3760/cma.j.cmcr.2023.e01770.
所有作者均声明本研究不存在利益冲突



























