
患者,女性,58岁,因"发现左乳多发肿块逐渐增大2个月余"入院。患者2个月前发现左乳多发性肿块,无肿痛,乳房表面皮肤无异常,无乳头内陷、乳头溢液、流血等症状。患者2年前行左乳肿块切除术,病理结果为交界性叶状肿瘤。
体温36℃,呼吸18次/分,静息心率74次/min,血压147/70 mmHg(1 mmHg=0.133 kPa);神清,精神可,呼吸平稳,双肺呼吸音清,心律齐,活动自如。左乳可触及4个肿块,约2 cm×3 cm、2 cm×3 cm、2 cm×4 cm、3 cm×5 cm,质中,活动度好,边界清晰,形态规则,无压痛,与皮肤无粘连。
乳腺常规超声:左乳多发实性肿块(BI-RADS 4a类,建议超声造影);超声造影:左乳多发富血供肿块(BI-RADS 3类,考虑良性病变,纤维腺瘤可能);乳腺X线摄影:左乳多发肿块,建议进一步检查MRI(BI-RADS 0类);乳腺增强MRI:左乳多发肿块,建议手术活检(BI-RADS 4类)。
左侧单纯乳房切除术。
恢复良好。
超声科

版权归中华医学会所有。本文为遵循CC-BY-NC-ND协议的开放获取文章。
乳腺叶状肿瘤是一种较少见的纤维上皮性肿瘤,在乳腺肿瘤中所占比例为0.3%~1%[1],根据其组织学特点可分为良性、交界性、恶性叶状肿瘤三类[2]。叶状肿瘤虽有良性、交界性及恶性之分,但由于肿瘤生长迅速,手术切除不净易复发[3]。据文献报道,良性、交界性及恶性叶状肿瘤的局部复发率分别为5.0%~17.0%、14.0%~25.0%及23.0%~47.0%左右,而恶性叶状肿瘤的远处转移率约9%[4],因此提高对该病的认识,影像检查早期准确诊断对于术式、切除范围的合理选择及改善患者预后具有重要意义。
患者,女性,58岁,因"发现左乳多发肿块逐渐增大2个月余"入院。患者2个月前发现左乳多发性肿块,无肿痛,乳房表面皮肤无异常,无乳头内陷、乳头溢液、流血等症状,于我院就诊。患者2年于我院前行左乳肿块切除术,病理结果为交界性叶状肿瘤。
入院后完善检查。超声所见:左乳内见四个低回声结节,大小分别为左19.3 mm×30.1 mm、23.9 mm×44.0 mm、23.7 mm×40.0 mm、31.9 mm×48.9 mm,边界尚清,形态欠规则,内见条索样高回声,后方回声增强,CDFI未见明显血流信号。
超声提示:左乳多发实性肿块(BI-RADS 4a类,建议超声造影)(图1)。
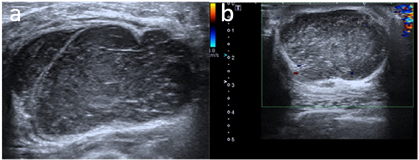

超声造影所见:左乳低回声结节(较大者)呈早期向心性高增强,造影剂灌注不均匀,中央可见不规则片状造影剂无填充区。增强后病灶范围较常规超声无明显变化,边界清晰,形态规则。持续观察3 min,低回声内显影强度始终高于周围乳腺实质。
超声造影提示:左乳多发富血供肿块(BI-RADS 3类,考虑良性病变,纤维腺瘤可能)(图2)。
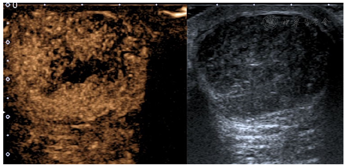

行乳腺X线摄影检查所见:左乳外份、内份及中央区分别见直径约41 mm、40 mm、31 mm的肿块影,密度增高,边缘可见透明晕圈征。左乳外份另见孤立点状钙化。左乳头稍凹陷。
乳腺X线摄影提示左乳多发肿块,建议进一步检查MRI(BI-RADS 0类)(图3)。
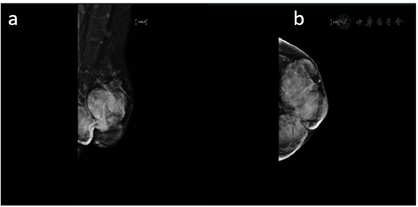

行乳腺MRI增强所见:左乳形态失常,内见四枚肿块,较大者约34 mm×27 mm,边缘清楚,T1WI信号减低,DWI信号值增高,增强后明显强化,强化欠均匀。
左乳MRI增强提示:左乳多发肿块,建议手术活检(BI-RADS 4类)(图4)。
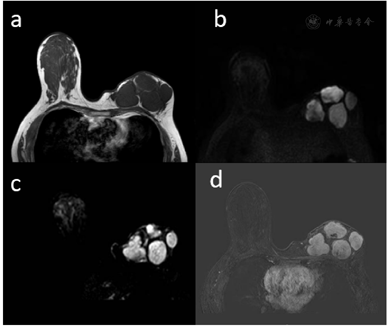

患者在全麻下行左侧带血管蒂皮瓣移位术+左侧单侧单纯乳房切除术。术中所见:肿瘤质韧,边界尚清,切面灰白淡黄。冰冻病理提示纤维上皮性肿瘤,可见裂隙,间质细胞生长活跃,倾向叶状肿瘤,交界性可能。确诊待石蜡。
术后病理结果:表面附乳头梭形皮肤,乳腺组织内见灰白结节4枚,切面淡黄,质韧,边界尚清。符合乳腺叶状肿瘤,交界性。
免疫组化:ER(间质-),PR(间质-),P63(肌上皮+),CK5/6(肌上皮+),34βE12(肌上皮+),SMA(部分+),CD34(+),Bcl-2(+),P53(+),Ki-67(20%+)。
术中放置引流管,转入病房,监测生命体征,后伤口1/甲愈合,恢复良好,已出院。出院后门诊随访复查。
乳腺叶状肿瘤是一种较少见的纤维上皮性肿瘤,多以无痛性肿块为首发症状常见于40~50岁的中年女性[5]。目前,其发病原因尚不清楚,多数学者认为与腺纤维瘤有相似的发病因素,主要与雌激素分泌和代谢紊乱有关。所有的叶状肿瘤均可局部复发,复发肿瘤的生长方式可以类似原发瘤,也可以表现为去分化,其中恶性叶状肿瘤的局部复发时间比良性或交界性肿瘤更短。外科局部广泛切除是叶状肿瘤的标准治疗手段,多项研究建议切缘至少1 cm宽切缘可使良性叶状肿瘤的局部复发率降低5%~30%,交界性和恶性降低65%,当未达到理想的切缘时,复发率会明显增[6,7],因此如能在术前通过超声检查对该病进行正确诊断具有重要的临床意义。
乳腺叶状肿瘤在常规超声图像中多呈圆形、分叶状、不规则形或巨块状,当直径>40 mm时,分叶特征趋于明显。良性叶状肿瘤边界多清晰,交界性、恶性叶状肿瘤边界趋向于模糊,有浸润感,且良性、交界性、恶性叶状肿瘤内血供逐渐增多[8]。乳腺叶状肿瘤超声造影图像多呈早期均匀或不均匀高增强,可伴内部灌注缺损,增强后范围较常规超声无明显改变,或略有增大,增强后边界清晰,形态规则或呈分叶状,与本例相符。
乳腺叶状肿瘤大体切面局部可见囊腔或裂隙,内含清亮液体、血性或胶冻状物,实性区域呈编织状、旋涡状,体积较大时可见坏死、出血。显微镜下叶状肿瘤由上皮与间质组成,形成叶片样结构,从肿瘤边界、间质细胞丰富程度、核分裂象、细胞异型性等方面可将其分为良性、交界性和恶性
叶状肿瘤虽然少见,但是临床直径>4 cm或短期内快速生长者,应考虑叶状肿瘤。超声通过肿块大小、形态、内部回声等进行提示,对叶状肿瘤的诊断、鉴别诊断及手术方案的选择具有重要的帮助。
鉴别诊断
乳腺叶状肿瘤需与以下疾病进行鉴别:(1)纤维腺瘤:乳腺叶状肿瘤在常规超声声像图上表现为边界清晰、分叶状低回声,纤维腺瘤形态多较规则,有完整包膜,但部分纤维腺瘤尤其是体积较大者,仍可表现为分叶状,易与叶状肿瘤混淆。此时,需要通过被检者的年龄、病程等综合判断。
(2)良性、交界性、恶性叶状肿瘤的鉴别诊断:三者之间仅通过声像图特征较难鉴别诊断,但良性叶状肿瘤边界多清晰,交界性、恶性叶状肿瘤边界趋向于模糊,有浸润感,且良性、交界性、恶性叶状肿瘤内血供逐渐增多,以上特征或能提供鉴别诊断信息,必要时需要结合病理结果。
治疗及预后:乳腺叶状肿瘤的治疗以手术切除为主,切除的范围取决于组织学类型及根据肿瘤大小和所占乳腺的比例来决定。经正确手术治疗后的乳腺叶状肿瘤预后良好。
邵思惠,李刚,吴蓉.交界性乳腺叶状肿瘤1例[DB/OL].中国临床案例成果数据库,2023(2023-06-30).http://journal.yiigle.com/LinkIn.do?linkin_type=cma&DOI=10.3760/cma.j.cmcr.2023.e01777.
所有作者均声明本研究不存在利益冲突



























