
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
原发免疫性血小板减少症(ITP)是临床最常见的出血性疾病,约占出血性疾病总数的30%。血小板计数曾一度被视为病情风险评价、治疗方案选择及药物疗效评估的主要甚或唯一指标。但在临床实践中,我们经常会遇到下述情况:患者已有明显的出血症状而PLT≥20×109/L,或虽有血小板重度减少(PLT<20×109/L)但患者仅有轻度出血甚至无出血表现。如果仅根据血小板计数制订治疗方案,前者可能会延误治疗,后者可能导致过度治疗。同时,对新药疗效的客观评价应该兼顾患者出血症状改善和血小板计数提升两个方面。自2002年以来,已有多个出血评分系统被用于量化ITP患者的出血情况及风险评估,但均未能在临床实践中被广泛采纳。2013年,ITP国际工作组(IWG)制定并公布了ITP特异性出血评价工具(ITP-BAT)[1],将ITP患者的出血程度及生活质量评估标准化,对涉及出血表现的专业术语进行规范定义,是目前公认的可用于ITP病史采集、病情风险评估、相关因素分析、药物临床试验疗效评估的评价工具。
2002年Buchanan等[2]设计了半量化的出血等级系统(表1),根据患者就诊前24 h内的新发出血病史及就诊时查体所见,评价54例儿童ITP患者的出血情况。该系统主要评估患者的全身出血、口腔出血、鼻出血及皮肤出血四个方面。研究发现:全身、口腔及皮肤三个方面的出血评价等级越高,血小板计数越低。但是,由于该系统缺少出血体征的标准化评估工具,导致存在以下缺陷:①在判断0~2级的口腔出血时,小的黏膜出血点和黏膜下损伤往往受主观因素影响而不易辨识,消褪中的皮下出血点有时不易与新发出血点区别;②由于儿童好动的天性,皮肤常见外伤或瘀斑,有时难以将其与血小板减少导致的皮下出血区别开来。
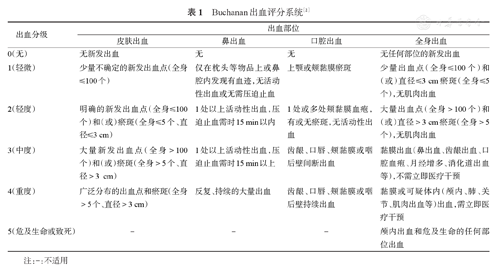
Buchanan出血评分系统[2]
Buchanan出血评分系统[2]
| 出血分级 | 出血部位 | |||
|---|---|---|---|---|
| 皮肤出血 | 鼻出血 | 口腔出血 | 全身出血 | |
| 0(无) | 无新发出血 | 无 | 无 | 无任何部位的新发出血 |
| 1(轻微) | 少量不确定的新发出血点(全身≤100个) | 仅在枕头等物品上或鼻腔内发现有血迹,无活动性出血或无需压迫止血 | 上颚或颊黏膜瘀斑 | 少量出血点(全身≤100个)和(或)直径≤3 cm瘀斑(全身≤5个),无肌肉出血 |
| 2(轻度) | 明确的新发出血点(全身≤100个)和(或)瘀斑(全身≤5个、直径≤3 cm) | 1处以上活动性出血,压迫止血需时15 min以内 | 1处或多处颊黏膜血疱,有或无瘀斑,无活动性出血 | 大量出血点(全身>100个)和(或)直径>3 cm瘀斑(全身>5个),无肌肉出血 |
| 3(中度) | 大量新发出血点(全身>100个)和(或)瘀斑(全身>5个、直径>3 cm) | 1处以上活动性出血,压迫止血需时15 min以上 | 齿龈、口唇、颊黏膜或咽后壁间断出血 | 黏膜出血(鼻出血、齿龈出血、口腔血疱、月经增多、消化道出血等),不需立即医疗干预 |
| 4(重度) | 广泛分布的出血点和瘀斑(全身>5个、直径>3 cm) | 反复、持续的大量出血 | 齿龈、口唇、颊黏膜或咽后壁持续出血 | 黏膜或可疑体内(颅内、肺、关节、肌肉出血等)出血,需立即医疗干预 |
| 5(危及生命或致死) | - | - | - | 颅内出血和危及生命的任何部位出血 |
注:-:不适用
2005年Khellaf等[3]应用改良的出血评分系统(表2)比较了大剂量静脉丙种球蛋白与糖皮质激素治疗ITP的疗效。该研究将每例患者各个部位的出血情况根据量表中对应的分值进行量化,最后相加得出总分,出血评分≤8分的患者应用糖皮质激素治疗,出血评分>8分的患者输注大剂量静脉丙种球蛋白(1~2 g/kg)后以泼尼松口服维持治疗。该评分系统基于年龄越大发生致命性出血风险越高[4]的研究结果,将年龄纳入考量因素,更加全面与合理。但是单纯将出血评分累加并不能准确反映不同部位出血的临床意义。例如:两例ITP患者的SMOG指数分别为S1M1O2、S2M2O0,累加得分均为4分,但后者的临床意义显然大于前者,因为脏器出血的风险远远大于皮肤黏膜出血。
2007年Page等[5]应用ITP特异性出血评分系统评价了急、慢性成人ITP患者的临床出血情况与血小板计数、体积等实验室变量的相关性。该评分系统涵盖了9个解剖部位,对出血情况的评价来源于就诊前1周内的出血病史及就诊时的体格检查,能够比较准确地反映患者近期的出血情况。但该体系未能体现疾病观察的连续性及治疗手段的有效性,在儿童ITP中的评估意义也不明确。

ITP出血评分系统[5]
ITP出血评分系统[5]
| 出血部位 | 出血等级 | ||
|---|---|---|---|
| 0 | 1 | 2 | |
| 皮肤(查体) | 无出血 | 1~5处瘀斑和(或)出血点 | >5处瘀斑(直径>2 cm)和(或)弥漫性出血点 |
| 口腔(查体) | 无出血 | 1个血疱或>5个出血点或易擦掉的齿龈出血 | 多发血疱和(或)齿龈出血 |
| 皮肤(病史) | 无出血 | 1~5处瘀斑和(或)出血点 | >5处瘀斑(直径>2 cm)和(或)弥漫性出血点 |
| 口腔(病史) | 无出血 | 1个血疱或>5个出血点或齿龈出血时间 | 多发血疱和(或)齿龈出血时间>5 min |
| 鼻 | 无出血 | 抠鼻后出血和(或)出血时间 | 出血时间>5 min |
| 胃肠道 | 无出血 | 隐性出血 | 肉眼可见出血 |
| 泌尿系 | 无出血 | 镜下出血 | 肉眼可见出血 |
| 妇科 | 月经正常 | 非月经期的点滴状出血 | 非月经期的大量出血 |
| 肺 | 无出血 | 不适用 | 是 |
| 颅内 | 无出血 | 不适用 | 是 |
| 结膜 | 无出血 | 是 | 不适用 |
2012年Fogarty等[6]利用WHO出血评分系统(表4),对入选RAISE和EXTEND两项临床试验(小分子血小板生成素受体激动药Eltrombopag治疗慢性ITP的Ⅲ期临床试验)的343例慢性ITP患者的出血情况进行再评价。结果显示:患者入选时WHO出血等级绝大多数为轻至中度,至治疗后最后1次评价时出血等级均有所下降。治疗后血小板计数上升的患者发生0级以上出血的概率较低。该研究还将WHO出血评分系统与ITP出血评分系统(IBLS)进行了对比研究,发现两者具有很好的符合率。不足之处在于:①上述临床试验纳入的患者多为轻、中度出血,对严重出血的评价意义有待证实;②出血导致的不良后果不仅与出血量有关,还与出血部位密切相关,但该系统未对出血部位进行区分;③对于出血表现的描述过于笼统,判断时易受主观因素的影响。
历经5年的商讨修改,IWG最终于2013年颁布了ITP-BAT。在这一评估体系中,IWG摒弃了之前"干性紫癜" 、 "湿性紫癜"的说法。将出血部位分为皮肤、可见黏膜组织及器官三个部位,精确描述了各部位的出血表现(表5)。针对每个部位的出血程度单独进行分级评分,结果以SMOG指数表示。根据患者就诊时的出血情况作为评估依据,出血严重程度分为0~5级:由患者自述而无相应病历资料证实的出血表现均列为1级,在就诊时可被医生或有经验的护士观察到的所有不明显的皮肤或黏膜出血(如瘀点、瘀斑、皮下血肿、血疱、结膜下出血)列为1级以上,致命性出血为5级(任何程度的颅内出血均需单独详细描述)。就同一出血部位而言,相同级别的出血被认为具有相似的临床意义。为了客观、动态地反映疾病状态,方便医护人员采集病史、评估疗效,IWG制定了一套标准化数据采集表格,以详细记录患者自发病以来、每次随访时及随访间期的出血部位、表现及分级[1]。

ITP-BAT评分体系中出血体征的定义
ITP-BAT评分体系中出血体征的定义
| 出血部位 | 体征 | 定义 |
|---|---|---|
| 皮肤(表皮及真皮) | 出血点 | 直径在0.5~3.0 mm,呈红色(最近发生的)或略带紫色(几天前发生),压之不褪色,不高出皮面 |
| 瘀斑、紫癜 | 比出血点大,形状扁平,圆形或不规则型,可呈红色、紫色或黄绿色。高出皮肤表面提示发生进展的皮下出血 | |
| 皮肤(皮下组织) | 血肿 | 局部皮肤突起肿物,伴有表面皮肤的颜色改变 |
| 可见的黏膜组织 | 出血点,紫癜及瘀斑 | 同皮肤 |
| 血疱 | 肉眼可见的高出黏膜的薄壁含血性腔隙 | |
| 鼻出血 | 单侧或双侧的前鼻孔或后鼻孔的出血 | |
| 齿龈出血 | 齿龈边缘的出血 | |
| 结膜下出血 | 初发时呈鲜红色,数天后未能吸收的出血 | |
| 肌肉或软组织 | 血肿 | 可见、可触及或影像学发现的局限性出血 |
吕明恩等[7]以183例ITP患者为研究对象,证实了该评分系统在中国ITP患者中的临床价值。
较之以往的数个评分系统,ITP-BAT纳入考量因素最多,定义最为精准,全面而直观,对临床试验及科学研究的指导意义不言而喻。但该评分系统数据采集相对耗时,其在临床实践中尤其是急症情况下的可操作性尚需进一步验证。为了简化评估流程,增加临床实践的可操作性,我们参考ITP-BAT等评分系统拟定了ITP出血评分量表(表6),正在进行前瞻性多中心临床试验对其可操作性进行验证。

原发免疫性血小板减少症出血评分量表
原发免疫性血小板减少症出血评分量表
| 分值 | 年龄(岁) | 皮肤出血 | 黏膜出血 | 深部器官出血 | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| ≥65 | ≥75 | 出血点/瘀斑/皮下血肿 | 鼻/齿龈/口腔/结膜 | 内脏(肺、胃肠道、泌尿生殖系统) | 中枢神经系统 | ||||||
| 头面部 | 其他部位 | 偶发、可自止 | 多发、难止 | 伴贫血 | 无贫血 | 伴贫血 | 危及生命 | ||||
| 1 | √ | √ | |||||||||
| 2 | √ | √ | √ | ||||||||
| 3 | √ | √ | |||||||||
| 5 | √ | √ | |||||||||
| 8 | √ | √ | |||||||||




























