
弥漫大B细胞淋巴瘤(DLBCL)是最常见的非霍奇金淋巴瘤亚型,具有高度异质性,基于免疫组化的Hans分型分为生发中心来源型(GCB)和非生发中心来源型(non-GCB)。Alizadeh等[1]研究显示,同样使用R-CHOP方案治疗,GCB型DLBCL具有更长的总生存(OS)期,non-GCB型相对GCB型治疗难度大、预后差。本研究我们回顾性分析88例一线方案采用R-CHOP或R-DA-EPOCH治疗的non-GCB型DLBCL患者资料,比较两种方案的疗效及预后。
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
弥漫大B细胞淋巴瘤(DLBCL)是最常见的非霍奇金淋巴瘤亚型,具有高度异质性,基于免疫组化的Hans分型分为生发中心来源型(GCB)和非生发中心来源型(non-GCB)。Alizadeh等[1]研究显示,同样使用R-CHOP方案治疗,GCB型DLBCL具有更长的总生存(OS)期,non-GCB型相对GCB型治疗难度大、预后差。本研究我们回顾性分析88例一线方案采用R-CHOP或R-DA-EPOCH治疗的non-GCB型DLBCL患者资料,比较两种方案的疗效及预后。
收集浙江大学医学院附属第一医院经病理及免疫组化确诊的初发non-GCB型DLBCL患者临床资料,选取一线方案采用R-CHOP或R-DA-EPOCH方案治疗至少3个疗程的患者,依照Ann Arbor分期标准进行临床分期。将2013年1月1日至2015年6月30日一线采用R-CHOP方案治疗的48例患者临床资料归为R-CHOP组,中位年龄59(20~78)岁,男24例、女24例,Ann Arbor Ⅰ~Ⅱ期19例、Ⅲ~Ⅳ期29例,国际预后指数(IPI)评分0~2分36例、3~5分12例。将2015年7月1日至2017年12月31日一线采用R-DA-EPOCH方案治疗的40例患者临床资料归为R-DA-EPOCH组,中位年龄48.5(24~71)岁,男21例、女19例,Ann Arbor Ⅰ~Ⅱ期9例、Ⅲ~Ⅳ期31例,IPI评分0~2分24例、3~5分16例。所有患者均行骨髓穿刺检查以明确有无骨髓侵犯。所有患者人类免疫缺陷病毒(HIV)阴性。
R-CHOP方案:利妥昔单抗375 mg/m2,d 0;环磷酰胺750 mg/m2,d 1;表柔比星70 mg/m2,d 1;长春地辛2.8 mg/m2,d 1;泼尼松60 mg·m-2·d-1,d 1~5;每3周为1个疗程。R-DA-EPOCH方案:利妥昔单抗375 mg/m2,d 0;依托泊苷50 mg·m-2·d-1、长春地辛0.8 mg·m-2·d-1、表柔比星15 mg·m-2·d-1持续静脉滴注96 h;环磷酰胺750 mg/m2,d 5;泼尼松60 mg·m-2·d-1,d 1~5;每3周为1个疗程。IPI 4~5分患者常规行鞘内注射地塞米松及阿糖胞苷预防中枢神经系统侵犯。若规律化疗中无疾病进展,均化疗6~8个疗程。
疗效判断主要依据全身PET/CT或CT检查结果,初诊时有骨髓侵犯的患者,评价疗效时包括治疗后骨髓形态学±病理学结果。疗效判断依据国际工作组2014修订版标准分为完全缓解(CR)、部分缓解(PR)、疾病稳定(SD)和疾病进展(PD)。总反应率(ORR)为CR率+PR率。
治疗后半年内每月复查1次,之后1年半内每3个月复查1次,再后3年内每半年复查1次,5年后每年复查直至疾病进展。主要监测患者的血常规、LDH、淋巴系统彩超或CT及患者首诊时的不适症状有无再次出现等。随访截止日期为2020年9月,中位随访55(33~92)个月。无进展生存(PFS)时间定义为开始化疗至有客观证据表明疾病进展的时间。总生存(OS)时间定义为开始化疗至死亡或末次随访时间。
应用SPSS 23.0软件进行统计分析,计数资料组间比较采用卡方检验或Fisher精确概率法;采用Kaplan-Meier法绘制生存曲线,OS及PFS的组间比较采用Log-rank检验,P<0.05为差异有统计学意义。
88例病例均可评价疗效,其中CR 57例(64.8%)、PR 19例(21.6%)、SD 5例(5.7%)、PD 7例(7.9%),ORR为86.4%(76/88)。R-CHOP组和R-DA-EPOCH组CR率、ORR分别为70.8%(34/48)、89.6%(43/48)和57.5%(23/40)、82.5%(33/40),差异均无统计学意义(P值分别为0.192、0.367)。我们对其中BCL-2、BCL-6、CD5蛋白表达及骨髓是否受累资料完整的77例患者,以BCL-2≥50%、BCL-6≥30%、CD5>10%者为阳性进行分析,两种治疗方案在各临床因素中CR率差异均无统计学意义(表1)。
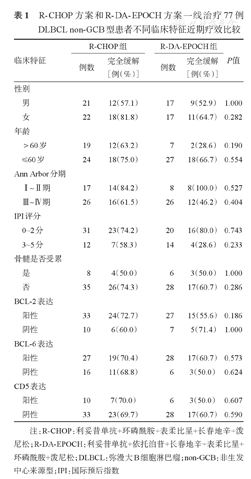
R-CHOP方案和R-DA-EPOCH方案一线治疗77例DLBCL non-GCB型患者不同临床特征近期疗效比较
R-CHOP方案和R-DA-EPOCH方案一线治疗77例DLBCL non-GCB型患者不同临床特征近期疗效比较
| 临床特征 | R-CHOP组 | R-DA-EPOCH组 | P值 | |||
|---|---|---|---|---|---|---|
| 例数 | 完全缓解[例(%)] | 例数 | 完全缓解[例(%)] | |||
| 性别 | ||||||
| 男 | 21 | 12(57.1) | 17 | 9(52.9) | 1.000 | |
| 女 | 22 | 18(81.8) | 17 | 11(64.7) | 0.282 | |
| 年龄 | ||||||
| >60岁 | 19 | 12(63.2) | 7 | 2(28.6) | 0.190 | |
| ≤60岁 | 24 | 18(75.0) | 27 | 18(66.7) | 0.554 | |
| Ann Arbor分期 | ||||||
| Ⅰ~Ⅱ期 | 17 | 14(84.2) | 8 | 8(100.0) | 0.527 | |
| Ⅲ~Ⅳ期 | 26 | 16(61.5) | 26 | 12(46.2) | 0.404 | |
| IPI评分 | ||||||
| 0~2分 | 31 | 23(74.2) | 20 | 16(80.0) | 0.743 | |
| 3~5分 | 12 | 7(58.3) | 14 | 4(28.6) | 0.233 | |
| 骨髓是否受累 | ||||||
| 是 | 8 | 4(50.0) | 6 | 3(50.0) | 1.000 | |
| 否 | 35 | 26(74.3) | 28 | 17(60.7) | 0.286 | |
| BCL-2表达 | ||||||
| 阳性 | 33 | 24(72.7) | 27 | 15(55.6) | 0.186 | |
| 阴性 | 10 | 6(60.0) | 7 | 5(71.4) | 1.000 | |
| BCL-6表达 | ||||||
| 阳性 | 27 | 19(70.4) | 28 | 17(60.7) | 0.573 | |
| 阴性 | 16 | 11(68.8) | 6 | 3(50.0) | 0.624 | |
| CD5表达 | ||||||
| 阳性 | 10 | 7(70.0) | 6 | 3(50.0) | 0.607 | |
| 阴性 | 33 | 23(69.7) | 28 | 17(60.7) | 0.590 | |
注:R-CHOP:利妥昔单抗+环磷酰胺+表柔比星+长春地辛+泼尼松;R-DA-EPOCH:利妥昔单抗+依托泊苷+长春地辛+表柔比星+环磷酰胺+泼尼松;DLBCL:弥漫大B细胞淋巴瘤;non-GCB:非生发中心来源型;IPI:国际预后指数
R-CHOP组和R-DA-EPOCH组1年、3年OS率分别为(89.6±4.4)%、(83.3±5.4)%和(92.5±4.2)%、(89.9±4.8)%,1年、3年PFS率分别为(79.2±5.9)%、(68.8± 6.7)%和(77.0±6.7)%、(63.5±7.8)%,组间比较差异均无统计学意义(P值分别为0.310、0.889)。单独分析58例年龄≤60岁患者生存情况,R-CHOP组和R-DA-EPOCH组1年、3年OS率分别为(92.3±5.2)%、(84.6±7.1)%和(90.6±5.2)%、(87.5±5.8)%,1年、3年PFS率分别为(80.8±7.7)%、(69.2±9.1)%和(74.8±7.7)%、(65.0±8.5)%,组间比较差异均无统计学意义(P值分别为0.794、0.826)。
DLBCL是一种生物异质性非常强的肿瘤,不同亚型的临床特征、治疗反应等方面表现不同,预后差异大。刘薇等[2]回顾性分析27例双表达淋巴瘤患者,其结外侵犯的比例为70.4%,non-GCB型占80.0%,预后更差。目前R-CHOP方案仍然是初治DLBCL患者的标准治疗方案。但R-CHOP治疗DLBCL IPI/年龄调整IPI(aaIPI)中高危患者疗效仍不理想,大于30%的DBLCL患者最终复发,大部分在治疗后早期复发,一部分患者在治疗后5年甚至更长时间复发,晚期复发患者即使初治时临床特征较好,但复发后仍然预后较差[3]。对年轻、aaIPI>1分的DLBCL患者,中国DLBCL诊断治疗指南[4]则推荐采用利妥昔单抗联合强化疗,EPOCH方案是提高化疗效果的一项新策略。早在2006年Julio等[5]一项前瞻性研究,对31例aaIPI评分在2~3分的DLBCL患者一线使用R-DA-EPOCH治疗,CR率为83.8%,PR率为12.9%,2年的无事件生存(EFS)及OS率分别为68%和75%。2013年R-DA-EPOCH在治疗原发纵隔(胸腺)大B细胞淋巴瘤(PMBCL)已得到普及。何靖等[6]报道DA-EPOCH(±R)方案治疗19例高危DLBCL患者,CR率为57.9%、ORR为84.2%。国外Pejša等[7]的一项回顾性研究对75例预后不良的DLBCL患者予以R-DA-EPOCH方案化疗,CR、PR、PD率分别为55%、25%、7%,患者的3年、5年OS率分别为75%、70%,PFS率均为61%。本研究R-DA-EPOCH方案一线治疗non-GCB型DLBCL的CR率为57.5%(23/40)、ORR为82.5%(33/40),3年OS率为(89.9±4.8)%,PFS率为(63.5±7.8)%,与上述报道类似。杨萍等[8]回顾性分析2000年1月至2015年4月在北京大学第三医院就诊的122例年轻高危的DLBCL患者的临床资料,发现利妥昔单抗的应用及高剂量的化疗能够改善患者生存。但Wilson等[9]以年龄≥18岁、ECOG 0~2分的初治DLBCL患者为研究对象,比较R-DA-EPOCH(241例)和R-CHOP(250例)方案(21 d为1个周期共6个周期)一线治疗疗效与安全性,结果显示2年PFS率分别为78.9%、75.5%(P=0.652),2年OS率分别为86.5%、85.7%(P=0.641),3~5级不良事件发生率分别为16.9%、10.7%(P=0.001),且根据年龄或IPI分类的各临床亚组,均不能从R-DA-EPOCH方案治疗中获益。Shah等[10]回顾性分析了年龄≥18岁的PMBCL患者分别接受R-CHOP(56例)与剂量调整后的R-EPOCH方案(76例)一线治疗,虽然剂量调整后的R-EPOCH方案提高了CR率,但毒副作用增加,其2年OS率分别为89%和91%,差异无统计学意义。上述文献显示,在非霍奇金淋巴瘤治疗中,与R-CHOP相比,R-DA-EPOCH方案化疗毒性更大,在改善患者的PFS或OS上并未显示明显优势。本研究一线治疗初发的non-GCB型DLBCL,R-CHOP方案和R-DA-EPOCH方案1年、3年OS及PFS率差异也无统计意义。即便年轻患者R-CHOP方案和R-DA-EPOCH方案1年、3年OS及PFS率差异也无统计意义。
除了Hans分型中的non-GCB,决定DLBCL不良预后因素还有很多。傅志英等[11]对525例DLBCL预后影响因素进行分析,认为性别、年龄、初期分期、B症状、LDH水平、是否使用利妥昔单抗治疗与DLBCL的预后存在关系。俞文娟等[12]回顾性分析223例DLBCL患者的临床资料,认为Myc/Bcl-2双表达及TP53高表达是DLBCL患者的独立预后不良因素,进一步分析发现TP53蛋白表达组non-GCB型居多。许亚茹等[13]对148例原发性DLBCL进行生存分析,认为年龄>60岁是预测DLBCL总生存和无进展生存的一个重要独立不良预后因素。方姝等[14]认为异常升高的β2微球蛋白是影响DLBCL患者OS的独立因素,aaIPI评分2~3分与初治骨髓受累的患者OS与PFS更差。有报道CD5阳性的DLBCL呈侵袭性病程,预后差[15]。我们的研究提示:两种治疗方案在不同的性别,年龄分组,Ann Arbor分期,IPI评分,骨髓是否受累及BCL-2、BCL-6、CD5蛋白表达高低的患者中CR率差异均无统计学意义,也可能与样本量小且所选病例均为non-GCB型有关。
因此,本研究提示,一线治疗初发non-GCB型DLBCL,R-DA-EPOCH方案可能并不优于R-CHOP方案,在年轻患者中亦未显示优势。
所有作者声明无利益冲突


























