
急性一氧化碳中毒可造成多脏器缺氧损伤,严重时可危及生命,病死率较高。肠梗阻及深静脉血栓是一氧化碳中毒的少见继发症。本文探讨1例一氧化碳中毒患者除中枢神经系统损害以外,还继发肠梗阻及下肢深静脉血栓,临床医生在救治急性一氧化碳中毒患者时,在治疗常见继发症的同时,需关注胃肠道、血栓性疾病等少见继发症,以免漏诊。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
一氧化碳(carbon monoxide,CO)主要由含碳物质燃烧不完全产生,是目前最常见的窒息性气体[1]。CO进入机体后与血红蛋白结合形成碳氧血红蛋白(carbo hemoglobin,COHb),COHb与氧的结合能力是血红蛋白的200~270倍,COHb不能携氧,结合后不易解离,可导致机体缺氧、能量代谢障碍,造成全身各脏器损害,甚至死亡[2,3]。急性一氧化碳中毒(acute carbon monoxide poisoning,ACOP)常引起中枢神经系统、周围神经系统、呼吸系统、循环系统、泌尿系统等损害[4]。ACOP在临床上常见,脑功能、心脏功能损害是最常见并发症,而中毒后致肠梗阻、深静脉血栓形成的病例少见报告。现将2020年重庆市巴南区人民医院急诊科诊断的ACOP继发肠梗阻、深静脉血栓1例报告如下。
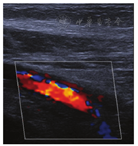
患者男,27岁,于2020年11月19日晨,被家属发现昏迷在家中(家属诉已2 d未能联系上患者),全身冰冷,四肢无活动,当时周围可见咖啡色呕吐物,室内门窗紧闭、可见烧炭的残留物,由120送入我院。查体:体温(T)36.2℃,呼吸次数(R)26次/min,血压(BP)74/35 mmHg,指氧饱和度71%。浅昏迷,巩膜及全身皮肤未见出血点,头颅无畸形,双侧瞳孔等大等圆(直径3 mm),对光反射迟钝,口唇紫绀,胸廓无畸形,双肺呼吸音粗,闻及散在湿性啰音,无胸膜摩擦音。心率(P)150次/min,律齐,未闻及杂音;全腹膨隆,腹肌稍紧张;双侧巴宾斯基(Babinski)征阴性。2020年11月19日9:00辅助检查:(1)血气分析(气管插管机械通气中、吸氧浓度FiO2:100%):酸碱度7.22、二氧化碳分压26 mmHg、氧分压154 mmHg、乳酸4.8 mmol/L、剩余碱-17.1 mmol/L、实际碳酸氢根10.6 mmol/L、COHb 16.3%。(2)血常规检查:白细胞计数19.2×109/L,红细胞计数6.43×1012/L,血红蛋白194 g/L,血细胞比容61%。(3)心肌损伤标记物检查:肌酸激酶同工酶11.2 ng/ml,肌钙蛋白1.09 ng/ml,肌红蛋白300.1 ng/ml。N-末端B型利钠肽前体15 020 pg/ml。(4)肝功能:总胆红素25.8 μmol/L,血清丙氨酸氨基转移酶137 U/L,血清天门冬氨酸氨基转移酶683 U/L,δ胆红素11.40 μmol/L。(5)凝血检查:凝血酶原时间17.0 s,国际标准化比值1.44,纤维蛋白原5.28 g/l。(6)肾功能及电解质检查:镁1.52 mmol/L,钾:3.96 mmol/L,钠147.00 mmol/L,氯108.00 mmol/L,磷2.32 mmol/L,尿素34.3 mmol/L,肌酐524.00 μmol/L,尿酸1 158 μmol/L。10:30心脏彩超检查示心脏各腔室大小正常;每搏输出量25 ml。11:00对患者头颅、胸部、腹部进行CT检查(见图1、图2):双侧基底节区片状低密度影,建议MRI检查;右下肺炎症,左下肺节段性肺不张;双肺少许纤维灶;双侧少许胸膜反应;肠梗阻。11月21日14:00下肢血管彩超:右侧股静脉、髂静脉、腘静脉管腔内异常回声,考虑漂浮血栓可能。见图3。右下肺炎症,左下肺节部他处尘肺不张,双侧少许纤维;双侧少许胸腹反应。
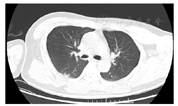

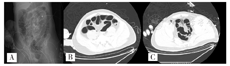

提示肺腔积气扩张及小液囊肠梗阻

患者11月19日入急诊科后紧急气管插管、吸痰、呼吸机辅助通气(同步间隙指令通气模式:潮气量400 ml,呼吸频率16次/min,呼气终末正压6 cmH2O,吸入氧浓度100%)、深静脉穿刺置管、补液、留置尿管等,患者指氧饱和度上升至100%,血压98/62 mmHg。完善辅助检查后收入重症医学科治疗。入重症医学科后诊断为ACOP,予呼吸机支持,禁食水,胃肠减压,血压稳定后予以甘露醇、呋塞米降颅内压,抗感染,抑酸及营养支持等治疗。患者入院2 h后出现发热及全身抽搐,立即予以咪达唑仑5 mg/h联合丙戊酸钠0.8 g/d微量泵入抗癫痫(床旁脑电图监测下调整米达唑仑剂量)。住院期间因患者右下肢较左侧肿胀于11月21日行床旁下肢血管彩超考虑右侧股静脉、髂静脉、腘静脉漂浮血栓可能,复查D-二聚体升高。给予患者安置滤网,低分子肝素皮下注射抗凝。因患者存在气管插管、有创呼吸机及癫痫发作,无法行高压氧治疗。积极治疗3 d后患者仍昏迷,但生命体征稳定,腹部膨隆逐渐缓解,复查CT提示肠梗阻明显缓解,序贯胃管注入丙戊酸钠抗癫痫。第5天患者对疼痛刺激有反应,脑电图监测未见癫痫波,预计昏迷时间较长,予以气管切开后停用呼吸机,使用导管内给氧维持氧合,开始行高压氧治疗。第12天予拔除气管切开导管后改鼻导管吸氧,患者持续浅昏迷状态,第15天转康复科继续康复及高压氧治疗。经过2个疗程高压氧治疗(共20次),患者拔除气管切开导管,自主呼吸平稳,但意识仍为浅昏迷,共住院32 d后自动出院。
ACOP是在机体遭受缺氧后主要表现为以神经系统损害为主的临床症状,可同时合并其他脏器损伤,但容易被中枢神经系统损害症状所掩盖,特别在重度ACOP病人中更易被忽略。
根据患者表现及血中COHb浓度将ACOP分为轻、中、重度中毒,相比轻度CO中毒患者,中重度CO中毒患者由于血内HbCO含量高,相关脏器特别是神经系统缺氧更加严重,导致器质性损害更加明显,预后更差。本例患者虽COHb浓度仅为16.3%,但出现昏迷,伴发休克、呼吸衰竭,仍考虑为重度ACOP,COHb浓度不高,考虑中毒至发现间隔时间较长,而炭火熄灭后未再继续吸入CO,COHb浓度逐渐下降所致。本例患者为青年男性,既往无静脉血栓基础病史,ACOP后出现了深静脉血栓,考虑是由于ACOP后机体缺氧使血管内皮细胞损伤、脱落,血小板活性增加,启动血小板黏附、聚集并黏附于血管壁所致。而患者在中毒后较长时间才被发现,近2 d未进食进饮,机体存在脱水情况、血常规中白细胞、红细胞、血红蛋白均远高于正常值,电解质血钠高于正常值提示血液浓缩、凝血功能检查示纤维蛋白原升高,提示血液呈高凝状态,也促进了血栓形成[5,6]。患者同时出现了肠梗阻(CT提示),检索未见相关病例报道。考虑出现肠梗阻与ACOP后中枢神经系统损伤,通过直接或间接神经联系和神经递质作用于肠神经,胃肠道功能调控受损;缺氧、脑水肿后自主神经系统功能障碍,副交感神经兴奋性降低,腺体分泌受抑制,胃肠道移行性复合运动(MMC)减少或缺乏,影响胃肠内容物的转运和排空等密切相关[7]。
早期及时、恰当、有效的综合救治是抢救ACOP的关键,包括气道管理、循环支持、脏器维护等。有条件情况下尽早高压氧治疗是减轻脑损害的重要措施。本例患者入院后按照上述原则给予了积极有效的综合救治,但最终预后不佳,原因与中毒后发现时间太久、缺氧时间长、并发癫痫加重脑损害等均相关。临床医护人员在接诊CO等窒息性气体急性中毒昏迷患者时,除注意神经系统、心脏、肾脏等常见器官损伤外,还需要关注胃肠道、血栓性疾病等少见继发症,做到早发现、早诊断,采取综合治疗,改善患者预后。
所有作者均声明不存在利益冲突



























