
探讨Stoppa入路下"死亡冠"血管的发生率及临床意义。
前瞻性分析2015年12月至2017年12月,应用Stoppa入路治疗48例骨盆髋臼骨折患者术中资料,男36例,女12例;年龄30~67岁,平均(47.2±8.2)岁;单侧骨盆、髋臼骨折44例,双侧骨盆、髋臼骨折4例,共52侧半骨盆。48例患者中,骨盆骨折6例,髋臼骨折40例,骨盆合并髋臼骨折2例。髋臼骨折按照Judet-Letournel分型:前柱骨折6例,前柱伴前壁骨折4例,前柱伴后半横骨折2例,横断骨折4例,"T"形骨折6例,双柱骨折20例。骨盆骨折按照Tile分型:B1型2例,B3型2例,C1型2例,C2型2例。受伤至手术时间为5~16 d,平均为(8.3±2.8)d。所有患者均应用Stoppa入路进行前路复位固定,术中探查闭孔血管与髂外血管或腹壁下血管之间的耻骨吻合支——"死亡冠"血管并测量记录该血管的直径、数量、动静脉类型、发生率及"死亡冠"血管行经耻骨上缘结合处至耻骨联合上边缘的距离等指标。
在52侧半骨盆中,存在吻合血管46侧,无吻合血管6侧,"死亡冠"血管发生率为88.5%(46/52)。其中36例为静脉型,发生率为78.3%(36/46);8例为动脉型,发生率为17.4%(8/46);2例为混合型,发生率为4.3%(2/46)。"死亡冠"静脉血管直径1.8~3.7 mm,平均(2.9±0.5)mm;动脉血管直径2.4~3.0 mm,平均(2.7±0.3)mm。"死亡冠"血管至耻骨联合的距离为48~71 mm,平均(56.9±5.8)mm。
"死亡冠"血管广泛存在,Stoppa入路下发现该血管的发生率约为88.5%。在临床治疗骨盆、髋臼骨折显露耻骨支时需注意仔细分离"死亡冠"血管,尤其采用髂腹股沟入路时更需谨慎,以免损伤引起大出血。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
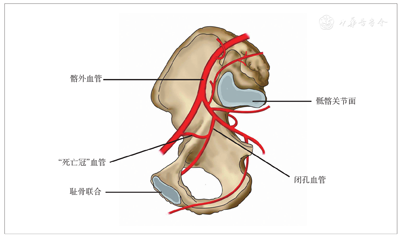
对于"死亡冠"血管的来源,目前尚未统一[1]。大部分学者报道"死亡冠"血管是闭孔血管与髂外或腹壁下动脉或静脉之间的吻合[2]。该类血管主要行经于耻骨上支或髂耻隆起表面,大多垂直下行于髋臼窝或耻骨上支背面,向内下方进入闭孔、骨盆或与闭孔血管相吻合[3]。"死亡冠"血管由于两端连接髂内、髂外高容量大血管系统,所以一旦损伤或被意外切断即可造成灾难性大出血,并且该血管断端容易回缩至盆腔或闭孔内,导致难以止血[4,5,6]。骨盆骨折合并大出血死亡率高达42%。"死亡冠"血管是骨盆骨折致命性出血的潜在来源,因其独特的起源而导致早期可能无法识别该血管损伤出血,造成患者死亡[7,8,9]。因此,近年来临床医生在骨盆骨折手术、疝修复手术、妇科手术中对"死亡冠"血管逐渐重视。
国内外学者通过标本解剖、数字影像、腹腔内镜检查等技术对"死亡冠"血管的发生率进行了相关报道。Leite等[10]、Berberoglu等[11]通过对尸体骨盆标本解剖研究发现"死亡冠"血管发生率分别为96%和45%;有学者通过CT扫描重建盆腔血管模型,发现静脉"死亡冠"血管发生率为51.1%,动脉"死亡冠"血管发生率为14.1%~33%[12,13]。Pungpapong和Thum-umnauysuk[14]利用腹腔镜对尸体标本观察发现"死亡冠"血管发生率为77.3%,男性为83.3%,女性为72.2%。
然而在临床工作中手术医生发现"死亡冠"血管的概率并没有尸体解剖等文献报道的那么高,甚至与临床发现存在较大的偏差。一项15年的临床研究发现,在492例骨盆前路手术中仅发现5例存在"死亡冠"血管,而其中仅有2例血管导致了较难处理的出血[15]。
一个重要的问题:为什么在临床实践中"死亡冠"血管发生率低于其解剖、数字影像、腹腔内镜检查等报道的预期?我们认为可能与以下原因相关:①随着死后血管内液体、蛋白质结构以及酶过程的剧烈变化,血管结构可能会发生改变,导致尸体血管结构与活体之间的差异[12,16]。②利用CT血管造影进行相关研究时,对于静脉及血管退化(如动脉粥样硬化血管闭塞)严重的血管CTA均不能显示,因此诊断"死亡冠"血管敏感性低。③与临床手术入路选择有关,不同手术入路需要显露的视野及骨膜下剥离间隙不同,在满足手术视野需要的前提下,术者未进一步解剖显露并处理"死亡冠"血管。
关于临床手术中"死亡冠"血管的观察研究鲜为报道,尤其对于国人"死亡冠"血管尚未见详细报道。因"死亡冠"血管行经于耻骨支或髂耻隆起表面,几乎垂直地下行于髋臼窝壁或耻骨上支后面,故Stoppa入路对显露"死亡冠"血管有独特优势[17]。
因此,自2015年12月起我们对采用Stoppa入路治疗骨盆髋臼骨折患者术中情况进行前瞻性研究,观察并测量"死亡冠"血管类型及发生率、直径、血管至耻骨联合距离等,目的是:①明确"死亡冠"血管的发生率;②分析不同研究报道"死亡冠"血管发生率不同的原因;③提出术中处理"死亡冠"血管的方法。
纳入标准:①骨盆、髋臼骨折,骨折位移>2 mm;②采用Stoppa入路手术;③主要观察指标是"死亡冠"血管发生率和"死亡冠"血管直径、动静脉类型及至耻骨联合的距离;④前瞻性研究。
排除标准:①既往有剖宫产史、膀胱或前列腺手术史;②体型肥胖;③合并其他严重心血管等基础疾病不能耐受手术。
2015年12月至2017年12月,采用Stoppa入路治疗骨盆髋臼骨折患者127例,根据纳入及排除标准,共48例(52侧)患者纳入本研究。其中男36例,女12例;年龄30~67岁,平均(47.2±8.2)岁。致伤原因:交通伤30例,坠落伤14例,压砸伤4例。单侧骨盆髋臼骨折44例,双侧骨盆髋臼骨折4例。48例患者中,骨盆骨折6例,髋臼骨折40例,骨盆合并髋臼骨折2例。髋臼骨折按照Judet-Letournel分型:前柱骨折6例,前柱伴前壁骨折4例,前柱伴后半横骨折2例,横断骨折4例,"T"形骨折6例,双柱骨折20例。骨盆骨折按照Tile分型:B1型2例,B3型2例,C1型2例,C2型2例。受伤至手术时间为5~16 d,平均为(8.3±2.8)d。
伴有其他部位损伤:颅脑损伤14例,胸部脏器损伤22例,腹部脏器损伤10例,盆腔脏器损伤4例,合并其他部位骨折12例。
本研究获得本院伦理委员会批准,所有患者均签署知情同意书。所有手术均由同一手术者完成。
入院后行骨盆正位、闭孔位、髂骨位X线检查、CT平扫及三维重建检查。检查血常规、凝血功能、肝肾功能等进行术前评估,结果显示本组患者均可耐受手术。行心电图、肺部X线及双下肢深静脉彩超检查,本组2例怀疑有腰骶神经损伤行MRI、肌电图等检查,详细了解患者全身及骨折情况。
本组44例患者术前患侧下肢使用牵引以减轻疼痛或帮助复位,并密切关注患者感觉疼痛变化;术前常规给予预防深静脉血栓处理。
将患者置于骨科专用手术床上进行,全麻后根据骨折情况取仰卧位或漂浮体位,患侧整个下肢及下腹部均为无菌操作区。屈髋、屈膝以放松髂腰肌、股神经髂血管束。术者站在受伤髋臼的对侧进行手术。
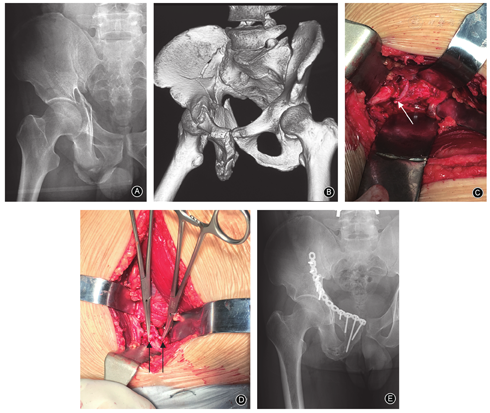
采用Stoppa入路,自脐下至耻骨联合纵行切开皮肤,深达腹筋膜,暴露腹直肌,沿腹白线钝性分离,在腹膜前间隙显露骨盆、髋臼。在耻骨联合外侧仔细探查分离鉴别"死亡冠"血管,如发现"死亡冠"血管(图1),则用游标卡尺测量该血管直径及利用软尺测量该血管行经耻骨上缘结合处至耻骨联合上边缘的距离,然后予以结扎。牵开腹直肌、髂腰肌、髂血管及股神经,屈曲髋、膝关节,充分显露耻骨联合至骶髂关节的真骨盆区域以方便骨折复位。本组11例复杂髋臼双柱骨折,由于单一Stoppa入路不能完全显露复位及固定,术中联合K-L入路进行髋臼的复位及固定。另外,4例C型骨盆骨折联合后方入路进行骨盆后环的固定。

术后引流24~48 h,常规应用抗生素及低分子肝素。所有患者术后即指导患者行股四头肌、腓肠肌的等长收缩及踝关节、足趾的屈伸运动,内固定复位可靠的患者术后1周进行被动髋关节功能锻炼。
观察闭孔血管与髂外血管或腹壁下血管之间的耻骨吻合支"死亡冠"血管并测量记录"死亡冠"血管的直径、数量、发生率、动静脉类型、血管至耻骨联合的距离等指标。
本组52侧半骨盆中,存在吻合血管46侧(图2),无吻合血管6侧,"死亡冠"血管发生率为88.5%(46/52)。该组研究中所有"死亡冠"静脉血管直径1.8~3.7 mm,平均(2.9±0.5)mm;动脉血管直径2.4~3.0 mm,平均(2.7±0.3)mm;吻合血管经过耻骨上支的交点至耻骨联合上边缘的距离为48~71 mm,平均(56.9±5.8)mm。

46侧存在"死亡冠"血管中,8侧为动脉型,发生率为17.4%(8/46),其中位于左侧半骨盆6侧,右侧半骨盆2侧。8侧动脉型"死亡冠"血管直径2.4~3.0 mm,平均(2.7±0.3)mm;"死亡冠"血管经过耻骨上支的交点至耻骨联合上边缘的距离为54~59 mm,平均(56.8±2.1)mm。
46侧存在"死亡冠"血管中,36侧为静脉型,发生率为78.3%(36/46),其中位于左侧半骨盆20侧,右侧半骨盆16侧。36侧静脉型"死亡冠"血管直径1.8~3.7 mm,平均(2.9±0.5)mm;"死亡冠"血管经过耻骨上支的交点至耻骨联合上边缘的距离为48~71 mm,平均(57.3±6.4)mm。
46侧存在"死亡冠"血管中,2侧为混合型,即在同侧半骨盆同时存在一条动脉吻合支,一条静脉吻合支,该类型发生率为4.3%(2/46)。动脉直径分别为2.9 mm和2.1 mm,该血管行经耻骨上缘结合处至耻骨联合上边缘的距离分别为58 mm和54 mm;静脉直径分别为3.3 mm和2.6 mm,该血管行经耻骨上缘结合处至耻骨联合上边缘的距离分别为50 mm和49 mm。
通过检索活体"死亡冠"血管发生率相关文献报道,仅有少数几位学者进行了相关研究报道[18,19,20,21,22,23]。Lau和Lee[18]对接受腹腔镜腹股沟疝修补术患者的耻骨后血管解剖进行观察发现"死亡冠"血管发生率为40%。Pellegrino等[19]采用腹腔镜对25例患者进行妇科肿瘤切除及双侧盆腔淋巴结清扫,术中发现"死亡冠"血管的发生率为52%。"死亡冠"血管普遍存在,本研究中"死亡冠"血管发生率明显大于Lau和Lee[18]、Pellegrino等[19]通过腹腔镜手术观察报告的"死亡冠"血管的发生率,与以往尸体解剖研究发现的"死亡冠"血管发生率相符,甚至高于部分学者报道的发生率,这可能与研究对象的种族、术中掌握解剖熟练程度等有关。本研究通过Stoppa入路手术治疗骨盆、髋臼骨折时,对"死亡冠"血管进行了详细观察,在52侧半骨盆中,存在吻合血管46侧,无吻合血管6侧,"死亡冠"血管发生率为88.5%(46/52)。其中36侧为静脉型,发生率为78.3%(36/46);8侧为动脉型,发生率为17.4%(8/46);2例为混合型,发生率为4.3%(2/46)。
另外,对于各型"死亡冠"血管直径及该血管至耻骨联合的距离进行了详细描述。静脉型"死亡冠"血管直径1.8~3.7 mm,平均(2.9±0.5)mm;动脉型"死亡冠"血管直径2.4~3.0 mm,平均(2.7±0.3)mm;血管至耻骨联合的距离为48~71 mm,平均(56.9±5.8)mm。这说明在距离耻骨联合(56.9±5.8)mm范围内髋臼耻骨结合处发生的骨折,需要谨慎"死亡冠"血管的损伤,合并出现血流动力学不稳定等情况更需注意。在术中进行骨盆髋臼前路手术剥离耻骨时,能够早期预判血管位置走行并及时识别,避免血管损伤大出血。
我们认为临床报道"死亡冠"血管发生率不同的原因与以下几点相关:①手术入路选择。Stoppa入路属于骨盆内入路,通过切开皮下组织明确腹白线后,沿其纵行劈开将腹直肌向两侧牵开,用压肠板向后推开腹膜囊,即可清晰显露真骨盆内术区,直视下观察髋臼前柱耻骨上区域内穿闭孔的吻合血管[24,25]。另外,通过此入路时该吻合血管无其他血管、神经及肌肉组织遮挡,便于结扎止血。而应用髂腹股沟入路时,对于复杂的骨盆髋臼骨折为了更好地显露中间窗,需要显露血管束,即切开髂耻弓,从外向内钝性分离髂外血管及淋巴管,由于该操作不易直接观察"死亡冠"血管,所以分离髂外血管时应注意血管后壁有无变异的"死亡冠"血管。总之,无论采用Stoppa入路还是髂腹股沟入路,术中对于已暴露的"死亡冠"血管均应仔细结扎,然后再进行复位和固定。②骨盆与髋臼骨折对死亡冠血管的影响。Meyers等[26]认为骨盆、髋臼原发损伤或骨折移位可导致死亡冠血管撕裂,随后发生血管痉挛、闭塞而导致手术时难以发现。③血管解剖熟练程度。本研究术者术中仔细探查分离,对于骨折端形成局部的血肿予以清除并对探查发现的"死亡冠"血管予以结扎处理。而其他研究者可能在满足手术视野需要的前提下,术者未进一步解剖显露并处理该血管。④种族。Sanna等[27]进行的一项关于"死亡冠"血管发生率及解剖形态的Meta分析发现,亚洲(59.3%)"死亡冠"血管的发生率较欧洲(42.8%)和北美(44.3%)高。
"死亡冠"血管易发生损伤的原因:①当闭孔上部、耻骨上支或耻骨髋臼结合处骨折时容易合并"死亡冠"血管撕脱损伤。Henning等[28]和Ten Broek等[4]报告低能量损伤导致单一耻骨支骨折造成大出血患者。对无明显移位的耻骨支骨折,医生应仔细检查早期出血的征象,如骨盆会阴部淤青或触及到盆腔腹部肿块,并应定期复查,避免后期出血休克。②采用髂腹股沟入路、Stoppa入路、腹直肌旁入路等行骨盆、髋臼骨折手术时可造成"死亡冠"血管损伤[15,29]。其中髂腹股沟入路因入路角度和视野有限,故最容易损伤"死亡冠"血管。而Stoppa入路和腹直肌旁入路显露清楚,基本可以直视下进行结扎与缝合等处理。本研究显示,吻合血管经过耻骨上支的交点至耻骨联合上边缘的距离为48~71 mm,故在此范围内显露耻骨支时需直视下仔细分离,及时识别死亡冠并予以处理。③骨盆骨折大出血进行髂内动脉栓塞时由于"死亡冠"血管起源的变化可能造成额外的大出血[30]。血管造影结合栓塞是控制骨盆骨折伴动脉出血的一种有效方法,通常情况下髂内动脉和(或)其分支是骨盆骨折大出血的原因,但在某些情况下由于髂内动脉系统与髂外动脉系统之间存在吻合支,所以导致止血不理想。④在治疗髋臼发育不良的骨盆截骨术中应用内侧入路截骨可损伤"死亡冠"血管。Wada等[31]报告骨盆截骨术对毗邻耻骨截骨部位的吻合血管有潜在的术中损伤风险。⑤在腹腔镜疝修补术及妇产科盆腔肿瘤手术中也可发生"死亡冠"血管损伤[19,32]。
虽然临床存在引发"死亡冠"血管损伤的情况,但只要手术医生足够重视并谨慎处理"死亡冠"血管,该血管损伤引起大出血其实并不常见。另外,在临床中医生常认为动脉型"死亡冠"血管损伤引起的血流动力学不稳定更加危险,而忽视了静脉型"死亡冠"血管。事实上静脉型"死亡冠"血管发生率远高于动脉型,在本研究中静脉型发生率为78.3%,动脉型发生率为17.4%。另外值得注意的是,静脉型"死亡冠"血管直径相对较粗、管壁薄,一旦出血亦难以止血,因此应提高对静脉型"死亡冠"血管损伤出血的重视。
对怀疑"死亡冠"血管损伤并伴有血流动力学不稳定的患者,手术结扎损伤血管是一种可行的治疗方案。对于术中已暴露的"死亡冠"血管,王朝晖等[3]、陈晓东等[23]建议仔细结扎处理。需要说明的是,对"死亡冠"血管出血,采用手术切开方法可能仍无法控制出血。其原因是:①在探查出血部位过程中,出血部位完整腹膜的填塞效应将随即丧失;②血管断端回缩入闭孔内;③盆腔内血液掩盖了出血部位。此时,诊断性血管造影和栓塞治疗将会发挥重要作用。尤其对于动脉型"死亡冠"血管损伤的诊治,该方法易于定位出血部位并进行栓塞处理,可快速控制出血[5,6],较手术治疗具有明显优势。
本文应用前瞻性研究方法,通过在Stoppa入路治疗骨盆、髋臼骨折过程中首次在活体上详细探究了"死亡冠"血管的发生率、直径及该血管行经耻骨上缘结合处至耻骨联合上边缘的距离。但由于样本量较少,对于患者性别等差异性分析尚存在不足,故还需进一步进行大宗病例的相关研究。
总之,"死亡冠"血管广泛存在,Stoppa入路下发现该血管的发生率约为88.5%。在临床治疗骨盆、髋臼骨折显露耻骨支时需注意仔细分离"死亡冠"血管,尤其采用髂腹股沟入路时更需谨慎,以免损伤引起大出血。



























