
骨缺血性坏死最多见于股骨头和手舟骨,发生在掌骨头的缺血性坏死较为罕见。本文报告1例14岁男性患者,右手疼痛伴活动受限1个月,右手第3、4掌指关节屈伸活动度为70°-30°,右手抓握力约为健侧的60%;X线片示右手第3、4掌骨头关节面变平,局部骨质硬化改变;CT示关节面塌陷、囊性低密度影。经石膏制动、口服非甾体抗炎药、理疗等保守治疗4个月,右手掌指关节疼痛症状逐渐消失。治疗后2年,掌指关节活动度恢复正常,右手抓握力为健侧的105%,MRI示掌骨头局部重塑改变。通过文献回顾分析掌骨头缺血性坏死的临床特点、诊断及治疗方法。掌骨头缺血性坏死的临床表现主要为掌指关节疼痛及活动受限;X线是最常用的检查方法,MRI可以评估早期掌骨头缺血性坏死病变;掌骨头缺血性坏死多见于有创伤病史的青少年患者;由于骨骼有重塑的潜力,青少年掌骨头缺血性坏死可通过保守治疗愈合。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
掌骨头缺血性坏死在临床上较为罕见。Mauclaire最早于1927年对该疾病进行了描述,随后Dieterich于1932年对其进行了详细报告,因而后来更多的学者称掌骨头缺血性坏死为Dieterich病[1,2,3]。目前关于掌骨头缺血性坏死的文献报道较少,中文数据库中仅有1篇有关Dieterich病的病例报告[4]。目前,全世界范围内报道的掌骨头缺血性坏死病例也仅仅约50例[3]。
掌骨头缺血性坏死的发病罕见,因此对其治疗方法目前还没有明确的共识。文献中多数病例都采用手术治疗,保守治疗成功的案例很少。2018年我科收治了1例第3、4掌骨头缺血性坏死病例,采用影像学检查后确诊并予以保守治疗。本文结合国内外相关文献对掌骨头缺血性坏死的临床特征进行分析,以期提高对该疾病的认识。
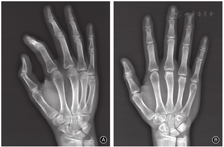
男,14岁,学生,右侧优势利手,既往体健、无风湿免疫性疾病及激素类药物使用史。5个月前因拳击伤致右手小指疼痛、肿胀、活动受限于当地就诊,余指无明显异常。X线检查提示右手小指掌骨颈骨折,断端无明显成角和移位(图1A)。予以石膏外固定保守治疗1个月,拆除石膏后开始右手功能锻炼,恢复良好。1个月前开始无明显诱因出现右手中指、环指掌指关节疼痛,活动时加重,手指不能伸直,右手抓握力降低,未行特殊治疗,症状逐渐加重后来我院就诊。

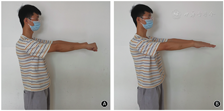
右手无明显发红、无外观畸形,中指、环指的掌指关节局部轻度肿胀、触痛明显,疼痛视觉模拟评分(visual analogue scale,VAS)为5分,伴有轻微的骨擦感;第3、4掌指关节主被动活动明显受限,主动屈曲至70°、伸直受限于30°;上肢功能障碍评分(disabilities of the arm, shoulder and hand,DASH)为6.6分,右手抓握力约为健侧的60%。
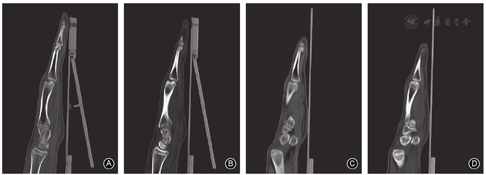
右手X线片示第5掌骨骨折愈合,第3、4掌骨头关节面变平,局部骨小梁中断、低密度透光区,软骨下塌陷、局部骨质硬化,无明显的掌指关节半脱位(图1B)。CT片示右手第3、4掌骨头坏死,背侧见囊状低密度灶、周围局部骨质硬化,关节面皮质骨缺损(图2)。实验室检查:血常规、红细胞沉降率、IL-6、类风湿因子等血清学检查指标正常。诊断为右手第3、4掌骨头缺血性坏死。

虽然患者右手局部症状明显,结合影像学表现,有手术指征,但因手术治疗存在再次手术的可能,且患儿及家属意愿不强,因此采用保守治疗。予以石膏外固定制动4周,口服塞来昔布非甾体抗炎药;拆除石膏后指导患者逐步加强右手功能活动,疼痛忍受范围内屈伸活动掌指关节(从50次/d开始、根据疼痛耐受逐渐增加至200次/d),防止关节僵硬,避免患肢高强度负重活动,同时继续口服抗炎镇痛药物;行中频脉冲(3次/周)、体外冲击波(1次/周)治疗3个月,后期患者因学业负担未按时来院就诊,保守治疗4个月后未再行物理治疗。
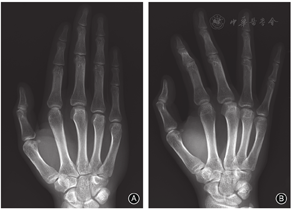
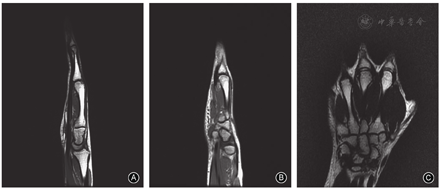
保守治疗2个月后患者右手局部疼痛症状逐渐缓解,口服镇痛药物逐渐减量,4个月后疼痛症状明显改善,右手第3、4掌指关节屈伸活动度逐渐增加,X线片示掌骨头骨质坏死病变无明显进展。半年后门诊复查,患者右手无明显疼痛症状,右手第3、4掌指关节屈伸活动约为85°-10°,右手抓握力约为健侧的90%。治疗后2年,右手各指疼痛评分均为0分、DASH评分为0,右手3、4指掌指关节屈伸活动恢复正常(88°-0°),与对侧无明显差异;无明显骨擦感、骨擦音,右手抓握力为健侧的105%,功能恢复正常(图3)。X线片示右手各指掌指关节正常,第3、4掌骨头关节面变平明显改善、关节面基本恢复,局部骨质硬化改变消失,无明显骨质增生、关节退变表现(图4)。MRI示右手第3、4掌骨头无骨髓水肿挫伤表现,无关节积液,关节面平整,无明显塌陷破坏(图5),提示坏死掌骨头有关节重塑再生。



以"掌骨头缺血性坏死" 、"Dietrich病" 、"avascular necrosis" 、"Dieterich's disease" 、"Mauclaire's disease" 、"metacarpal head"为关键词,在中国知网、万方数据库、维普数据库、PubMed、Web of Science、Scopus、Science Direct数据库中进行检索。共检出2篇中文文献、44篇英文文献,包括53例患者,加上本例共54例。
54例中男38例,女16例,男女比约为7∶3;发病年龄为6~82岁[5,6]。小于20岁者32例、21~50岁者12例、大于50岁者9例,1例年龄不详;右手发病40例、左手5例、双手发病7例,2例侧别不详;孤立性病灶41例、多发性病灶11例,2例不详;病灶涉及拇指3例、示指14例、中指33例、环指27例、小指8例。危险因素包括:创伤性28例,特发性14例,系统性红斑狼疮4例,青少年皮肌炎2例,Freiberg病2例,肾移植、炎症性肺病、肾病综合征、凝血酶原基因突变各1例。
多数患者有掌指关节疼痛、活动受限的临床表现。影像学检查方式:X线片52例、MR检查26例、核素骨扫描9例、CT扫描5例。19例采用保守治疗,23例手术治疗,1例未行任何治疗,其余11例未说明具体治疗方式及预后。近一半的保守治疗患者(8例)经治疗后疼痛症状明显缓解或消失、掌指关节活动度改善,少部分患者拒绝手术治疗、症状持续存在。而采用各种手术方式治疗的患者(包括病灶刮除、松质骨移植11例,自体骨软骨镶嵌成形术5例,掌骨颈屈曲截骨2例,肋骨骨软骨移植2例,全关节置换、半关节置换、关节融合各1例),文献中都报告了短期治疗效果明显,局部症状缓解,关节活动度改善,无明显肢体功能障碍残留。
掌骨头缺血性坏死可发生在所有掌骨,最多见于中指和环指,拇指发病率最低;多数为单发病灶,多发病灶较少见[1,3]。青少年掌骨头缺血性坏死的占比较高,超过50%的病例发病年龄小于20岁[3];除少数病例有明确的类固醇应用史外,绝大多数青少年患者都有相关的创伤病史[3, 7,8,9]。掌骨头缺血性坏死的临床症状根据严重程度而表现不同,有些患者没有任何临床症状;多数患者典型的症状是掌指关节局部疼痛、掌指关节活动受限[7,10];其他症状还有关节活动异响、抓握力减弱等[2,11]。
掌骨头缺血性坏死的病因目前尚不明确。相关的文献报道中约1/4的病例是特发性的[12,13,14,15],另外3/4都提及了一些可能的危险因素。其中1/4提及Dietrich病与类固醇激素的摄入有一定关系[1,16],系统性红斑狼疮[1,17]、Freiberg病[18]和青少年皮肌炎[19]、肾移植[16]、高凝状态[20]等因素都与掌骨头缺血性坏死存在关联,但具体作用机制并不十分清楚,可能与血管炎症、小血管闭塞、脂肪栓塞等有关;另外超过1/2的掌骨头缺血性坏死病例有急性或慢性创伤病史[2,3,7]。创伤性因素、掌骨头的解剖变异与掌骨头缺血性坏死的联系也已逐渐被认识。Wright和Dell[1]发现约35%的掌骨标本中掌骨头缺乏大的营养血管,而仅仅依靠一些小的囊周小动脉;掌骨头血液供应的解剖变异可能是导致骨坏死风险增加的潜在因素[1]。此外,掌骨头的体表突出位置会频繁遭受到一些隐匿性创伤;掌骨头部钝挫伤可导致隐匿性微小骨折、掌指关节积液,关节囊内压力增高压迫骨膜血管供应至远端骨骺的血流、延迟静脉回流[1,15,21];血管的压迫填塞效应可能导致远端骨骺的血液供应匮乏,进而造成掌骨头骨软骨的坏死和塌陷。Gannon等[21]发现,掌骨头的慢性、重复性负荷损伤可导致缺血性改变。在另一项研究中,数字减影血管造影显示受损的掌骨头部有"静脉池",这一现象表明静脉回流可能延迟,从而使髓内压力和骨组织缺氧增加。骨髓内压力升高可以引起骨髓水肿、继发性骨质疏松,进而导致掌骨头坏死塌陷[15]。
目前还没有统一的诊断标准,影像学检查是诊断掌骨头缺血性骨坏死的主要依据。X线片是最普遍的检查手段,表现为骨小梁紊乱、关节面变平、骨质硬化,继而出现掌骨头变形、坏死塌陷等[11]。但在掌骨头坏死早期,X线检查可以是阴性,骨质无明显异常改变。CT扫描可以发现关节面塌陷伴软骨下骨折、囊性骨质破坏病变等[22,23,24]。MRI是目前诊断掌骨骨坏死最敏感的工具[7,21],有助于早期诊断,特征性表现为T1WI低信号改变、T2WI"双线征"[21]。核素骨扫描敏感性高、特异性低,可显示掌指关节的摄取增加[25],有助于早期发现缺血性坏死病变和筛查其他骨骼病变[18,25]。
另外还有一些不常用的检查方式。关节镜检查可直视关节面损伤情况,但临床应用较少;组织学检查一般在开放性手术、局部坏死病灶刮除后进行。关于掌骨头缺血性坏死的分期,目前尚无相关文献报道,我们认为可以参照股骨头坏死或Freiberg病的诊断分期。掌骨头缺血性坏死的诊断一般采用排除性诊断,既往病史非常重要,特别是有外伤史、类固醇激素服用史或其他危险因素时应高度怀疑。常规检查、X线片检查不典型时,应将Dietrich病作为掌指关节疼痛的鉴别诊断考虑在内,需要进一步行MRI、血清免疫学等相关检查。
掌骨头缺血性坏死目前尚无标准的治疗方案和最佳方法。多数病例报告最初都采用了保守治疗,包括休息、关节制动、非甾体抗炎药、电刺激等理疗方法,但治疗成功的案例较少[2,3,26]。1例因肾病综合征使用激素治疗的掌骨头缺血性坏死患者,没有任何局部疼痛症状,也未采取任何的治疗措施,但随访时发现掌骨头缺血性坏死后完全再生[5]。另1例14岁男孩的掌骨头缺血性坏死采取保守治疗后,X线检查也显示了明显的掌骨头自发性重塑[2]。因此,掌骨头缺血性坏死可能是一种自限性疾病,实际的发病例数远比文献报道的多。保守治疗的疗程尚不明确,有患者仅接受了3个月的非手术治疗就改为手术治疗[10]。在另一篇文献报道中4例患者都采取了3~6个月的非手术治疗,仅2例患者掌指关节活动度恢复、疼痛症状改善[3]。青少年掌骨头缺血性坏死保守治疗的疗程可能需要更长,特别是对有多发病灶者;青少年患者骨的重塑和生长能力较强,掌骨头非负重区的缺血性坏死可能会经历自发性的改善和重构。本例患者经4个月的保守治疗,2年后MRI观察到病变掌骨头有良好的重建和再生。因此,鉴于骨重塑的潜力,我们认为青少年掌骨头缺血性坏死患者可以通过保守治疗恢复[2,13,19]。
文献报道中大部分掌骨头缺血性坏死病例在确诊后都采用了手术治疗。这些手术治疗方式多样,其中包括病灶刮除、松质骨移植术[3,10,14]、掌骨头屈曲截骨术[11]、跖骨头移植术[27]、自体肋骨软骨移植术[15,24]、自体骨软骨移植手术[8,28]、人工关节置换术[29,30]及关节融合术[31]等。总体来说,手术治疗方式的选择取决于软骨层的受损情况:如果掌骨头软骨关节面保存良好,可以选择软骨下病灶刮除、松质骨移植术;如果软骨被破坏,也可以采用其他保留关节的手术方式。病灶刮除、松质骨移植术是目前文献报道中应用最多的术式,它可以保留完整的关节面软骨层,并为关节面提供坚实的骨性支撑[3,10,14]。对关节面完整的早期掌骨头缺血性坏死,病灶刮除、松质骨移植术是一种较好的选择。自体骨软骨移植术或称自体骨软骨镶嵌成形术,通常从膝关节股骨侧、非负重关节面截取骨软骨塞,自体移植、压配固定来重建掌骨头局灶性损伤;但是需要特殊的骨软骨取骨器械,而且在取骨过程中可能会损伤生长板[8,28]。当关节软骨侵蚀严重、关节炎改变并伴有持续症状不缓解时,可以考虑人工关节置换术或关节融合术。几乎所有文献报道中采用手术治疗的病例短期临床结果均良好,但长期预后尚不清楚。有些掌骨头缺血性坏死病变进展时可能需要再次手术,掌指关节不稳定或伴有其他并发症时可能还需要翻修手术。大多数手术治疗的方式并不能重建掌骨头的血供,术式都是医生个人的主观性选择,手术疗效存在不确定性;而且基本上都是个案报道,病例数较少,结果存在一定的片面性。
通常认为,保守治疗会增加患者远期掌指关节早期关节炎的风险[10,11,21,24],然而手术治疗也不能完全避免这种风险。本例患者没有进行病理组织学检查或关节镜检查,因而无法直接观察到骨坏死病灶的再生以及关节面修复情况。远期是否会出现掌指关节早期关节炎的表现还有待进一步随访观察。如果症状复发,长期保守治疗不能缓解,则可采取手术治疗。保留关节面的手术方式如病灶刮除、松质骨移植和骨软骨自体移植可能是手术治疗年青少年掌骨头缺血性坏死的首选。
虽然掌骨头缺血性坏死罕见,但对有掌指关节局部疼痛、活动受限的患者应考虑此病,尤其是有隐匿创伤病史的青少年患者。MRI是诊断掌骨头缺血性坏死比较敏感的方法,不仅可以评价坏死病灶的范围及程度,而且能评估病变的重建和再生。青少年患者骨骼有更强的自我修复能力,保守治疗应该是掌骨头缺血性坏死的首选治疗方式。



























