
分析高频超声技术在腕管综合征(CTS)临床诊断中的效能,研究适合我国人群的CTS的诊断指标和标准。
采用高频超声扫描67条患病手腕与67条正常手腕的腕管入口、中部和腕管出口处的正中神经,检测其横截面积、直径及扁平率。通过统计分析评估高频超声在腕管不同部位的CTS诊断敏感性、特异性、曲线下面积等指标。
与正常人相比,CTS患者腕管不同部位处的正中神经横截面积、直径和扁平率值均更大,差异具有统计学意义(均P>0.05)。所测量各项指标中,腕管入口处正中神经横截面积具有更好的接收者操作特征曲线下面积,其临床意义最佳,且诊断灵敏度与特异性均较好。
高频超声检查对于CTS的诊断具有潜在的临床意义,腕管入口处的正中神经横截面积可作为我国人群的CTS诊断指标,且具有较好的诊断灵敏度与特异度。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
腕管综合征(carpal tunnel syndrome,CTS)是最常见的慢性周围神经卡压性疾患,也是手外科医生最常进行手术治疗的疾患。腕管是位于腕前区的一个狭窄且缺乏弹性的骨纤维性管道,内有正中神经、指浅屈肌、指深屈肌、拇长屈肌肌腱及其腱鞘通过。CTS的病理基础是正中神经在腕部的腕管内受卡压。因腕管管腔狭小且无弹性,任何原因引起的腕管内成分体积增加或管腔缩小都会使正中神经受压,引起正中神经支配区域(拇指、食指、中指和环指桡侧半)感觉异常和/或麻木、疼痛,且一般在夜间或清晨明显,即CTS。CTS的整体人群发生率约为3.8%,且女性约为男性的1.5倍(4.6% vs 2.8%)[1]。一直以来,临床症状体征、神经电生理检查和影像学检查(X线检查)是诊断CTS的三要素。近年来,随着高频超声的临床普及,其高分辨率为细小的外周神经疾病的超声诊断提供了可能。因为超声诊断的无创性,加之经济和方便,可以为临床医生提供解剖信息等优点,越来越受到医患的欢迎。本文中,对高频超声技术在CTS临床诊断中的效能进行研究,并对适合我国人群的CTS的诊断指标和标准进行分析。
选取2015年6月~2017年12月就诊于中国中医科学院广安门医院的CTS患者53例,其中男性16例,女性37例,平均年龄(54.5±16.1)岁。所有患者均经临床诊断及肌电图检查确诊为CTS,且均排除糖尿病、颈源性疾病及其他周围神经疾病病例。共选取53例患者的67条患病手腕为CTS组,并选取同日检查的53例正常者的67条同侧手腕为对照组。所有患者均于超声检查前签署知情同意书。
使用Hi Vision Ascendus超声诊断仪(日本Hitachi公司)进行超声检查,探头频率7.5~18 MHz。诊断时,先调整增益范围至最佳,分别对患者患侧和正常者同侧上肢正中神经由腕部向心端全程进行连续横切及纵切扫查;重点选取腕管入口、腕管中部和腕管出口处进行扫查;测量各个位点的横截面积与直径,观察正中神经声像图特征、走行规律及毗邻结构,每个位点重复测量3次。
采用SPSS 20.0统计学软件处理数据。符合正态分布的连续变量数据采用均值±标准差( ±s)表示,并采用两独立样本的t检验比较分析差异;非正态分布资料采用Wilcoxon秩和检验;相关性采用Pearson相关分析;采用受试者工作特征(receiver operating characteristic, ROC)曲线和曲线下面积(area of curve,AUC)分析超声测量数据以确定诊断标准,Cutoff值依据Youden计算方法根据ROC曲线得到。以P<0.05为差异有统计学意义。
±s)表示,并采用两独立样本的t检验比较分析差异;非正态分布资料采用Wilcoxon秩和检验;相关性采用Pearson相关分析;采用受试者工作特征(receiver operating characteristic, ROC)曲线和曲线下面积(area of curve,AUC)分析超声测量数据以确定诊断标准,Cutoff值依据Youden计算方法根据ROC曲线得到。以P<0.05为差异有统计学意义。
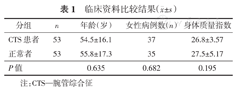
CTS组与对照组的临床资料比较结果显示,其在年龄、女性病例数和身体质量指数上的差异无统计学意义(均P>0.05)。(表1)
临床资料比较结果( ±s)
±s)
临床资料比较结果( ±s)
±s)
| 分组 | n | 年龄(岁) | 女性病例数(n) | 身体质量指数 |
|---|---|---|---|---|
| CTS患者 | 53 | 54.5±16.1 | 37 | 26.8±3.57 |
| 正常者 | 53 | 55.8±17.3 | 35 | 27.5±5.17 |
| P值 | 0.635 | 0.682 | 0.195 |
注:CTS—腕管综合征
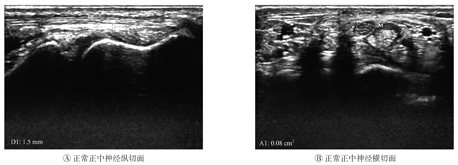
超声检查结果表明,在高频超声下,CTS组与对照组手腕的正中神经均可连续全程探及,并可追踪至肘部(图1A);正中神经在腕管入口、中部及出口处横切面均呈圆形或呈扁椭圆形,内有强回声散点状分布,周围呈高回声包绕(图1B)。CTS组的患腕腕管处正中神经肿胀增粗,内部结构分布不清,高回声减低(图2)。

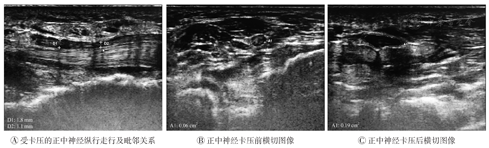

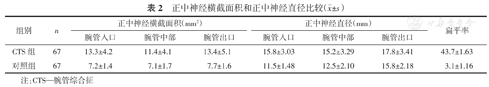
CTS组与对照组的正中神经横截面积和正中神经直径比较如表2所示。结果表明,CTS组的平面正中神经横截面积、直径和扁平率均高于对照组,其差异均有统计学意义(均P<0.05)。
正中神经横截面积和正中神经直径比较( ±s)
±s)
正中神经横截面积和正中神经直径比较( ±s)
±s)
| 组别 | n | 正中神经横截面积(mm2) | 正中神经直径(mm) | 扁平率 | ||||
|---|---|---|---|---|---|---|---|---|
| 腕管入口 | 腕管中部 | 腕管出口 | 腕管入口 | 腕管中部 | 腕管出口 | |||
| CTS组 | 67 | 13.3±4.2 | 11.4±4.1 | 13.4±5.1 | 15.8±3.03 | 15.2±3.29 | 17.8±3.41 | 43.7±1.63 |
| 对照组 | 67 | 7.2±1.4 | 7.1±1.7 | 7.7±1.6 | 11.5±1.48 | 12.5±2.10 | 15.8±2.18 | 3.1±1.16 |
注:CTS—腕管综合征
通过ROC计算得出不同组别、部位、指标的AUC、敏感度、特异度以及诊断阈值等,如表3所示。结果表明,各项测量指标中,腕管入口处的正中神经横截面积具有更好的ROC曲线AUC,其CTS诊断意义最佳,且灵敏度与特异性均较好。(表3)
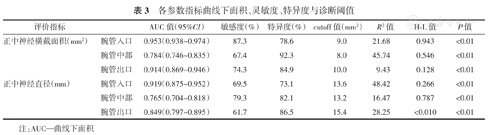
各参数指标曲线下面积、灵敏度、特异度与诊断阈值
各参数指标曲线下面积、灵敏度、特异度与诊断阈值
| 评价指标 | AUC值(95%CI) | 敏感度(%) | 特异度(%) | cutoff值(mm2) | R2值 | H‐L值 | P值 | |
|---|---|---|---|---|---|---|---|---|
| 正中神经横截面积(mm2) | 腕管入口 | 0.953(0.938~0.974) | 87.3 | 78.6 | 9.0 | 21.68 | 0.943 | <0.01 |
| 腕管中部 | 0.784(0.746~0.835) | 67.4 | 92.3 | 8.0 | 45.74 | 0.546 | <0.01 | |
| 腕管出口 | 0.914(0.869~0.946) | 74.3 | 84.9 | 10.0 | 9.43 | 0.128 | <0.01 | |
| 正中神经直径(mm) | 腕管入口 | 0.919(0.875~0.952) | 69.5 | 73.1 | 13.6 | 48.42 | 0.266 | <0.01 |
| 腕管中部 | 0.765(0.704~0.818) | 79.3 | 82.1 | 13.2 | 16.47 | 0.787 | <0.01 | |
| 腕管出口 | 0.849(0.797~0.895) | 61.7 | 86.5 | 15.4 | 28.25 | <0.010 | <0.01 |
注:AUC—曲线下面积
通常,CTS是正中神经通过腕管时受压所致,常见病因包括屈肌腱鞘炎、风湿性关节炎、妊娠、淀粉样变以及其他占位性病变。由于腕管为封闭空间,正中神经极易受压出现正中神经支配区域的疼痛、麻木、感觉异常、手和腕部肌力减弱等症状。上述症状可以放射到前臂,若不治疗,会进一步出现运动功能障碍,最终导致受累手指屈曲挛缩。CTS症状多发生在腕部持续反复运动或者长时间受压,如长时间操作电脑键盘等。研究统计,CTS患者的男女比例约为1∶1.5,本研究中女性患者约为男性的2倍。目前,神经电生理检查是CTS诊断的金标准,其敏感度和特异度分别为95%和85%[2],但该方法存在耗时长、有创、检查舒适性差等缺点。重要的是,神经电生理的肌电图检查为非可视化指标,对病因的诊断指导意义不大,无法发现肿瘤、囊肿、出血等占位性病变,同时也无法提供正中神经走行等情况,对于少见的旋前圆肌深浅部对正中神经的卡压难以做出病因性诊断。
高频超声检查可以弥补神经电生理检查的上述缺陷,达到优势互补[3]。外周神经的超声检查并非新技术,Fornage[4]于1988年就提出其可能性,但是受到当时超声成像分辨率的限制,对于细小的外周神经显像并不满意。近年来,高频超声的发展使外周神经的超声检查成为可能。有研究结果显示,高频超声能清晰完整地显示上肢正中神经全程的走行、毗邻关系、形态结构及变异,显示率为100%[5],使用高频超声对神经干进行连续阶段性扫查对于提高CTS诊断率具有重要意义。高频超声用于CTS的诊断已有较多研究,但是实验设计与研究结果却不尽相同,尤其对超声频率的选择存在差异[6,7,8]。一般认为,频率低于7.5 MHz会存在显示不清的问题,本研究中使用的超声诊断仪器,其探头频率范围为7.5~18 MHz,可以取得良好效果。
对于CTS的超声诊断,除了本研究中涉及的正中神经横截面积与正中神经直径2个指标外,常用的指标还包括屈肌支持带厚度、腕管部位的血流情况[9]、腕管部位的组织硬度等。其中,CTS患者长时间卡压水肿可以引起神经纤维化、质地变硬,可以通过实时超声弹性成像和剪切波弹性成像技术检测腕管部位组织硬度进行诊断[10];但实时超声弹性成像是半定量方法,对操作条件要求高、检测结果差异较大,只能作为辅助诊断指标之一[11,12],而剪切波弹性成像技术对操作者要求低、可重复性高,临床应用前景更好[13]。然而,高频超声诊断CTS最常用且有效的指标是正中神经横截面积,有研究结果表明CTS患者腕管出口正中神经横截面积均值为14 mm2,而正常人为11 mm2,其差异有统计学意义(P<0.05),此外较为公认的cutoff值(诊断阈值)为9~11 mm2[14,15]。本研究中,腕管出口正中神经横截面积分别是(13.4±5.1)mm2和(7.7±1.6)mm2,cutoff值为10 mm2,其差异可能与人种体质差异有关。此外,笔者发现正中神经横截面积在个体间差异很大,故在进行连续诊察时,应将cutoff值扩大20%~25%,以利于诊断。本研究结果显示,腕管入口处正中神经横截面积更适合作为我国人群的CTS诊断指标,该指标简单、实用,且灵敏度(87.3%)与特异度(78.6%)均较好。
此外,高频超声对CTS病因诊断的意义不仅体现在可以发现肿瘤、囊肿、出血等占位性病变,其对因外伤、手术或CTS松解手术的患者诊断意义更加显著。笔者所在医院收治有相当数量的需血液透析的终末性肾病合并CTS患者。本研究结果发现,透析患者的CTS高频超声诊断指标变化更显著,提示其正中神经卡压更为严重;然而,患者却呈现"征重症轻"的现象,即患者较轻的临床表现与严重的卡压和肿胀的检查结果不符;此外,患者接受透析的时间越长,此临床表现越明显。这一现象值得进一步深入研究。另外,高频超声对于正中神经卡压的早期诊断也有积极意义,本研究中发现部分正常者已出现正中神经回声减低、部分截面数值增加或临界的情况,但其临床表现或神经电生理检查均不满足CTS的诊断标准,提示高频超声可以发现该类人群的CTS倾向,提醒其应予注意且避免进展为CTS。
综上所述,高频超声检查对于CTS的诊断具有潜在的临床意义,腕管入口处的正中神经横截面积可作为我国人群的CTS诊断指标,且具有较好的诊断灵敏度与特异度。但是,在CTS的临床诊断中还应提倡多指标诊断,如增加正中神经面积增量、扁平率、面积比等指标,同时增加腕部和前臂相关指标,以提高诊断准确率。此外,本研究仍存在一定不足,包括未实施盲法、未进行患者分级,且过于注重患者腕部局部,而没有对患者整体考虑等。
无



























