
糖尿病肾病(DKD)患者较非糖尿病肾病(NDKD)患者更容易发生贫血,贫血不但加速DKD的进程,而且与心血管疾病等并发症的发生密切相关,研究DKD患者发生贫血的影响因素对降低贫血发生率及延缓DKD进展具有重要意义。
探讨DKD患者发生贫血的影响因素。
选取2019年1月至2020年9月在昆明医科大学第一附属医院肾脏内科住院的DKD患者254例为研究对象。回顾性收集患者一般资料〔性别、年龄、身高、体质量、血压、糖尿病病程(DD)、是否吸烟〕、实验室检查指标〔红细胞(RBC)、血红蛋白(Hb)、总蛋白(TP)、血清白蛋白(ALB)、血清球蛋白(GLB)、碱性磷酸酶(ALP)、胆碱酯酶(CHE)、血尿酸(SUA)、尿素氮(BUN)、血肌酐(Scr)、胱抑素C(Cys C)、视黄醇结合蛋白(RBP)、空腹血糖(FPG)、钙(Ca)、磷(P)、镁(Mg)、锌(Zn)、血清铁(SI)、非铁结合力(UIBC)、总铁结合力(TIBC)、血清铁蛋白(SF)、转铁蛋白(TRF)、C反应蛋白(CRP)、红细胞沉降率(ESR)、糖化血红蛋白(HbA1c)、尿白蛋白/肌酐(UALB/CRE)、24 h微量白蛋白(24 h-mALB)、24 h微量总蛋白(24 h-MTP)〕,计算体质指数(BMI)和估算肾小球滤过率(eGFR)。根据Hb将患者分为非贫血组(116例,男性Hb>130 g/L、女性Hb>120 g/L)和贫血组(138例,男性Hb≤130 g/L、女性Hb≤120 g/L)。采用Spearman秩相关分析及多元线性回归分析探究DKD患者发生贫血的影响因素。
贫血组患者收缩压(SBP)高于非贫血组,DD长于非贫血组(P<0.05)。贫血组患者RBC、Hb、TP、ALB、GLB、CHE、eGFR、Ca、Zn、SI、UIBC、TIBC、SF、TRF水平低于非贫血组,BUN、Scr、Cys C、RBP、FPG、P、Mg、CRP、ESR、HbA1c、UALB/CRE、24 h-mALB、24 h-MTP水平高于非贫血组(P<0.05)。Spearman秩相关分析结果显示,Hb与TP、ALB、CHE、eGFR、FPG、Zn、SI、UIBC、TIBC、ESR呈正相关(P<0.05),与SBP、DD、BUN、Scr、Cys C、P、CRP、HbA1c、UALB/CRE、24 h-mALB、24 h-MTP呈负相关(P<0.05)。多元线性回归分析结果显示,DD(β=-0.060)、ALB(β=0.755)、CHE(β=1.512)、Zn(β=1.173)、HbA1c(β=-5.766)、eGFR(β=0.341)是DKD患者Hb的独立影响因素(P<0.05)。
DKD患者发生贫血受DD、ALB、CHE、Zn、HbA1c、eGFR的影响,临床上应积极纠正上述影响因素以降低DKD患者贫血的发生率,提高患者生活质量。

本刊2022年版权归中国全科医学杂志社所有
未经编辑部许可,不得任意转载和摘编
本刊所发表作品仅为作者观点,并不代表编委会和编辑部意见
如有印装质量问题请向本刊发行部调换
贫血是慢性肾脏病(chronic kidney disease,CKD)的主要并发症,也是心血管事件和不良生活质量的危险因素。糖尿病肾病(diabetic kidney disease,DKD)是CKD的常见病因之一,且超过40%的终末期肾脏疾病(end-stage renal disease,ESRD)由DKD引起[1]。在所有CKD患者中,相比非糖尿病肾病(non-diabetic kidney disease,NDKD)而言,DKD患者更容易发生贫血[2]。贫血不但可以加速DKD的进程,且易诱发心血管疾病、糖尿病视网膜病变、糖尿病神经病变等并发症,降低DKD的生命质量。因此,贫血的预防及早期诊疗对延缓DKD进展、提高患者生命质量及生存率尤为重要。本研究对DKD患者发生贫血的相关影响因素进行探讨,旨在为预防及临床治疗提供一定的参考依据。
选取2019年1月至2020年9月在昆明医科大学第一附属医院肾脏内科住院的DKD患者254例。DKD诊断标准:3个月内连续3次进行尿微量白蛋白检查,且至少2次尿微量白蛋白≥30 mg/24 h的糖尿病患者。排除标准:(1)合并感染、肝损伤或恶性肿瘤等;(2)合并糖尿病急性代谢性并发症;(3)妊娠期或哺乳期妇女;(4)近期有服用过肾毒性药物;(5)各种原因导致的出血性和/或溶血性疾病、骨髓造血功能障碍;(6)已行血液透析或腹膜透析;(7)近3个月有输血史;(8)临床资料不完整。
收集患者一般资料,包括性别、年龄、身高、体质量及血压、糖尿病病程(DD)、是否吸烟(吸烟定义为平均吸烟≥1支/d,持续时间≥1年),实验室检查指标包括:红细胞(RBC)、血红蛋白(Hb)、总蛋白(TP)、血清白蛋白(ALB)、血清球蛋白(GLB)、碱性磷酸酶(ALP)、胆碱酯酶(CHE)、血尿酸(SUA)、尿素氮(BUN)、血肌酐(Scr)、胱抑素C(Cys C)、视黄醇结合蛋白(RBP)、空腹血糖(FPG)、钙(Ca)、磷(P)、镁(Mg)、锌(Zn)、血清铁(SI)、非铁结合力(UIBC)、总铁结合力(TIBC)、血清铁蛋白(SF)、转铁蛋白(TRF)、C反应蛋白(CRP)、红细胞沉降率(ESR)、糖化血红蛋白(HbA1c)、尿白蛋白/肌酐(UALB/CRE)、24 h微量白蛋白(24 h-mALB)、24 h微量总蛋白(24 h-MTP)。抽取所有患者入院后次日清晨(>12 h)空腹静脉血5 ml,分离血清,应用罗氏全自动生化分析仪(美国贝克曼库尔特公司)检测TP、ALB、GLB、ALP、CHE、SUA、BUN、Scr、Cys C、RBP、FPG、Ca、P、Mg、Zn、SI、UIBC、TIBC、SF、TRF指标,应用全自动血流变仪检测ESR,采用流式细胞检测技术检测RBC、Hb,采用高效液相色谱法检测HbA1c,采用免疫比浊法检测CRP。同时留取患者清晨第一次清洁中段尿20 ml,采用免疫比浊法检测UALB/CRE、24 h-mALB、24 h-MTP。计算体质指数(body mass index,BMI)和估算肾小球滤过率(estimated glomerular filtration rate,eGFR),BMI=体质量/身高2,eGFR由CKD-EPI公式[3]计算。
根据国家贫血行动委员会和世界卫生组织建议[4],贫血被定义为男性Hb≤130 g/L,女性Hb≤120 g/L。依据上述标准将患者分为非贫血组116例和贫血组138例。
采用SPSS 26.0软件进行统计学分析,计量资料采用Shapiro-Wilk法进行连续变量正态性检验,服从正态分布的资料以( ±s)表示,两组间比较采用两独立样本t检验;不服从正态分布的资料以M(P25,P75)表示,两组间比较采用Mann-Whitney U检验。计数资料以相对数表示,两组间比较采用χ2检验。采用Spearman秩相关分析进行相关性分析,多元线性回归分析探究DKD患者发生贫血的影响因素。以P<0.05为差异有统计学意义。
±s)表示,两组间比较采用两独立样本t检验;不服从正态分布的资料以M(P25,P75)表示,两组间比较采用Mann-Whitney U检验。计数资料以相对数表示,两组间比较采用χ2检验。采用Spearman秩相关分析进行相关性分析,多元线性回归分析探究DKD患者发生贫血的影响因素。以P<0.05为差异有统计学意义。
两组患者性别、年龄、BMI、DBP、吸烟情况比较,差异无统计学意义(P>0.05);贫血组患者SBP高于非贫血组,DD长于非贫血组,差异有统计学意义(P<0.05),见表1。
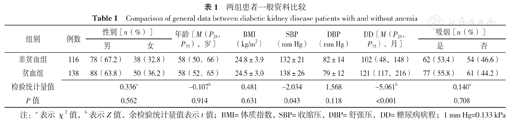
两组患者一般资料比较
Comparison of general data between diabetic kidney disease patients with and without anemia
两组患者一般资料比较
Comparison of general data between diabetic kidney disease patients with and without anemia
| 组别 | 例数 | 性别〔n(%)〕 | 年龄〔M(P25,P75),岁〕 | BMI(kg/m2) | SBP(mm Hg) | DBP(mm Hg) | DD〔M(P25,P75),月〕 | 吸烟〔n(%)〕 | ||
|---|---|---|---|---|---|---|---|---|---|---|
| 男 | 女 | 是 | 否 | |||||||
| 非贫血组 | 116 | 78(67.2) | 38(32.8) | 58(50,66) | 24.8±3.9 | 132±21 | 82±14 | 102(48,148) | 62(53.4) | 54(46.6) |
| 贫血组 | 138 | 88(63.8) | 50(36.2) | 58(52,65) | 24.5±3.0 | 138±26 | 79±12 | 121(117,216) | 77(55.8) | 61(44.2) |
| 检验统计量值 | 0.336a | -0.107b | 0.481 | -2.034 | 1.568 | -5.061b | 0.140a | |||
| P值 | 0.562 | 0.914 | 0.631 | 0.043 | 0.118 | <0.001 | 0.708 | |||
注:a表示χ2值,b表示Z值,余检验统计量值表示t值;BMI=体质指数,SBP=收缩压,DBP=舒张压,DD=糖尿病病程;1 mm Hg=0.133 kPa
贫血组患者RBC、Hb、TP、ALB、GLB、CHE、eGFR、Ca、Zn、SI、UIBC、TIBC、SF、TRF水平低于非贫血组,BUN、Scr、Cys C、RBP、FPG、P、Mg、CRP、ESR、HbA1c、UALB/CRE、24 h-mALB、24 h-MTP水平高于非贫血组,差异有统计学意义(P<0.05);两组患者ALP、SUA比较,差异无统计学意义(P>0.05),见表2。
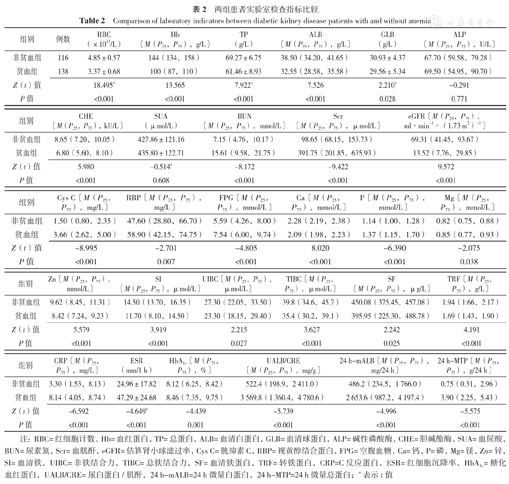
两组患者实验室检查指标比较
Comparison of laboratory indicators between diabetic kidney disease patients with and without anemia
两组患者实验室检查指标比较
Comparison of laboratory indicators between diabetic kidney disease patients with and without anemia
| 组别 | 例数 | RBC(×1012/L) | Hb〔M(P25,P75),g/L〕 | TP(g/L) | ALB〔M(P25,P75),g/L〕 | GLB(g/L) | ALP〔M(P25,P75),U/L〕 |
|---|---|---|---|---|---|---|---|
| 非贫血组 | 116 | 4.85±0.57 | 144(134,158) | 69.27±6.75 | 38.50(34.20,41.65) | 30.93±4.37 | 67.70(59.58,79.28) |
| 贫血组 | 138 | 3.37±0.68 | 100(87,110) | 61.46±8.93 | 32.55(28.58,35.58) | 29.56±5.34 | 69.50(54.95,90.70) |
| Z(t)值 | 18.495a | 13.565 | 7.922a | 7.526 | 2.210a | -0.291 | |
| P值 | <0.001 | <0.001 | <0.001 | <0.001 | 0.028 | 0.771 |
| 组别 | CHE〔M(P25,P75),kU/L〕 | SUA(μmol/L) | BUN〔M(P25,P75),mmol/L〕 | Scr〔M(P25,P75),μmol/L〕 | eGFR〔M(P25,P75),ml·min-1·(1.73 m2)-1〕 |
|---|---|---|---|---|---|
| 非贫血组 | 8.65(7.20,10.05) | 427.86±121.16 | 7.15(4.76,10.17) | 98.65(68.15,153.73) | 69.31(41.45,93.67) |
| 贫血组 | 6.80(5.60,8.10) | 435.80±122.71 | 15.61(9.58,21.75) | 391.75(201.85,635.93) | 13.52(7.76,29.85) |
| Z(t)值 | 5.980 | -0.514a | -8.172 | -9.422 | 9.572 |
| P值 | <0.001 | 0.608 | <0.001 | <0.001 | <0.001 |
| 组别 | Cys C〔M(P25,P75),mg/L〕 | RBP〔M(P25,P75),mg/L〕 | FPG〔M(P25,P75),mmol/L〕 | Ca〔M(P25,P75),mmol/L〕 | P〔M(P25,P75),mmol/L〕 | Mg〔M(P25,P75),mmol/L〕 |
|---|---|---|---|---|---|---|
| 非贫血组 | 1.50(0.80,2.35) | 47.60(28.80,66.70) | 5.59(4.26,8.00) | 2.28(2.19,2.38) | 1.14(1.00,1.28) | 0.82(0.75,0.88) |
| 贫血组 | 3.66(2.62,5.00) | 58.90(42.15,74.75) | 7.54(6.00,9.74) | 2.09(1.98,2.23) | 1.37(1.15,1.70) | 0.85(0.77,0.93) |
| Z(t)值 | -8.995 | -2.701 | -4.805 | 8.020 | -6.390 | -2.075 |
| P值 | <0.001 | 0.007 | <0.001 | <0.001 | <0.001 | 0.038 |
| 组别 | Zn〔M(P25,P75),mmol/L〕 | SI〔M(P25,P75),μmol/L〕 | UIBC〔M(P25,P75),μmol/L〕 | TIBC〔M(P25,P75),μmol/L〕 | SF〔M(P25,P75),μg/L〕 | TRF〔M(P25,P75),g/L〕 |
|---|---|---|---|---|---|---|
| 非贫血组 | 9.62(8.45,11.31) | 14.50(13.70,16.35) | 27.30(22.05,33.50) | 39.8(34.6,45.7) | 450.08(375.45,457.08) | 1.94(1.66,2.17) |
| 贫血组 | 8.42(7.24,9.23) | 11.70(8.10,14.50) | 23.30(18.15,29.40) | 35.4(30.2,39.1) | 395.95(225.30,488.78) | 1.69(1.43,1.90) |
| Z(t)值 | 5.579 | 3.919 | 2.215 | 3.627 | 2.242 | 4.191 |
| P值 | <0.001 | <0.001 | 0.027 | <0.001 | 0.025 | <0.001 |
| 组别 | CRP〔M(P25,P75),mg/L〕 | ESR(mm/1 h) | HbA1c〔M(P25,P75),%〕 | UALB/CRE〔M(P25,P75),mg/g〕 | 24 h-mALB〔M(P25,P75),mg/24 h〕 | 24 h-MTP〔M(P25,P75),g/24 h〕 |
|---|---|---|---|---|---|---|
| 非贫血组 | 3.30(1.53,8.13) | 24.96±17.82 | 8.12(6.25,8.42) | 522.4(198.9,2 411.0) | 486.2(234.5,1 766.0) | 0.75(0.31,2.96) |
| 贫血组 | 8.14(4.05,8.74) | 47.29±24.68 | 8.46(7.35,9.75) | 3 569.8(1 360.4,4 780.6) | 2 653.6(987.2,4 197.4) | 3.90(2.25,5.43) |
| Z(t)值 | -6.592 | -4.649a | -4.439 | -5.739 | -4.996 | -5.575 |
| P值 | <0.001 | <0.001 | 0.001 | <0.001 | <0.001 | <0.001 |
注:RBC=红细胞计数,Hb=血红蛋白,TP=总蛋白,ALB=血清白蛋白,GLB=血清球蛋白,ALP=碱性磷酸酶,CHE=胆碱酯酶,SUA=血尿酸,BUN=尿素氮,Scr=血肌酐,eGFR=估算肾小球滤过率,Cys C=胱抑素C,RBP=视黄醇结合蛋白,FPG=空腹血糖,Ca=钙,P=磷,Mg=镁,Zn=锌,SI=血清铁,UIBC=非铁结合力,TIBC=总铁结合力,SF=血清铁蛋白,TRF=转铁蛋白,CRP=C反应蛋白,ESR=红细胞沉降率,HbA1c=糖化血红蛋白,UALB/CRE=尿白蛋白/肌酐,24 h-mALB=24 h微量白蛋白,24 h-MTP=24 h微量总蛋白;a表示t值
Spearman秩相关分析结果显示,Hb与TP、ALB、CHE、eGFR、FPG、Zn、SI、UIBC、TIBC、ESR呈正相关(P<0.05),与SBP、DD、BUN、Scr、Cys C、P、CRP、HbA1c、UALB/CRE、24 h-mALB、24 h-MTP呈负相关(P<0.05),见表3。
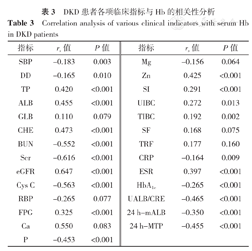
DKD患者各项临床指标与Hb的相关性分析
Correlation analysis of various clinical indicators with serum Hb in DKD patients
DKD患者各项临床指标与Hb的相关性分析
Correlation analysis of various clinical indicators with serum Hb in DKD patients
| 指标 | rs值 | P值 | 指标 | rs值 | P值 |
|---|---|---|---|---|---|
| SBP | -0.183 | 0.003 | Mg | -0.156 | 0.064 |
| DD | -0.165 | 0.010 | Zn | 0.425 | <0.001 |
| TP | 0.420 | <0.001 | SI | 0.291 | <0.001 |
| ALB | 0.455 | <0.001 | UIBC | 0.272 | 0.013 |
| GLB | 0.110 | 0.079 | TIBC | 0.192 | 0.002 |
| CHE | 0.473 | <0.001 | SF | 0.168 | 0.075 |
| BUN | -0.552 | <0.001 | TRF | 0.177 | 0.160 |
| Scr | -0.616 | <0.001 | CRP | -0.164 | 0.009 |
| eGFR | 0.647 | <0.001 | ESR | 0.397 | <0.001 |
| Cys C | -0.563 | <0.001 | HbA1c | -0.265 | <0.001 |
| RBP | -0.265 | 0.077 | UALB/CRE | -0.465 | <0.001 |
| FPG | 0.325 | <0.001 | 24 h-mALB | -0.350 | <0.001 |
| Ca | 0.550 | 0.083 | 24 h-MTP | -0.455 | <0.001 |
| P | -0.453 | <0.001 |
以Hb(赋值:实测值)为因变量,以Spearman秩相关分析中差异有统计学意义的变量为自变量(赋值均为实测值),进行多元线性回归分析,结果显示,DD、ALB、CHE、Zn、HbA1c、eGFR是DKD患者Hb的独立影响因素(P<0.05),见表4。
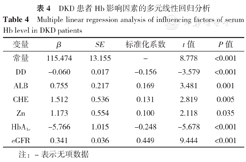
DKD患者Hb影响因素的多元线性回归分析
Multiple linear regression analysis of influencing factors of serum Hb level in DKD patients
DKD患者Hb影响因素的多元线性回归分析
Multiple linear regression analysis of influencing factors of serum Hb level in DKD patients
| 变量 | β | SE | 标准化系数 | t值 | P值 |
|---|---|---|---|---|---|
| 常量 | 115.474 | 13.155 | - | 8.778 | <0.001 |
| DD | -0.060 | 0.017 | -0.156 | -3.579 | <0.001 |
| ALB | 0.755 | 0.217 | 0.169 | 3.481 | 0.001 |
| CHE | 1.512 | 0.536 | 0.131 | 2.819 | 0.005 |
| Zn | 1.173 | 0.554 | 0.100 | 2.118 | 0.035 |
| HbA1c | -5.766 | 1.015 | -0.248 | -5.678 | <0.001 |
| eGFR | 0.341 | 0.036 | 0.449 | 9.444 | <0.001 |
注:-表示无项数据
贫血是CKD患者的主要并发症,DKD作为CKD的主要病因之一,因此DKD患者容易并发贫血[1],且贫血发生率常高于NDKD患者[5,6]。在本研究纳入的254例DKD患者中,贫血发生率达54.33%(138/254),低于LI等[5]的调查数据,可能与研究病例数有关,需扩大样本量进一步证实。本研究多元线性回归分析结果显示,DD、ALB、CHE、Zn、HbA1c、eGFR是DKD患者Hb的影响因素,其中ALB、CHE、Zn、eGFR为保护因素,DD、HbA1c为危险因素。
ALB是反映机体营养状况的指标,DKD患者的饮食结构不佳和长期蛋白尿导致其体内蛋白含量下降,ALB水平偏低,易引起营养障碍性贫血。本研究结果显示,贫血组患者ALB水平明显低于非贫血组,且与Hb水平呈正相关,这与MACCIÒ等[7]研究结果一致。JIN[8]研究结果同样表明,ALB在CKD的贫血中能发挥一定的保护作用。CHE是由肝脏合成、分泌的一种酶[9],其中一部分分布于红细胞中,有研究发现,CHE与红细胞成熟程度相关,成熟红细胞中CHE活性明显高于衰老红细胞[10]。本研究将CHE纳入分析后发现,DKD患者CHE与Hb呈正相关,且CHE是DKD患者发生贫血的独立影响因素,也就是说,CHE水平低的DKD患者更容易发生贫血,其原因可能是CHE能促使红细胞成熟,当CHE水平下降时,红细胞的成熟受到一定影响,进而诱发DKD患者发生贫血,其具体的作用机制尚需进一步研究。Zn作为调节红细胞生成的重要成分[11,12,13],其缺乏与贫血息息相关。Zn能提高铁的吸收和利用,促进Hb合成,同时维持红细胞膜的稳定性[14]。KOBAYASHI等[15]研究发现补Zn可以显著改善CKD患者贫血状况。本研究多元线性回归分析结果显示,较高水平的Zn是减少DKD患者发生贫血的保护因素,提示补Zn可能会降低DKD患者发生贫血的发生率。贫血的发生及其严重程度还与eGFR水平相关,本研究中eGFR是DKD患者发生贫血的一个独立影响因素,与既往研究结果一致[16],既往研究结果显示在调整各种潜在混杂因素后,Hb与eGFR水平独立相关。SHIFERAW等[17]研究发现,5期CKD患者发生贫血的可能性是1期CKD患者的13倍。这可以用促红细胞生成素(erythropoietin,EPO)的减少来解释,EPO作为一种刺激红细胞生成促进造血的糖蛋白激素,主要由肾间质细胞合成分泌,当肾功能受损eGFR下降时,EPO的分泌也会随之减少,最终诱导贫血的发生。反之,贫血亦可以加速eGFR的下降。KIM等[18]研究表明,伴有贫血的DKD患者肾功能恶化速度较非贫血患者快,且透析开始的平均时间也比非贫血者短。
本研究结果显示,DD和HbA1c是DKD患者发生贫血的影响因素,提示DKD时间越长,血糖水平控制越差,发生贫血的概率就越大。HUSSAIN等[19]研究显示,糖尿病持续时间长(>10年)是DKD患者发生贫血的独立预测因素,DD>10年患贫血的可能性是≤10年的10倍。SOLIMAN等[20]研究结果显示,贫血与较高浓度的HbA1c相关。这不难理解长期的炎性反应、氧化应激反应、糖基化作用、多元醇途径、糖代谢异常等机制均可以干扰Hb的合成,抑制红细胞成熟或缩短细胞寿命,导致红细胞功能障碍[21],同时影响肾脏血流动力学稳态,参与肾组织损伤,进一步加重EPO的缺乏,从而直接或间接降低Hb水平,导致贫血的发生。
值得注意的是,既往有研究表明,年龄、性别也是DKD患者发生贫血的影响因素[19],但在本研究中,年龄和性别与贫血并无相关关系,考虑可能由于本研究入选的患者年龄较小且样本量不够大造成。
综上所述,DD、ALB、CHE、Zn、HbA1c、eGFR是DKD患者Hb的独立影响因素。贫血不但可以加速DKD进展,而且与心血管疾病等并发症的发生密切相关,因此临床医师应提高对DKD患者发生贫血的认识,积极纠正上述影响因素,尽早识别和治疗贫血,以期减少不良心血管事件的发生,改善DKD患者预后,提高患者生活质量。
本研究为横断面、单中心研究,未充分展开队列研究,因此无法确定影响因素与贫血之间的因果关系;(2)缺乏大样本数据,且数据均来自临床诊断为糖尿病肾病(DKD)的患者,忽略了实际为DKD但暂未出现微量蛋白尿的患者,因此存在一定的选择偏倚;(3)录入的相关信息不够全面,因此可能遗漏与疾病相关的临床病理资料。
本文无利益冲突。



























