
随着社会的发展,创伤导致的严重多发伤患者逐年增多,这对社会劳动力造成的损失已远大于其他疾病。如何早期快速地评估病情将对患者预后产生重要影响,而一个简洁、有效的可视化评估工具可为早期诊断和治疗提供重要依据。
分析和筛选影响严重多发伤患者预后的相关因素,构建列线图模型,进一步调整优化模型,并验证模型的临床应用价值。
选取2015年12月至2020年12月苏州市第九人民医院综合ICU、急诊ICU收治的严重多发伤患者作为建模组人群(n=321),2021年1—8月收治的严重多发伤患者作为预测模型的验证组人群(n=136),两组均根据患者出院时病情分为救治成功和救治失败。回顾性收集患者入院时的一般资料和入院24 h内的临床资料。采用单因素分析、LASSO回归分析筛选影响严重多发伤患者预后的相关变量,运用多因素Logistic回归分析建模、限制性立方样条(RCS)进行优化,绘制列线图,采用Bootstrap方法和临床决策曲线分析(DCA)验证模型的校准度。绘制模型预测严重多发伤患者预后的受试者工作特征(ROC)曲线,利用ROC曲线下面积(AUC)等指标评价新模型。在验证组人群中进行新模型的外部验证,评估其实际临床应用价值。
(1)建模组321例严重多发伤患者中救治成功244例,救治失败77例。LASSO回归结合多因素Logistic回归分析结果显示,年龄(OR=1.028)、格拉斯哥昏迷评分(GCS)(OR=0.616)、动脉血乳酸(LAC)(OR=1.202)、血小板计数(PLT)(OR=3.888)、损伤严重程度评分(ISS)(OR=1.104)是严重多发伤患者预后的影响因素(P<0.05),Hosmer-Lemeshow拟合优度检验结果显示χ2=2.717、P=0.951,绘制静态及网页版动态列线图(即模型1列线图)。LASSO回归结合RCS拟合优化多因素Logistic回归分析结果显示,年龄、GCS与救治结果呈非线性相关,P值(for nonlinear)分别为0.027、0.001,Hosmer-Lemeshow拟合优度检验结果显示χ2=2.468、P=0.932,绘制静态及网页版动态列线图(即模型2列线图)。Bootstrap方法验证模型1、模型2列线图预测效能,校准图显示标准曲线与预测曲线贴合良好,绝对误差分别为0.010、0.019,说明模型的校准度良好。模型1、模型2列线图预测严重多发伤患者预后的AUC分别为0.963〔95%CI(0.936,0.981)〕、0.974〔95%CI(0.949,0.988)〕,最佳截断值分别为0.414、0.261;模型2列线图预测严重多发伤患者预后的AUC大于模型1列线图(Z=-2.400,P=0.016)。DCA结果显示,在任何阈值概率下(0~100%),模型2列线图的净收益率高于模型1列线图。(2)验证组136例严重多发伤患者中救治成功104例,救治失败32例。在验证组人群中,模型2列线图预测严重多发伤患者预后的AUC为0.949〔95%CI(0.898,0.979)〕,Hosmer-Lemeshow拟合优度检验表明该模型拟合良好(χ2=5.813,P=0.668)。模型2列线图在建模组及验证组人群中的AUC比较,差异无统计学意义(Z=1.124,P=0.263)。
年龄、GCS、LAC、PLT、ISS是严重多发伤患者预后的影响因素,本研究基于上述5个因子构建出的列线图具有较好的预测价值,且优化后的模型2列线图准确性更高(网址:https://yinfxyz.shinyapps.io/dynnomapp2/),应用方便快捷,有助于帮助临床医生早期识别患者病情,改善患者预后。

本刊2022年版权归中国全科医学杂志社所有
未经编辑部许可,不得任意转载和摘编
本刊所发表作品仅为作者观点,并不代表编委会和编辑部意见
如有印装质量问题请向本刊发行部调换
《中国统计年鉴2020》报告,2019年我国部分地区城乡居民主要疾病死亡率及死因构成中损伤和中毒居第5位,城市居民损伤和中毒的死亡率为36.06/10万,而在农村居民中高达51.08/10万[1]。在发达国家,创伤已成为中青年人群第1位致死原因,因车祸、生产安全事故等造成的人体损害事件逐年攀升,其造成的社会危害和劳动力损失远大于任何一类疾病[2]。对于创伤患者,尤其是严重多发伤患者病情变化迅速、病死率高,如何早期判断伤情严重程度将直接影响临床医师的诊疗和患者的预后。近年来越来越多的评分系统被证实可以用来评估多发伤患者的病情严重程度及预后,包括基于生理学因素的改良创伤评分(RTS)、急性生理与慢性健康评分(APACHE),基于解剖因素的简明损伤定级标准(AIS)、损伤严重程度评分(ISS)和两者兼有的创伤严重程度评分(TRISS)、创伤严重程度特征评分(ASCOT)等[3,4,5]。DE MUNTER等[6]在分析了1990—2015年发表的90篇文献后发现,基于双重因素的TRISS、ASCOT较仅有生理或解剖单一因素的评分系统在评估预后方面具有更高的准确性,但其仍需较多的变量,一定程度上增加了数据遗漏或不可靠的可能,并且计算复杂、缺少计算机参与无法完成评分,导致其在紧急情况下作用有限。因此本研究回顾性分析了近5年苏州市第九人民医院收治的多发伤患者的临床资料,旨在寻找一个结合解剖学与生理学因素,在预测患者预后方面具有较高准确性且可以被快速解读、无需计算机参与、直观的评分系统。
(1)根据既往文献的参考指标及临床工作中的经验,尽可能将与疾病相关的因素选入,创建列线图(Nomogram图)时应用了较新颖的限制性立方样条(RCS)分析方法探索数据,最终筛选出5种因素(年龄、损伤严重程度评分、格拉斯哥昏迷评分、血小板计数、动脉血乳酸)参与建模。这5种因素涵盖了解剖学特征和生理学特征,且是临床上容易获得的,使建立的模型在参数选择上具有一定的优势。
(2)既往文献多将连续性变量转化成二分类或有序多分类等级变量后再进行研究,但是数据分类后会丢失统计功效,相当于直接剔除1/3的数据;很少有研究直接描述连续性变量的非线性特征,且极少应用在Nomogram图中,但这种非线性的表现常更符合临床数据的真实变化。经验证,通过RCS拟合非线性优化后的模型2具有更高的区分度、校准度和临床净收益率。
(3)本研究创建了网页动态列线图,可支持他人访问,便于今后的临床应用、科研学习和模型优化。网址:https://yinfxyz.shinyapps.io/dynnomapp2/。
选取2015年12月至2020年12月苏州市第九人民医院综合ICU、急诊ICU收治的严重多发伤患者作为建模组人群。纳入标准:单一致伤因素造成2个或2个以上解剖部位损伤,且至少有1个部位的损伤危及生命,即ISS≥16分[4]。排除标准:年龄<16周岁;相关检查未完成即已出院或死亡;合并其他可能影响研究结果的疾病,如严重心血管疾病、肝肾衰竭;合并凝血功能障碍性疾病,如白血病、血友病;影像学资料缺失;院前时间>24 h。初步筛选出331例患者,其中4例ISS评分<16分,1例合并严重肝硬化、肝衰竭,1例合并严重冠心病、心力衰竭,3例缺失影像学资料,1例院前时间>24 h。建模组最终纳入321例患者,其中交通伤217例,坠落伤64例,打砸压伤27例,刀刺伤3例,爆炸伤2例,其他原因损伤8例;男227例,女94例;平均年龄(50.8±15.2)岁;住ICU天数(10.8±10.3)d;总住院天数(25.7±24.2)d。
收集2021年1—8月本院收治的严重多发伤患者作为预测模型的验证组人群,纳入与排除标准参照建模组人群,共纳入136例。本研究经苏州市第九人民医院伦理委员会审核批准(批件号:KY2021-043-01),纳入对象个人标识符完全删除,数据分析匿名化。
回顾性收集患者入院时的一般资料,包括患者的住院号、性别、年龄、基础疾病(包括糖尿病、高血压)、院前时间、损伤类型,入院24 h内的临床资料,包括格拉斯哥昏迷评分(GCS)、休克情况、平均动脉压(MAP)、体温(T)、呼吸(R)、脉搏(P)、动脉血酸碱度(pH值)、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、动脉血乳酸(LAC)、白细胞计数(WBC)、红细胞计数(RBC)、血红蛋白(Hb)、血细胞比容(HCT)、血小板计数(PLT)、总胆红素(TBiL)、白蛋白(ALB)、丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)、乳酸脱氢酶(LDH)、血尿素氮(BUN)、血肌酐(Scr)、血清钠离子(Na+)、血清钾离子(K+)、肌酸激酶(CK)、肌酸激酶同工酶(CK-MB)、肌钙蛋白I(cTnI)、肌红蛋白(MYO)、凝血酶时间(TT)、凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、纤维蛋白原(Fib)、D-二聚体(D-D)、ISS。
根据患者出院时病情分为救治成功和救治失败。救治成功指临床治愈(症状和体征完全消失)、临床好转(症状和体征明显改善)、合并颅脑创伤时格拉斯哥预后评分(GOS)≥4分;救治失败指死亡、未愈(临床症状、体征较入院时好转不明显或加重;病情极其危重,家属放弃抢救,签字出院)、合并颅脑创伤时GOS≤3分。验证组患者信息采集及分组情况参照建模组。
采用IBM SPSS(Version 25.0)、MedCalc(Version 19.0.7)、R语言(Version 3.6.1)软件进行统计学分析。以P<0.05为差异有统计学意义。符合正态分布的计量资料以( ±s)表示,两组间比较采用独立样本t检验;非正态分布的计量资料以M(P25,P75)表示,两组间比较采用非参数Mann-Whitney U检验。计数资料以相对数表示,两组间比较采用χ2检验。采用单因素分析、LASSO(Least Absolute Shrinkage and Selection Operator)回归分析筛选影响患者预后的相关变量,运用多因素Logistic回归分析建模,限制性立方样条(restricted cubic spline,RCS)优化,并通过Hosmer-Lemeshow拟合优度检验判断模型的拟合优度。绘制列线图(Nomogram图),采用Bootstrap方法和临床决策曲线分析(decision curve analysis,DCA)验证模型的校准度。绘制模型的受试者工作特征(ROC)曲线,利用ROC曲线下面积(AUC)、Brier Score、赤池信息准则(AIC)指标评价新模型。AUC之间的比较采用Delong检验。在验证组人群中进行新模型的外部验证,评估其实际临床应用价值。
±s)表示,两组间比较采用独立样本t检验;非正态分布的计量资料以M(P25,P75)表示,两组间比较采用非参数Mann-Whitney U检验。计数资料以相对数表示,两组间比较采用χ2检验。采用单因素分析、LASSO(Least Absolute Shrinkage and Selection Operator)回归分析筛选影响患者预后的相关变量,运用多因素Logistic回归分析建模,限制性立方样条(restricted cubic spline,RCS)优化,并通过Hosmer-Lemeshow拟合优度检验判断模型的拟合优度。绘制列线图(Nomogram图),采用Bootstrap方法和临床决策曲线分析(decision curve analysis,DCA)验证模型的校准度。绘制模型的受试者工作特征(ROC)曲线,利用ROC曲线下面积(AUC)、Brier Score、赤池信息准则(AIC)指标评价新模型。AUC之间的比较采用Delong检验。在验证组人群中进行新模型的外部验证,评估其实际临床应用价值。
建模组321例严重多发伤患者中救治成功244例,救治失败77例。单因素分析结果显示:救治成功与救治失败患者院前时间、损伤类型、GCS、休克情况、R、P、pH值、LAC、RBC、Hb、HCT、PLT、ALB、K+、CK、CK-MB、cTnI、MYO、TT、PT、APTT、Fib、D-D、ISS比较,差异有统计学意义(P<0.05);救治成功与救治失败患者性别、年龄、基础疾病、MAP、T、PaO2、PaCO2、WBC、TBiL、ALT、AST、LDH、BUN、Scr、Na+比较,差异无统计学意义(P>0.05),见表1。
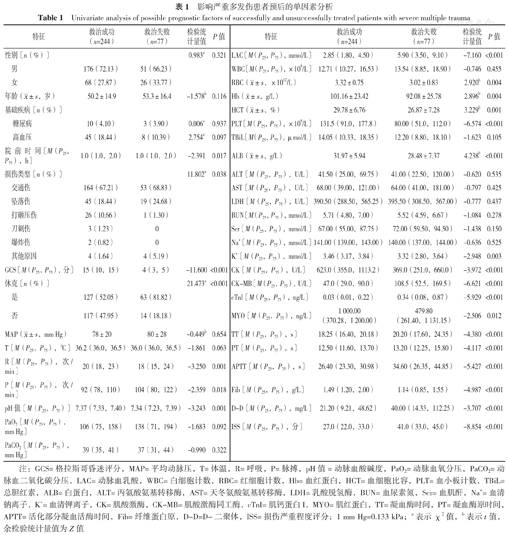
影响严重多发伤患者预后的单因素分析
Univariate analysis of possible prognostic factors of successfully and unsuccessfully treated patients with severe multiple trauma
影响严重多发伤患者预后的单因素分析
Univariate analysis of possible prognostic factors of successfully and unsuccessfully treated patients with severe multiple trauma
| 特征 | 救治成功(n=244) | 救治失败(n=77) | 检验统计量值 | P值 | 特征 | 救治成功(n=244) | 救治失败(n=77) | 检验统计量值 | P值 | |
|---|---|---|---|---|---|---|---|---|---|---|
| 性别〔n(%)〕 | 0.983a | 0.321 | LAC〔M(P25,P75),mmol/L〕 | 2.85(1.80,4.50) | 5.90(3.50,9.10) | -7.160 | <0.001 | |||
| 男 | 176(72.13) | 51(66.23) | WBC〔M(P25,P75),×109/L〕 | 12.71(10.27,16.53) | 13.54(8.85,18.90) | -0.746 | 0.455 | |||
| 女 | 68(27.87) | 26(33.77) | RBC( ±s,×1012/L) ±s,×1012/L) | 3.32±0.75 | 3.02±0.83 | 2.920b | 0.004 | |||
年龄( ±s,岁) ±s,岁) | 50.2±14.9 | 53.3±16.4 | -1.578b | 0.116 | Hb( ±s,g/L) ±s,g/L) | 101.16±23.42 | 92.08±25.78 | 2.896b | 0.004 | |
| 基础疾病〔n(%)〕 | HCT( ±s,%) ±s,%) | 29.78±6.76 | 26.87±7.28 | 3.229b | 0.001 | |||||
| 糖尿病 | 10(4.10) | 3(3.90) | 0.006a | 0.937 | PLT〔M(P25,P75),×109/L〕 | 131.5(91.0,177.8) | 80.00(51.0,112.0) | -6.574 | <0.001 | |
| 高血压 | 45(18.44) | 8(10.39) | 2.754a | 0.097 | TBiL〔M(P25,P75),μmol/L〕 | 14.05(10.33,18.35) | 12.20(8.80,18.10) | -1.623 | 0.105 | |
| 院前时间〔M(P25,P75),h〕 | 1.0(1.0,2.0) | 1.0(1.0,2.0) | -2.391 | 0.017 | ALB( ±s,g/L) ±s,g/L) | 31.97±5.94 | 28.48±7.37 | 4.238b | <0.001 | |
| 损伤类型〔n(%)〕 | 11.802a | 0.038 | ALT〔M(P25,P75),U/L〕 | 41.50(25.00,69.75) | 41.00(22.50,120.00) | -0.620 | 0.535 | |||
| 交通伤 | 164(67.21) | 53(68.83) | AST〔M(P25,P75),U/L〕 | 68.00(39.00,121.00) | 64.00(41.00,181.00) | -0.797 | 0.425 | |||
| 坠落伤 | 45(18.44) | 19(24.68) | LDH〔M(P25,P75),U/L〕 | 390.50(288.50,565.25) | 395.50(308.50,567.00) | -0.777 | 0.437 | |||
| 打砸压伤 | 26(10.66) | 1(1.30) | BUN〔M(P25,P75),mmol/L〕 | 5.71(4.80,7.00) | 5.52(4.59,6.67) | -1.084 | 0.278 | |||
| 刀刺伤 | 3(1.23) | 0 | Scr〔M(P25,P75),mmol/L〕 | 67.00(55.00,87.75) | 72.00(59.50,94.50) | -1.438 | 0.150 | |||
| 爆炸伤 | 2(0.82) | 0 | Na+〔M(P25,P75),mmol/L〕 | 141.00(139.00,143.00) | 140.00(137.00,144.00) | -0.636 | 0.525 | |||
| 其他原因 | 4(1.64) | 4(5.19) | K+〔M(P25,P75),mmol/L〕 | 3.46(3.17,3.84) | 3.32(2.80,3.64) | -2.948 | 0.003 | |||
| GCS〔M(P25,P75),分〕 | 15(10,15) | 4(3,5) | -11.600 | <0.001 | CK〔M(P25,P75),U/L〕 | 623.0(355.0,1113.2) | 369.0(251.0,660.0) | -3.972 | <0.001 | |
| 休克〔n(%)〕 | 21.473a | <0.001 | CK-MB〔M(P25,P75),U/L〕 | 47.0(29.0,90.0) | 108.5(52.5,169.5) | -6.621 | <0.001 | |||
| 是 | 127(52.05) | 63(81.82) | cTnI〔M(P25,P75),ng/L〕 | 0.03(0.01,0.22) | 0.34(0.08,0.87) | -5.929 | <0.001 | |||
| 否 | 117(47.95) | 14(18.18) | MYO〔M(P25,P75),ng/L〕 | 1 000.00(370.28,1 200.00) | 479.80(261.40,1 131.15) | -2.506 | 0.012 | |||
MAP( ±s,mm Hg) ±s,mm Hg) | 78±20 | 80±28 | -0.449b | 0.654 | TT〔M(P25,P75),s〕 | 18.25(16.40,20.18) | 20.20(17.60,24.35) | -4.380 | <0.001 | |
| T〔M(P25,P75),℃〕 | 36.2(36.0,36.5) | 36.0(36.0,36.5) | -1.861 | 0.063 | PT〔M(P25,P75),s〕 | 12.50(11.60,13.70) | 13.20(12.25,15.80) | -4.117 | <0.001 | |
| R〔M(P25,P75),次/min〕 | 20(18,23) | 18(15,24) | -3.250 | 0.001 | APTT〔M(P25,P75),s〕 | 26.40(23.30,30.98) | 34.60(26.35,44.85) | -5.427 | <0.001 | |
| P〔M(P25,P75),次/min〕 | 92(78,110) | 104(80,122) | -2.359 | 0.018 | Fib〔M(P25,P75),g/L〕 | 1.49(1.20,2.00) | 1.14(0.85,1.55) | -4.987 | <0.001 | |
| pH值〔M(P25,P75)〕 | 7.37(7.33,7.40) | 7.34(7.23,7.39) | -3.243 | 0.001 | D-D〔M(P25,P75),mg/L〕 | 21.20(9.21,48.62) | 40.00(14.33,112.25) | -3.707 | <0.001 | |
| PaO2〔M(P25,P75),mm Hg〕 | 106(75,158) | 138(71,194) | -1.683 | 0.092 | ISS〔M(P25,P75),分〕 | 27.0(22.0,33.0) | 41.0(33.0,45.0) | -8.854 | <0.001 | |
| PaCO2〔M(P25,P75),mm Hg〕 | 39(35,41) | 37(31,44) | -0.990 | 0.322 | ||||||
注:GCS=格拉斯哥昏迷评分,MAP=平均动脉压,T=体温,R=呼吸,P=脉搏,pH值=动脉血酸碱度,PaO2=动脉血氧分压,PaCO2=动脉血二氧化碳分压,LAC=动脉血乳酸,WBC=白细胞计数,RBC=红细胞计数,Hb=血红蛋白,HCT=血细胞比容,PLT=血小板计数,TBiL=总胆红素,ALB=白蛋白,ALT=丙氨酸氨基转移酶,AST=天冬氨酸氨基转移酶,LDH=乳酸脱氢酶,BUN=血尿素氮,Scr=血肌酐,Na+=血清钠离子,K+=血清钾离子,CK=肌酸激酶,CK-MB=肌酸激酶同工酶,cTnI=肌钙蛋白I,MYO=肌红蛋白,TT=凝血酶时间,PT=凝血酶原时间,APTT=活化部分凝血活酶时间,Fib=纤维蛋白原,D-D=D-二聚体,ISS=损伤严重程度评分;1 mm Hg=0.133 kPa;a表示χ2值,b表示t值,余检验统计量值为Z值
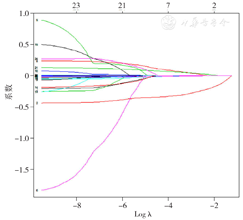
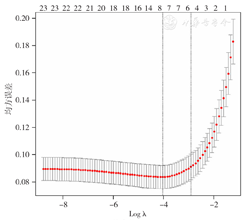
运用R语言glmnet程序包,以严重多发伤患者预后情况(赋值:救治成功=0,救治失败=1)为因变量,以单因素分析中P<0.05的24个变量为自变量(赋值:休克:否=0,是=1;损伤类型:交通伤=1,坠落伤=2,打砸压伤=3,刀刺伤=4,爆炸伤=5,其他原因=6;其余变量均为实测值)进行LASSO回归分析,随着惩罚系数λ的变化,模型初始纳入的影响因素的系数被压缩,最后部分影响因素系数被压缩为0,从而避免了模型过度拟合,达到最佳影响因素选择的效果(图1)。为寻找最佳惩罚系数λ,使模型性能优良且影响因素最少,经过交叉验证,绘制均方误差随参数Logλ的变化图(图2),最优解为距离最小均方误差一个标准差(右侧纵向虚线)时对应的λ,经计算λ=0.059。根据此λ值筛选出4个预测变量为GCS、LAC、PLT、ISS,回归系数分别为:-0.262、0.036、-0.003、0.042。


运用R语言rms程序包,首先将PLT转化为二分类变量,以严重多发伤患者是否救治成功(赋值:成功=0,失败=1)为因变量,以年龄(赋值:实测值)、GCS(赋值:实测值)、LAC(赋值:实测值)、PLT(赋值:≥100×109/L=0,<100×109/L=1)、ISS(赋值:实测值)为自变量进行多因素Logistic回归分析,结果显示,年龄、GCS、LAC、PLT、ISS是严重多发伤患者预后的影响因素(P<0.05,表2),经Hosmer-Lemeshow拟合优度检验显示拟合良好(χ2=2.717,df=8,P=0.951),作为模型1;Nagelkerke R2=0.741,上述5个因素解释了74.1%的数据变化,C-index为0.963。
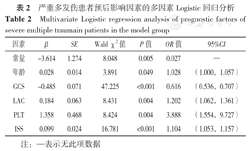
严重多发伤患者预后影响因素的多因素Logistic回归分析
Multivariate Logistic regression analysis of prognostic factors of severe multiple traumain patients in the model group
严重多发伤患者预后影响因素的多因素Logistic回归分析
Multivariate Logistic regression analysis of prognostic factors of severe multiple traumain patients in the model group
| 因素 | β | SE | Wald χ2值 | P值 | OR值 | 95%CI |
|---|---|---|---|---|---|---|
| 常量 | -3.614 | 1.274 | 8.048 | 0.005 | 0.027 | — |
| 年龄 | 0.028 | 0.014 | 3.891 | 0.049 | 1.028 | (1.000,1.057) |
| GCS | -0.485 | 0.071 | 47.225 | <0.001 | 0.616 | (0.536,0.707) |
| LAC | 0.184 | 0.063 | 8.431 | 0.004 | 1.202 | (1.062,1.361) |
| PLT | 1.358 | 0.468 | 8.424 | 0.004 | 3.888 | (1.554,9.727) |
| ISS | 0.099 | 0.024 | 16.781 | <0.001 | 1.104 | (1.053,1.157) |
注:—表示无此项数据
运用RCS分析上述因素,其中年龄与GCS的P值(for all)分别为0.009、<0.001,P值(for nonlinear)分别为0.027、0.001,表示年龄与GCS与预后呈非线性相关;应用RCS拟合优化多因素Logistic回归构建的模型,作为模型2,Hosmer-Lemeshow拟合优度检验显示模型2拟合良好(χ2=2.468,df=8,P=0.932);Nagelkerke R2=0.790,解释了79.0%的数据变化;C-index为0.974。
将多因素Logistic回归分析结果筛选出的变量纳入列线图预测模型,以严重多发伤患者是否救治成功为结局变量,绘制模型1与模型2(图3,图4)。采用Bootstrap方法(重复抽样)在建模样本中进行内部验证,样本量为321,再次抽样次数400次,结果显示模型1和模型2校准图中标准曲线与预测曲线贴合良好(图5,图6),绝对误差分别为0.010、0.019,说明模型的校准度良好。通过R语言DynNom程序包建立网页版动态列线图,模型1列线图网址:https://yinfxyz.shinyapps.io/dynnomapp/,模型2列线图网址:https://yinfxyz.shinyapps.io/dynnomapp2/。


注:ISS=损伤严重程度评分,LAC=动脉血乳酸,GCS=格拉斯哥昏迷评分,PLT=血小板计数


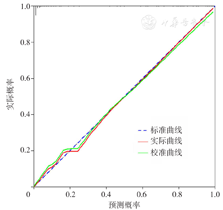

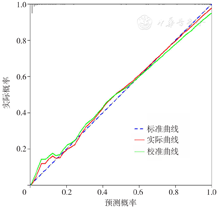

绘制模型1、模型2列线图预测严重多发伤患者预后的ROC曲线(图7),结果显示,模型1、模型2列线图预测严重多发伤患者预后的AUC、最佳截断值、灵敏度、特异度、Brier Score、AIC见表3。Delong检验结果显示,模型2列线图预测严重多发伤患者预后的AUC大于模型1列线图,差异有统计学意义(Z=-2.400,P=0.016)。
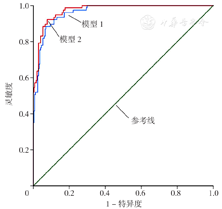

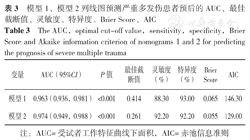
模型1、模型2列线图预测严重多发伤患者预后的AUC、最佳截断值、灵敏度、特异度、Brier Score、AIC
The AUC,optimal cut-off value,sensitivity,specificity,Brier Score and Akaike information criterion of nomograms 1 and 2 for predicting the prognosis of severe multiple trauma
模型1、模型2列线图预测严重多发伤患者预后的AUC、最佳截断值、灵敏度、特异度、Brier Score、AIC
The AUC,optimal cut-off value,sensitivity,specificity,Brier Score and Akaike information criterion of nomograms 1 and 2 for predicting the prognosis of severe multiple trauma
| 变量 | AUC(95%CI) | P值 | 最佳截断值 | 灵敏度(%) | 特异度(%) | Brier Score | AIC |
|---|---|---|---|---|---|---|---|
| 模型1 | 0.963(0.936,0.981) | <0.001 | 0.414 | 88.30 | 93.00 | 0.065 | 146.30 |
| 模型2 | 0.974(0.949,0.988) | <0.001 | 0.261 | 92.20 | 92.20 | 0.055 | 129.00 |
注:AUC=受试者工作特征曲线下面积,AIC=赤池信息准则
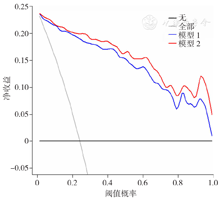
模型1、模型2列线图预测严重多发伤患者预后的DCA显示,在任何阈值概率下(0~100%),使用列线图(模型1、模型2)预测严重多发伤患者预后的净收益率均较高,且模型2的净收益率高于模型1(图8)。

验证组136例严重多发伤患者中救治成功104例,救治失败32例。救治成功和救治失败患者GCS、LAC、PLT、ISS比较,差异有统计学意义(P<0.05);救治成功和救治失败患者年龄比较,差异无统计学意义(P>0.05),见表4。
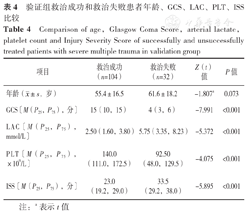
验证组救治成功和救治失败患者年龄、GCS、LAC、PLT、ISS比较
Comparison of age,Glasgow Coma Score,arterial lactate,platelet count and Injury Severity Score of successfully and unsuccessfully treated patients with severe multiple trauma in validation group
验证组救治成功和救治失败患者年龄、GCS、LAC、PLT、ISS比较
Comparison of age,Glasgow Coma Score,arterial lactate,platelet count and Injury Severity Score of successfully and unsuccessfully treated patients with severe multiple trauma in validation group
| 项目 | 救治成功(n=104) | 救治失败(n=32) | Z(t)值 | P值 |
|---|---|---|---|---|
年龄( ±s,岁) ±s,岁) | 55.4±16.5 | 61.6±18.2 | -1.807a | 0.073 |
| GCS〔M(P25,P75),分〕 | 15(10,15) | 4(3,6) | -7.991 | <0.001 |
| LAC〔M(P25,P75),mmol/L〕 | 2.50(1.60,3.80) | 5.75(3.35,8.23) | -5.372 | <0.001 |
| PLT〔M(P25,P75),×109/L〕 | 140.0(111.0,172.5) | 92.50(48.0,129.5) | -4.075 | <0.001 |
| ISS〔M(P25,P75),分〕 | 23.0(19.2,29.0) | 33.5(29.2,38.0) | -5.895 | <0.001 |
注:a表示t值
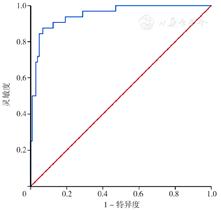
在验证组人群中,模型2列线图预测严重多发伤患者预后的AUC为0.949〔95%CI(0.898,0.979),P<0.001〕,见图9,Hosmer-Lemeshow拟合优度检验表明该模型拟合良好(χ2=5.813,df=8,P=0.668)。模型2列线图在建模组及验证组人群中的AUC比较,差异无统计学意义(Z=1.124,P=0.263)。

一般认为,当评估多发伤的严重程度时,可依据解剖学标准和生理学标准来确定,其中以解剖学最可靠,因为创伤发生后身体形态方面相对稳定,通过肉眼观察、影像学检查获取更为直观,但多发伤患者病情复杂,最大的缺陷是容易出现信息缺失和遗漏,因此临床医生常需要结合其他生理学指标完成评估。生理学指标能反映身体功能(包括年龄、性别、合并症)和器官系统对损伤产生的一系列变化(包括生命体征、生化指标、血常规、凝血功能等)[7],这类临床参数并不稳定,在治疗过程中和不同的疾病时期可能发生变化,患者从受伤至送达医院的时间不同,且在采集血液、体液标本时是否接受治疗、接受何种治疗也无法统一。因此本研究同时收集生理学数据与解剖学数据,其中解剖学数据的采集参照AIS-ISS(2005)评分标准[8]。
本研究单因素分析结果显示,共24个变量可能影响严重多发伤患者的预后,从统计学角度分析,Logistic回归分析模型中每个变量至少应该有10个阳性病例[9],本研究数据中阳性病例数(即建模组救治失败患者)为77例,未达到Logistic回归分析所需的条件,故先选用LASSO回归对变量行初步筛选[10],结果显示最佳λ为0.059,在此惩罚系数下,GCS、LAC、PLT、ISS这4个变量的系数未归零,分别为-0.262、0.036、-0.003、0.042。GCS是目前全球公认的用于意识状态评估的有效评分方法[11],GALKOVA等[12]表示该量表具有较高的灵敏度和特异度,可用于预测多发伤患者的死亡率。多发伤患者因快速失血导致组织灌注不足易发生酸中毒,生物标志物如pH值、乳酸和碱剩余常被用于判定组织灌注不足,进而确定患者是否需要干预以帮助改善预后;多项研究表明,对于多发伤患者,入院时血清乳酸水平升高与较高的死亡率和输血需求相关[13]。多发伤患者血小板减少的原因在于大量丢失与高消耗,而血小板急剧减少可导致弥散性血管内凝血(DIC)、创伤性凝血病的发生[14]。LIU等[15]在一项多发伤合并颅脑损伤的研究中证实,PLT为患者预后不良的独立危险因素,其OR值为0.982,PLT每减少1个单位,患者预后不良的概率增加1.8%。回归模型中变量的临床意义表现在每增加或减少1个单位时发生阳性结果风险的变化程度,在本研究LASSO回归结果中PLT系数仅为-0.003,远小于其他3个变量,以连续性变量的形式构建模型的临床意义不显著,故根据临床经验将PLT以100×109/L为截点转化为二分类变量再进入下一步分析。虽然本研究单因素分析中年龄无统计学意义,但根据既往研究结果显示,多发伤患者的年龄与医院死亡率指数呈正相关,年龄是不良结果的独立预测因子[16,17]。因此笔者在构建新的严重多发伤患者预后预测模型时,将年龄一并纳入分析中。根据多因素Logistic回归分析建立的模型1列线图具有较好的区分度及校准度,采用Bootstrap方法进行的内部验证结果显示该模型绝对误差为0.010(<0.05)。
经多因素Logistic回归分析拟合的模型1中,年龄与其他4项独立因素校准后,其统计学意义仍处于临界状态,强制纳入后对模型的改善度较小。因此,笔者再次深入分析数据时发现,在年龄、GCS与预后的平滑曲线中大致可知两者并非呈简单的线性相关,仅使用线性模型不能准确地反映年龄对预后情况的影响,这也可能是导致在单因素分析中年龄无统计学意义的重要原因。连续性变量的转换及评价其与结果的关联是多变量建模的必要步骤,特别是列线图,因此本研究通过使用RCS,设置3个节点,寻求评估连续预测的最佳效果。FATOVICH等[18]在研究中表示,当严重创伤患者年龄>47岁时,其死亡风险呈指数级增长。本研究中,从模型2列线图中可知该阈值年龄约为50岁,年龄越大救治失败的概率也越大;老年患者组织器官功能衰退,免疫力与抵抗力低下,常合并其他慢性病,机体一旦受到创伤,组织器官功能恢复时间长,容易受到致病菌的侵袭,出现并发症的概率也越大,对预后产生不利影响[19]。同样,本研究RCS分析发现GCS与预后亦呈非线性相关,且具有统计学意义,P值(for nonlinear)<0.05,GCS的阈值约为8分,当GCS<8分时,救治失败的概率随分值的减少呈指数级增长。因此笔者在创建列线图时考虑到非线性持续性变量的存在,运用RCS拟合多因素Logistic回归构建非线性优化后的模型2列线图,并绘制模型2列线图预测严重多发伤患者预后的ROC曲线,其AUC为0.974,提示该模型区分度表现良好;经Hosmer-Lemeshow拟合优度检验显示该模型拟合良好,再采用Bootstrap方法进行模型的内部验证,均提示该模型的校准度良好。根据回归方程计算患者预后概率比较繁琐,同时还需借助专业计算设备,不易于临床推广,且含有非线性因素的模型不适宜用方程推导,因此本研究运用列线图的可视化方式,以便简单、快捷地获得一个较为精确的概率值[20],同时本研究还提供了列线图的网页动态版本,具有一定的推广意义和临床应用价值。
本研究结果显示,模型2列线图预测严重多发伤患者预后的AUC大于模型1列线图,说明模型2列线图的区分度更优。由于Hosmer-Lemeshow拟合优度检验得到的P值并不能用来量化模型校准度[21],本研究再引入Brier Score[22]、AIC[23]进一步评估模型1、2列线图的校准能力,结果显示模型2列线图的Brier Score、AIC小于模型1,且在最佳截断值下具有较高的灵敏度和特异度。DCA结果显示在各个阈概率下,两模型均具有较好的临床净收益率,且模型2列线图的临床净收益率高于模型1列线图。以上结果均说明应用RCS拟合非线性优化后的模型2列线图较模型1列线图有一定的改善效果。将模型2列线图在验证组人群中进行同中心时段验证[24],结果显示,模型2列线图预测严重多发伤患者预后的AUC为0.949,Hosmer-Lemeshow拟合优度检验表明该模型拟合良好;且模型2列线图在建模组及验证组人群中的AUC比较差异无统计学意义,提示模型2列线图在预测外部人群救治成功与否中的表现良好,预测能力无下降。
综上所述,年龄及入院24 h内GCS、LAC、PLT、ISS是影响严重多发伤患者预后的重要因素,上述因素涵盖了患者的解剖和生理特征,且年龄、GCS与患者预后呈非线性相关。经RCS拟合非线性优化后的模型2列线图较模型1列线图有更高的区分度和校准度,且在验证组人群的预后评估中准确性未下降,因此模型2列线图有助于分析患者病情、指导临床治疗(网址:https://yinfxyz.shinyapps.io/dynnomapp2/),值得推广。由于本研究人群来自单中心,样本量较少,且多数为钝性损伤,结果可能存在一定的局限性,因此在后续的研究工作中还需要开展与其他中心的合作研究,完善模型的多中心验证与优化。
本文无利益冲突。



























