
尽早识别可能从姑息照护中获益的患者,有助于医疗服务提供者为患者提供针对性的、以患者为中心的治疗和护理服务,减少患者负性情绪、"无意义"的过度治疗,提高患者及其家属的生活质量。国外学者研发了多种姑息照护患者早期识别工具,这些工具多由死亡风险相关预测指标和病情恶化早期预警指标构成,部分工具已经历数次迭代更新并在国际上得到了验证和推广,已被证明可以识别出能从姑息治疗中获益的患者,但其易用性、识别准确度仍有待提高;国内尚缺乏相关的研究,且识别工具的应用和研发尚处于初步探索阶段。本文以适用疾病和人群为依据,对国内外姑息照护患者早期识别工具进行分类后,对各工具的主要内容、特点及应用情况等进行综述,并将常用工具从基本情况和应用状况两方面进行比较分析,以期为本土化识别工具的构建提供借鉴,为准确评估、针对性照护可从姑息照护中获益的患者提供依据。

本刊2022年版权归中国全科医学杂志社所有
未经编辑部许可,不得任意转载和摘编
本刊所发表作品仅为作者观点,并不代表编委会和编辑部意见
如有印装质量问题请向本刊发行部调换
随着人口老龄化和疾病谱的改变,慢性病已成为威胁人类健康及造成人类死亡的主要疾病。全球每年因慢性病死亡的人数超过3 600万,占全部死亡人数的比例>60%[1]。根据《2019年中国卫生和计划生育统计年鉴》数据,2018年我国有>80%的患者因肿瘤、心血管疾病、脑血管疾病等慢性病死亡[2]。慢性病晚期患者的疾病进程具有不确定性、疾病轨迹难以预测,患者常承受巨大的痛苦,并易出现严重的心理障碍[3]。为了使慢性病晚期患者得到与其价值观、生活目标和偏好相符合的医疗、护理服务,帮助患者及其家属正确认识与面对临终、死亡,姑息照护应运而生。姑息照护是指在患者被确诊患有不可治愈性疾病(包括癌症在内的慢性病或其他严重疾病)后,早期为患者提供基于"治愈疾病与缓和病痛并重"理念的治疗与护理服务,并通过早期识别、准确评估、及时干预躯体/心理/精神等方面的症状,减轻患者痛苦的方法[4];其实施体现了医务人员对患者生命健康权与自主选择权的尊重,有利于提高患者及其家庭成员的生活质量。目前众多研究结果表明,姑息照护可使慢性病晚期患者获益[5,6,7],且越早实施效果越优[8]。一项Meta分析结果显示,及早实施专业的姑息照护有助于提高晚期疾病患者的生活质量,缩短其住院时间,甚至延长其生存期[9]。识别获益人群是积极主动提供高质量、以人为本的姑息照护服务的关键一步。然而,由于慢性病具有病程长、进程相对缓慢、发展轨迹不确定、预后难测等特点[10],临床医护人员常难以及时识别出需要接受姑息照护的患者。本文对姑息照护患者早期识别工具进行综述,旨在为相关工具的规范应用提供借鉴,为国内构建或改良姑息照护患者早期识别工具提供参考。
以适用疾病和人群为依据,可将现有姑息照护患者识别工具分为综合性的姑息照护患者识别工具、基于部分疾病的姑息照护患者识别工具、基于特定疾病的姑息照护患者识别工具和基于特定人群的姑息照护患者识别工具4类。
目前,多病共存在慢性病晚期患者群体中已成为普遍现象。通常情况下,医院的专科医生会使用死亡风险评估模型评估慢性病晚期患者的病情及预后。但现存的死亡风险评估模型多针对某一疾病构建,指标设计多突出专科、专病特色,在多病共存患者中的应用价值有限。因此,多国学者研发出具有普适性的姑息照护患者识别工具。综合性的姑息照护患者识别工具主要包括:惊讶问题(Surprise Question,SQ)、双重SQ(double Surprise Question,SQ2)、金标准框架-主动识别指南(Gold Standard Framework-Proactive Identification Guidance,GSF-PIG)、支持性和姑息性治疗指标工具(Supportive and Palliative Care Indicators Tool,SPICT)、姑息治疗需求工具(NECesidades PALiativas,NECPAL)、AnticiPal、RAINONE工具7种。
SQ由LYNN等[11]于2000年研制,是第一个用于姑息照护患者识别的工具。SQ旨在识别所有可能从姑息照护中获益的预后不良患者,已在不同的医疗环境(如初级卫生保健机构、疗养院和医院等)中得到广泛应用和验证[12,13]。该工具仅由1个条目(问题)组成,即"你是否会对患者可能在接下来的一年、几个月、几周甚至几天内死亡感到震惊和惊讶"。当医疗服务提供者做出否定回答时,则考虑筛查阳性(SQ+),即患者具有姑息照护需求。该问题的答案是医疗服务提供者基于患者疾病严重程度和心理社会状况所做出的直觉性判断,判断结果受个人专业知识和技能水平、经验影响较大。在以往的研究中,SQ既可以单独使用,也可以作为某些筛查工具的一部分[14,15]。一项研究结果表明,单独使用SQ进行筛查时,近1/3的住院患者被判定需要接受姑息照护[16],这在一定程度上造成了姑息照护资源的浪费,降低了医疗卫生服务的供给效率。另外,SQ单独使用时,在不同人群、医疗环境中的灵敏度、特异度、准确性均存在较大差异。以患者在1年内是否死亡为观察指标:一项针对癌症患者的前瞻性队列研究中,SQ的灵敏度为69.3%、特异度为83.6%、阳性预测值为83.8%、阴性预测值为69.0%[13];一项针对≥60岁心力衰竭患者的前瞻性观察性研究结果显示,SQ的灵敏度为79.0%、特异度为61.0%、阳性预测值为11.6%、阴性预测值为97.8%[17];一项在初级卫生保健机构开展的回顾性观察性研究发现,SQ的灵敏度为20.5%、特异度为94.4%、阳性预测值为20.2%、阴性预测值为94.5%[18]。
为了提高医疗服务提供者对姑息照护获益人群识别的准确性,WEIJERS等[19]于2018年在SQ的基础上通过增加一个问题(SQ1)研制出SQ2。当医疗服务提供者对SQ做出否定回答时,进一步让其自问:"如果该患者在12个月后仍然存活,是否会感到震惊和惊讶"[19]。SQ2筛选阳性的标准为:医疗服务提供者对SQ做出否定回答,且对SQ1做出肯定回答。在一项随机对照试验中,多数全科医生认为简单而又可让使用者快速做出响应的SQ1是一个有用的附加问题,将SQ与SQ1这2个"惊讶问题"相结合能有效提高医疗服务提供者识别姑息照护获益人群的效率[19]。但此工具还未得到充分验证,其识别准确性有待进一步考证,并且SQ2的答案也是医疗服务提供者在将患者病情与其心理社会状况相结合进行综合考虑的基础上做出的直觉性判断,判断结果受医疗服务提供者个人专业知识和技能水平、临床经验的影响较大。
GSF-PIG最初由英国黄金标准框架团队(gold standard framework,GSF)于2004年研发[20],并获得了英国皇家全科医师学院认证,目前已更新至第6版[21]。GSF-PIG编制的最初目的是为了帮助全科医生识别潜在的姑息照护获益患者,并将其纳入姑息照护服务范围[21]。第6版发布时,GSF-PIG名称已由原来的"预后指示指南"[22]更改为"主动识别指南",此举旨在促进医疗服务提供者更早地识别有额外支持性照护需求且身体功能状况呈迅速衰退(如癌症患者[11,23])/间歇性衰退(如器官衰竭患者[11,23])/逐渐性衰退(如衰弱、痴呆患者[23])的疾病终末期患者。该工具自研发以来,已在国际上被广泛使用,第4版GSF-PIG已被SCACCABAROZZI等[14]翻译和修订成意大利语版本。
第6版GSF-PIG由76个条目组成,评估流程分"三步走"。第1步,对SQ做出回答;第2步,通过11个指标(涉及营养衰退、功能衰退、症状负担、多病共存情况、紧急/非计划入院次数、不良事件发生情况、选择/要求姑息照护、无积极治疗的必要/无根治方法、其他9个方面)判断患者有无出现衰退和需求增加;第3步,评估特定疾病的临床指标。特定疾病分为3类:一类是使机体功能快速衰退的疾病,即癌症(2个指标);一类是使机体功能波动性衰退的疾病(器官衰竭,45个指标),包括心脏病、慢性阻塞性肺疾病、肾脏疾病、肝脏疾病、一般神经系统疾病、帕金森病、运动神经元疾病、多发性硬化症;一类是使机体功能渐进性衰退的疾病(17个指标),包括衰弱、痴呆和卒中。在第1步中:若医疗服务提供者对SQ做出否定回答,则认为筛查阳性(GSF-PIG+);若其对SQ做出肯定回答,则需根据患者病情进行再次评估;若其对SQ的回答为"不清楚",则进入第2步。在第2步中:若≥1个指标呈阳性,则考虑筛查阳性(GSF-PIG+);若11个指标均呈阴性,则需根据患者病情进行再次评估;若评估结果为"不清楚",则进入第3步。在第3步中:根据患者所患疾病种类,以既定标准为参照,若评估结果达到预设的标准,则认为筛查阳性(GSF-PIG+);反之,则需根据患者病情进行再次评估。GSF-PIG自研发以来,经过近20年的不断修改和打磨,已成为一个较为系统、全面、成熟的识别工具。GSF-PIG中的每条指标内容清晰明了、数据容易获取,适合不同层级医疗机构医务人员使用。研究表明,在不同环境(初级卫生保健机构、疗养院、医院、家庭、监狱、收容所等)和不同疾病的患者中,使用GSF-PIG有助于提高姑息照护获益人群的早期识别率[24],发现更多生命仅剩最后1年的患者[25]。目前,GSF-PIG虽得到了广泛应用,但尚无研究者对其识别准确率进行系统评价与分析,并且该工具测量项目相对较多,指标涵盖的范围广且较为具体,这也导致量表评定耗时较多,进而加重了使用者的工作负担。
SPICT由HIGHET等[26]于2010年通过文献回顾、同行评议和开展前瞻性病例发现研究3个步骤研发而成。研制SPICT工具的目的是帮助医疗服务提供者在任何医疗环境中早期识别进展性疾病晚期患者。爱丁堡大学学者通过开放性网站广泛收集使用者的建议,并定期对SPICT进行更新[26];SPICT现已更新至2019年版[27]。自研发以来,SPICT已被翻译成多种语言版本,包括日语、德语和西班牙语版[28-30]。上述翻译版SPICT(除原版SPICT外)在住院和门诊患者姑息照护需求筛查中的有效性已得到广泛验证[26,28-30]。澳大利亚和日本学者采用SPICT对初级卫生保健机构中的老年患者进行评估,发现有5.1%~17.3%的患者可从姑息照护中受益[12,28]。2019年版SPICT由两部分组成,包括29个条目[27]。第1部分为提示患者健康状况恶化的一般指标(共计7个),如营养衰退、功能衰退、症状负担、紧急/非计划入院次数、患者或家属选择/要求姑息照护等;第2部分为特定疾病指标(共计22个),特定疾病包括癌症、心脏/血管疾病、肾脏疾病、肝脏疾病、神经系统疾病、呼吸系统疾病、痴呆/衰弱。该工具具有简洁明了的特点,条目清晰易懂,每个条目采用"是""否"进行评价。2019版SPICT及德语版SPICT未明确给出目标对象的识别标准[23,25];日语版SPICT所提供的目标对象识别标准为≥2个一般指标或≥1个特定疾病指标呈阳性[24];西班牙语版SPICT所提供的目标对象识别标准为≥2个一般指标呈阳性[30]。在一项随机对照试验中,研究者将直觉性的主观评估与2012年版SPICT进行比较,以确定在预测患者12个月内死亡方面何者更有效。结果显示,SPICT预测效果优于直觉性的主观评估,但SPICT假阳性率较高。以患者在1年内是否死亡为观察指标,SPICT的灵敏度为34.0%、特异度为95.8%、阳性预测值为20.5%、阴性预测值为97.9%[12]。
为了提高现存姑息照护患者早期识别工具在西班牙临床的适用性,GóMEZ-BATISTE等[31]于2012年将SPICT和GSF-PIG相结合开发了NECPAL。NECPAL已在西班牙的不同医疗环境中得到广泛验证,可用于早期识别具有姑息照护需求的患者,且在预测患者1年内死亡风险方面具有良好的效能[31-34]。一项前瞻性队列研究结果表明:以患者在1年内是否死亡为观察指标,NECPAL的灵敏度为91.3%、特异度为32.9%、阳性预测值为33.5%、阴性预测值为91.0%;以患者在24个月内是否死亡为观察指标,NECPAL的灵敏度为87.5%、特异度为35.0%、阳性预测值为45.8%、阴性预测值为81.7%。NECPAL由4部分构成:第1部分为SQ;第2部分为提示患者健康状况恶化的一般指标,包括10个方面的内容,即营养衰退、功能衰退、是否发生老年综合征、是否有严重心理状况、多病共存情况、医疗资源使用情况,以及患者或其家属对姑息照护的需求或选择等;第3部分为癌症、慢性阻塞性肺疾病、慢性心力衰竭、慢性神经系统疾病和痴呆等特定疾病相关的指标。NECPAL的使用方法与GSF-PIG相类似。NECPAL提供的目标对象识别标准为:在对SQ做出否定回答的同时,≥1个其他部分指标呈阳性。由于NECPAL是以西班牙的医疗环境为背景研制而成的,其在不同社会、文化情境下的适用性可能存在差异,目前其尚未在其他国家得到应用。
为了深化计算机信息检索技术在初级卫生保健领域的应用,2015年MASON等[35]基于SPICT开发了一种名为AnticiPal的工具。MASON等[35]认为医疗服务提供者可以利用全科医疗信息技术系统有效地审查患者的医疗保健需求,识别健康状况持续恶化的患者,并在此基础上为其提供姑息照护[35]。一项来自苏格兰的研究结果显示,采用AnticiPal对至苏格兰8家全科诊所就诊的62 708例注册患者进行评估后,约有0.8%的患者被确认为具有潜在的姑息照护需求[36]。AnticiPal由两部分组成:第1部分为与衰退/恶化相关的一般指标,包括功能衰退和并发症发生情况两个方面;第2部分为癌症、心脏/血管疾病、肾脏疾病、肝脏疾病、痴呆、衰弱、卒中7种特定慢性病相关指标。出现以下3种情况中的1种或多种,可考虑筛查阳性:(1)读取到提示健康状况恶化的代码,如胰腺癌的代码;(2)在任意时间读取到单一疾病的代码,如衰弱的代码;(3)同时读取到>1种疾病的代码,如吞咽困难和痴呆的代码[35]。
RAINONE工具由美国学者RAINONE等[37]于2007年研发,可用于识别死亡风险较高的患者(其大多可从姑息照护中获益)。RAINONE工具将年龄≥75岁、终末期心力衰竭/慢性阻塞性肺疾病/癌症等作为患者来年死亡的高风险因素,依靠医院的电子信息系统自动对至少满足上述1个条件的患者进行筛选,并将确定的患者名单提交给医疗服务提供者。医疗服务提供者借由6个条目构成的标准(包括SQ、12个月内入院次数和患者的日常生活活动能力等)对患者是否需要接受姑息照护进行判断。美国的一项观察性研究对RAINONE工具的临床应用效果进行了评价,结果表明RAINONE工具的灵敏度为94.0%、特异度为97.0%、阳性预测值为36.0%、阴性预测值为99.0%,并且在使用RAINONE工具进行筛查的情况下,5.6%的基层医疗卫生机构患者可从姑息照护中受益[37]。但值得注意的是,RAINONE等[37]将年龄≥75岁纳入了患者在接下来1年内有高死亡风险的提示性指标。随着人口结构的改变和医疗技术水平的不断进步,人们的预期寿命不断提高,将年龄≥75岁列为影响患者在接下来1年内死亡的高风险因素可能会导致姑息照护资源的浪费。
姑息照护需求指标(RADboud indicators for PAlliative Care needs,RADPAC)是由荷兰学者THOONSEN等[38]于2012年通过文献回顾、焦点小组访谈和专家咨询法开发而成的。THOONSEN等[38]基于RADPAC开展的一项三阶段研究结果表明,接受RADPAC使用培训有助于提升医生的识别灵敏度,且接受过培训的全科医生与未受过培训的全科医生相比,能识别出更多具有姑息照护需求的患者,并能更加积极地参与多学科姑息照护团队工作。但RADPAC尚未在除荷兰外的国家(地区)得到验证和应用。RADPAC仅由充血性心力衰竭、慢性阻塞性肺疾病和癌症3种疾病的相关指标构成[39]。因此,RADPAC与上述量表相比适用范围较窄,并且其未明确给出目标对象的识别标准。
PALLI被用于识别具有姑息照护需求的智力障碍患者[40],由荷兰学者VRIJMOETH等[40-41]于2018年采用混合性研究法研发而成。PALLI的有效性和可行性已在不同医疗环境下的智力障碍患者中得到验证[41]。PALLI由SQ、健康状况相关的一般指标及智力障碍有关的指标3部分组成,共包含39个条目,其通过评估患者与3~6个月前相比在身体状况、活动状况、行为特征、表达、症状和体征、感染或发热、衰弱、紊乱/疾病和病情预后9个方面的变化情况,判断患者目前的病情严重程度。PALLI每个条目采用"是""否""不清楚"进行评价;医疗服务提供者做出的肯定回答数量越多,则说明患者病情越危重。但目前,PALLI的研发团队尚未明确给出目标对象的识别标准,且关于PALLI预测准确性的研究较少,其识别准确性尚存争议。
电子衰弱指数(Electronic Frailty Index,EFI)由STOW等[42-43]于2018年研发,旨在识别初级卫生保健机构中可能处于衰弱状态的老年患者。EFI利用"累积赤字"模型,根据一系列"赤字"计算衰弱分数,"赤字"可以是症状、体征、疾病和异常的实验室检查结果等。EFI通过从一个包含2 000个临床指标(包括症状、体征、疾病和异常的实验室检查结果)的代码池中提取36个"赤字",计算衰弱分数[43]。个体的EFI得分是由存在的"赤字"数量除以可能存在的"赤字"总数得来的。EFI得分范围为0(无赤字)~1(36个赤字)分,得分越高,表示患者衰弱程度越严重;得分为0~0.12分为适合,>0.12~0.24分为轻度衰弱,>0.24~0.36分为中度衰弱,>0.36分为严重衰弱。EFI已在以下两项研究中被证实可用来识别死亡风险增加和可能需要接受姑息照护的患者。STOW等[42]以EFI>0.19作为患者具有姑息照护需求的标准,通过测量单个时间点的死亡率对EFI预测死亡的能力进行评价,发现以患者3个月内是否死亡为观察指标,有1.1%的≥75岁老年人可以从姑息照护中受益,EFI的灵敏度为76.0%、特异度为53.0%、阳性预测值为11.0%、阴性预测值为97.0%。STOW等[43]还使用EFI开展了另一项研究,其以衰弱指数明显上升的患者为研究对象,旨在探讨衰弱指数的变化情况是否可以用来预测患者的死亡情况和姑息照护需求。此项研究在明确了一条衰弱发展轨迹的同时,还发现:(1)以患者12个月内是否死亡为观察指标,EFI的灵敏度为3.2%、特异度为99.1%、阳性预测值为19.8%、阴性预测值为93.3%,即EFI可用来识别在未来12个月内死亡风险较高的患者;(2)≥75岁老年人中有0.49%的患者具有潜在的姑息照护需求[43]。但该工具的适用范围较窄,仅适用于衰弱老年人群,在医院环境中的适用性可能存在不足。
近年来,各国学者陆续研制出了数种姑息照护患者早期识别工具。这些工具基于不同的框架或特定的项目对姑息照护患者进行识别,能有效反映患者临终前的病情,可为医务人员准确评估、针对性照护具有姑息照护需求的患者提供客观依据。本文从基本情况、应用情况(包括语言、内容的全面性和应用的便捷性等方面)两个方面对各个工具进行比较。
本研究对10种姑息照护识别工具进行了综述,10种工具均来自国外。其中4种工具(GSF-PIG、SPICT、AnticiPal和EFI)由英国学者研制,3种工具(SQ2、RADPAC、PALLI)由荷兰学者研制,2种工具(SQ、RAINONE工具)来自美国,1种工具(NECPAL)来自西班牙。姑息照护的对象一般为处于生命终末期的患者,而姑息照护常与生死话题相联系。受我国传统文化的影响,人们多忌讳谈论与死亡相关的话题,这也在一定程度上导致我国安宁疗护和姑息照护事业尚处于理论引入和实践探索阶段,现存姑息照护患者识别工具多由欧美等姑息照护服务高水平发展的国家(地区)的学者研制。AnticiPal、RAINONE工具、EFI为信息化筛查工具,其余的7种识别工具均为传统筛查工具。10种工具的研制目的为帮助医疗服务提供者尽早识别出具有潜在姑息照护需求的疾病终末期患者,其中RADPAC的适用对象为充血性心力衰竭、慢性阻塞性肺疾病和癌症患者,PALLI的适用对象为智力障碍患者,EFI的适用对象为老年衰弱患者,其余7种工具均可用于识别可从姑息照护中获益的癌症患者和大部分慢性病患者。10种姑息照护患者早期识别工具的基本情况见表1。

10种姑息照护患者早期识别工具的基本情况
Summary of the main features of 10 tools designed to early identify patients with potential palliative care needs
10种姑息照护患者早期识别工具的基本情况
Summary of the main features of 10 tools designed to early identify patients with potential palliative care needs
| 工具 | 研发国家 | 工具类型 | 适用对象 | 目标 |
|---|---|---|---|---|
| SQ | 美国 | 传统筛查工具 | 所有患者 | 识别可从姑息照护中受益的患者 |
| SQ2 | 荷兰 | 传统筛查工具 | 所有患者 | 识别可从姑息照护中受益的患者 |
| GSF-PIG | 英国 | 传统筛查工具 | 所有患者 | 识别可从姑息照护中受益的患者 |
| SPICT | 英国 | 传统筛查工具 | 所有患者 | 识别可从姑息照护中受益的患者 |
| NECPAL | 西班牙 | 传统筛查工具 | 所有患者 | 识别可从姑息照护中受益的患者 |
| AnticiPal | 英国 | 信息化筛查工具 | 所有患者 | 识别可从姑息照护中受益的患者 |
| RAINONE工具 | 美国 | 信息化筛查工具 | 所有患者 | 识别可从姑息照护中受益的患者 |
| RADPAC | 荷兰 | 传统筛查工具 | 充血性心力衰竭、COPD和癌症患者 | 识别可从姑息照护中受益的充血性心力衰竭、COPD和癌症患者 |
| PALLI | 荷兰 | 传统筛查工具 | 智力障碍患者 | 识别能从姑息照护中受益的智力障碍患者 |
| EFI | 英国 | 信息化筛查工具 | 老年衰弱患者 | 识别初级卫生保健机构中能从姑息照护中受益的老年衰弱患者 |
注:SQ=惊讶问题,SQ2=双重惊讶问题,GSF-PIG=金标准框架-主动识别指南,SPICT=支持性和姑息性治疗指标工具,NECPAL=姑息治疗需求工具,RADPAC=姑息治疗需求指标,EFI=电子衰弱指数,COPD=慢性阻塞性肺疾病
SPICT是目前应用最为广泛的工具,由英国学者研发,后陆续被翻译成3种语言,其得到广泛运用的原因可能与其定期修订与更新、可靠程度高、简约且易于使用有关;GSF-PIG亦由英国学者研制,意大利学者将其翻译成了意大利语版;SQ由美国学者研发,后被意大利学者应用[13];其余7个工具目前尚未被翻译和修订成其他语言版本,见表2。我国学者在研制姑息照护患者早期识别工具时可借鉴既往的工具开发经验,在咨询权威专家及使用者的意见的基础上,通过对其进行不断地验证和改进,提高工具的识别准确率。
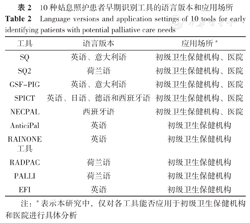
10种姑息照护患者早期识别工具的语言版本和应用场所
Language versions and application settings of 10 tools for early identifying patients with potential palliative care needs
10种姑息照护患者早期识别工具的语言版本和应用场所
Language versions and application settings of 10 tools for early identifying patients with potential palliative care needs
| 工具 | 语言版本 | 应用场所a |
|---|---|---|
| SQ | 英语、意大利语 | 初级卫生保健机构、医院 |
| SQ2 | 荷兰语 | 初级卫生保健机构、医院 |
| GSF-PIG | 英语、意大利语 | 初级卫生保健机构、医院 |
| SPICT | 英语、日语、德语和西班牙语 | 初级卫生保健机构、医院 |
| NECPAL | 西班牙语 | 初级卫生保健机构、医院 |
| AnticiPal | 英语 | 初级卫生保健机构 |
| RAINONE工具 | 英语 | 初级卫生保健机构 |
| RADPAC | 荷兰语 | 初级卫生保健机构 |
| PALLI | 荷兰语 | 初级卫生保健机构 |
| EFI | 英语 | 初级卫生保健机构 |
注:a表示本研究中,仅对各工具能否应用于初级卫生保健机构和医院进行具体分析
10种工具均可供初级卫生保健机构中的全科医生使用,SQ、SQ2、GSF-PIG、SPICT和NECPAL还可用于医院环境中姑息照护潜在获益人群的早期识别,见表2。
10种工具中,GSF-PIG涉及的内容最为全面,也是目前唯一被我国学者应用于研究的工具[44]。GSF-PIG、NECPAL、PALLI由SQ、一般指标和特定疾病指标3部分构成;SPICT和AnticiPal由一般指标和特定疾病指标2部分构成;而RADPAC仅由特定疾病指标组成。一般指标方面:GSF-PIG中的一般指标包括9个方面;NECPAL和PALLI则在保留GSF-PIG主要一般指标类别的基础上增加了心理衰退和认知功能衰退情况两方面的指标;与其他包含一般指标的工具相比,SPICT中的一般指标数量较少且仅涉及7个方面。特定疾病指标情况方面,GSF-PIG提供了12种特定疾病相关的指标,SPICT提供了8种,AnticiPal提供了7种,NECPAL提供了8种,RADPAC提供了3种。因GSF-PIG、SPICT、NECPAL、AnticiPal和PALLI 5种工具均包含一般指标和特定疾病指标,但考虑到同一指标在不同工具中的具体内容可能有所不同,故对上述5种工具的具体内容进行详细呈现与比较,见表3。

5种姑息照护早期识别工具的内容比较
Comparison of the content of five tools for early identifying patients with potential palliative care needs
5种姑息照护早期识别工具的内容比较
Comparison of the content of five tools for early identifying patients with potential palliative care needs
| 项目 | GSF-PIG | SPICT | NECPAL | AnticiPal | PALLI | |
|---|---|---|---|---|---|---|
| SQ | 有 | 无 | 有 | 无 | 有 | |
| 一般指标 | ||||||
| 营养衰退指标 | (1)过去6个月体质量进行性下降(>10%);(2)血清清蛋白<25 g/L | (1)渐进性体质量减轻或体质量持续偏低;(2)肌肉含量低 | 体质量/血清清蛋白水平的下降情况 | (1)提示患者需停留在室内的代码;(2)提示行动能力差的代码 | 体质量减轻 | |
| 功能衰退指标 | (1)活动能力下降:躯体功能下降(Barthel指数评分)导致自我照护能力受限,每天有≥50%的时间需要躺在床上或椅子上,并且大部分日常生活活动的依赖性增加;(2)整体体能下降、依赖性增强和支持性需求增加 | (1)一天中在床上或椅子上度过的时间>12 h;(2)功能状况不佳或恶化;(3)依赖性和支持性需求日益增加 | 卡氏评分和Barthel指数评分 | 无 | (1)更多的时间在床上度过;(2)ADL较差;(3)整体性的躯体功能衰退 | |
| 认知衰退指标 | 无 | 无 | 轻微下降 | 无 | 认知能力下降(如记忆力较差、定向力较差) | |
| 症状负担 | 终末期疾病:病情不稳定、进行性恶化、症状复杂 | 尽管接受了最佳治疗,但仍有持续症状出现 | 持续性症状(如疼痛、虚弱、食欲不振、呼吸困难、消化不良) | 无 | 进行性出现更严重的症状 | |
| 心理社会衰退指标 | 无 | 无 | 存在情绪压力〔采用HADs或数字评分(言语)量表〕 | 无 | 焦躁不安、抑郁、压力 | |
| 并发症发生情况 | 出现多种严重的并发症 | 无 | 多种(≥2种)疾病共存 | 提示多器官衰竭、出现多种并发症的代码 | 出现除认知障碍以外的其他严重慢性病 | |
| 非计划性入院 | 反复多次的非计划性入院 | 出现非计划性入院 | 最近12个月内出现2次以上非计划性入院 | 无 | 无 | |
| 预警/前哨事件 | 出现预警(前哨)事件,如严重跌倒、遭遇丧亲、转到养老院 | 无 | 出现老年综合征(至少2种):跌倒、压疮、吞咽困难、谵妄、反复感染 | 无 | 出现反复感染的情况 | |
| 无进一步积极治疗的必要 | 对治疗的反应变弱,可逆程度减弱 | 患者或家属选择减少、停止或不接受治疗 | 患者、家属或团队都提到了进行积极治疗的局限性 | 无 | 出现了提示无进一步积极治疗必要的任何严重慢性病 | |
| 选择或要求姑息照护 | 患者选择不再接受治疗,而是关注自身的生命质量 | 患者或家属要求给予姑息照护 | 患者、家属或家庭要求给予姑息照护 | 无 | 无 | |
| 其他 | 有资格申请DS1500救济金a | 患者的照护者需要更多的支持和帮助 | 无 | 无 | 接受养老院准入测试 | |
| 特定疾病指标所涉及的疾病 | 癌症、终末期心脏病、COPD、肾脏疾病、肝脏疾病、一般神经系统疾病、帕金森病、运动神经元疾病、多发性硬化症、衰弱、痴呆和卒中 | 癌症、心脏血管疾病、肾脏疾病、肝脏疾病、神经系统疾病、呼吸系统疾病、衰弱/痴呆 | 癌症、COPD、慢性心脏病、慢性神经系统疾病、痴呆、肾脏疾病、肝脏疾病和卒中 | 癌症、心脏/血管疾病、肾脏疾病、肝脏疾病、痴呆、衰弱、卒中 | 智力障碍 | |
注:a表示英国的DS1500旨在帮助预期寿命≤6个月的疾病终末期患者快速获得福利;HADs=医院焦虑抑郁量表,ADL=日常生活活动能力
与GSF-PIG和NECPAL以双页形式呈现不同,SPICT和RADPAC均以单页形式呈现。工具呈现方式越简洁明了,越能帮助医疗服务提供者快速识别出目标患者,调动其使用积极性。其次,NECPAL中的某些指标值取自量表评估结果,如查尔森共病指数、焦虑和抑郁发生情况等。然而并非在所有的医疗环境中医务人员均会对这些指标进行常规测量,并且焦虑、抑郁诊断需要由具备诊断资质的精神心理科医生做出,这些因素可能会导致NECPAL在临床应用受限。
早期识别处于生命末期的患者能够促使医疗服务提供者更加积极、主动地提供"以人为本"的个性化照护,并有助于尽早明确患者的支持性照护需求,科学制定照护计划。同时,这也有助于减少患者的急诊入院次数,使更多的人能在选择死亡的地点度过自己生命的最后一段时光。本文通过文献回顾,介绍了10种较为典型、成熟的姑息照护患者早期识别工具,这些工具多由死亡风险相关预测指标和病情恶化早期预警指标构成。由于缺乏细化、规范化的比较标准,本研究未对10种工具的开发过程和临床应用效果进行系统评价,因此10种评估工具在真实临床环境中的适用性尚不清楚。另外,现存识别工具多仅提供了较为宏观或宽泛的评估框架,下一步,需要细化、标准化评估步骤和要求,以提高10种工具的临床易用性,确保评估结果的准确性和一致性。本研究发现,由国外学者开发的姑息照护患者识别工具内容和形式丰富多样,但国内较少有研究者尝试开发类似工具或探讨10种工具在我国临床的适用情况。其原因可能包括以下三方面:一是前文提及的由于受到我国"重生忌死"的传统文化制约,患者及其家属参与姑息照护的积极性不高;二是医务人员和管理者对姑息照护的重视程度不足;三是评估过程较为复杂且耗时长,导致医务人员使用工具的主动性不强。下一步,建议我国研究者选择识别准确率高、涉及内容全面且便捷性良好的工具进行汉化/改良,或在参考国外工具开发先进经验的基础上,构建适合我国国情的姑息照护患者早期识别工具,并采用定量、定性或混合性研究法对其在我国临床的应用价值进行评价。同时,须对工具在不同(医疗)环境,如基层医疗卫生机构、综合性医院、专科医院、养老机构中的适用性加以验证,并结合客观实际对其进行相应的修订和完善,以期为准确、高效地识别出具有姑息照护需求的患者并进一步采取姑息照护措施提供更为全面、可靠的依据。最后,研究者在注重评估工具识别准确率的基础上,还应积极关注评估工具的可操作性、便利程度及对评估者工作负担的影响。可通过研制基于信息化技术的自动化评估工具,使评估精准程度提高的同时,提升医务人员评估工具使用的依从性。
(参考文献25~44请扫描本文二维码获取)
本文无利益冲突。



























