
结直肠癌是常见肿瘤,手术仍是其主要治疗手段之一。目前对结直肠癌手术治疗的研究十分成熟,却很少有根据术前、术中状态预测其术后并发症的研究。
探讨POSSUM评分系统和年龄校正查尔森合并症(aCCI)指数对结直肠癌根治术术后并发症的预测价值。
回顾性分析2016年6月至2020年9月在河北医科大学第一医院实施结直肠癌根治术的118例患者的临床资料,根据术后是否出现并发症分为并发症组(n=42)、无并发症组(n=76)。采用Spearman秩相关分析探讨结直肠癌根治术术后并发症与临床指标的关系,采用受试者工作特征曲线(ROC曲线)评价两种评分系统对结直肠癌根治术术后并发症的预测价值。
并发症组预计死亡率(R1)、预计并发症发生率(R2),aCCI水平、术中失血量高于无并发症组,预计十年生存率(Z)、术前血红蛋白(Hb)水平低于无并发症组(P<0.05)。两组TNM分期比较,差异有统计学意义(P<0.05)。预测30 d内R1为0.065(0.039,0.131),30 d内R2为0.349(0.220,0.585),Z值为0.775(0.214,0.901)。实际术后30 d内36.1%(42/118)发生术后并发症,1.7%(2/118)死于吻合口瘘。术后有无并发症与TNM分期、术中失血量呈正相关,与术前Hb呈负相关(P<0.05)。R1、R2、aCCI指数预测结直肠癌根治术术后并发症的ROC曲线下面积(AUC)分别为0.727、0.728、0.638,最佳截断值分别为0.114、0.516、3.500,灵敏度分别为57.1%、57.1%、52.4%,特异度分别为81.6%、80.3%、65.8%。
POSSUM评分和aCCI指数均对结直肠癌根治术术后并发症有预测价值,可用于指导临床决策。

本刊2022年版权归中国全科医学杂志社所有
未经编辑部许可,不得任意转载和摘编
本刊所发表作品仅为作者观点,并不代表编委会和编辑部意见
如有印装质量问题请向本刊发行部调换
结直肠癌是最常见的恶性肿瘤之一,危害着人类的健康,其发生与多种因素有关,如遗传因素、菌群失调、慢性炎症、氧化应激等[1,2,3]。目前手术切除是治疗结直肠癌的主要方式,然而术后可能产生各种并发症,导致医疗费用增加、住院时间延长、恢复过程漫长和长期生存率下降[4,5]。因此,早期发现和治疗结直肠癌术后并发症对于改善术后结局至关重要。目前关于评价各种治疗手段对结直肠癌手术预后的研究较多,却少有根据术前状态预测术后结局的研究。COPELAND等[6]研发的POSSUM评分系统,根据术前、术中状态和特定的方程式,预测患者术后短期死亡率、并发症发生率,现已逐渐应用于骨科、血管外科、上消化道手术。年龄校正查尔森合并症指数(aCCI指数)[7,8]是CHARLSON设计并改良的根据年龄、基础疾病来评价合并症对患者远期预后(10年生存率)影响的评分系统,起初用于内科系统疾病患者,现已逐渐应用到骨科系统疾病患者。目前罕有这两个评分系统对结直肠癌手术患者预后的报道。本研究探讨POSSUM评分和aCCI指数对结直肠癌根治术术后并发症的预测价值,为临床早期预防结直肠癌根治术术后并发症提供理论依据。
本研究回顾性分析2016年6月至2020年9月河北医科大学第一医院收治的118例结直肠癌患者的临床资料,患者均在全身麻醉后行结直肠癌根治术(结肠癌43例,直肠癌75例)。本研究通过河北医科大学第一医院伦理委员会批准(20220667)。
纳入标准:(1)经病理检查确诊为结、直肠癌;(2)术前未对肿瘤进行医学干预;(3)取得知情同意、医嘱依从性良好的患者。排除标准:(1)急诊手术(例如急性肠梗阻、肿瘤穿孔、弥漫性腹膜炎等)者;(2)术后病理提示切缘阳性者;(3)病例资料不全者;(4)存在影响并发症的病史者,诸如患者合并肾功能不全、心功能不全、血液病等疾病或合并感染性疾病。
POSSUM包括术前12项生理因素相加得分〔PS,包括年龄、心脏体征、呼吸系统、收缩压、脉搏、昏迷指数、血红蛋白(Hb)、白细胞计数、血钠、血钾、尿素氮、心电图〕和6项手术严重因素相加得分(OS,包括手术大小、分级、失血量、感染程度、恶性程度、手术时机),根据严重程度每项可占1、2、4、8分。相加分别算得PS和OS分值,再由PS和OS分值计算术后30 d内的预计死亡率(R1)、预计并发症发生率(R2),方程式:lnR1/(1-R1)=-7.04+0.13×PS+0.16×OS,lnR2/(1-R2)=-5.91+0.16×PS+0.19×OS。aCCI指数评估术前合并症对患者10年生存率的影响(此生存期非肿瘤10年生存期)。其根据年龄及基础疾病类型[7,8]赋予不同分值,将基础疾病量化,每种基础疾病占1~6分,相加而得aCCI指数。根据aCCI指数计算预计10年生存率(Z):令Y=e0.9×aCCI,则Z=0.983Y。
收集患者性别、年龄、R1、R2、aCCI指数、Z、TNM分期、基础疾病〔高血压、糖尿病、慢性阻塞性肺疾病(COPD)、其他〕、术前Hb、术前白蛋白、术中失血量、肿瘤最大长径等临床资料。收集患者实际术后30 d并发症,包括:(1)出血(切口、腹腔、吻合口等);(2)感染(切口、腹腔、肺部甚至败血症);(3)切口裂开、脂肪液化;(4)肠梗阻;(5)吻合口瘘;(6)应激性溃疡;(7)血栓、栓塞;(8)急性肾功能不全、急性尿潴留、性功能障碍;(9)造口并发症;(10)低血压、心功能不全;(11)死亡。
根据术后是否出现并发症分为并发症组(n=42),平均年龄为(66.3±10.4)岁;无并发症组(n=76),平均年龄为(62.8±12.6)岁。
使用SPSS 21.0统计学软件进行数据分析。符合正态分布的计量资料以( ±s)表示,组间比较采用两独立样本t检验;不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-Whitney U检验。计数资料以相对数表示,组间比较采用χ2检验。采用Spearman秩相关分析探讨结直肠癌根治术术后并发症与临床指标的关系。采用受试者工作特征(ROC曲线)评价两种评分系统对直结肠癌根治术术后并发症的预测价值。以P<0.05为差异有统计学意义。
±s)表示,组间比较采用两独立样本t检验;不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-Whitney U检验。计数资料以相对数表示,组间比较采用χ2检验。采用Spearman秩相关分析探讨结直肠癌根治术术后并发症与临床指标的关系。采用受试者工作特征(ROC曲线)评价两种评分系统对直结肠癌根治术术后并发症的预测价值。以P<0.05为差异有统计学意义。
并发症组R1、R2,aCCI指数、术中失血量高于无并发症组,Z、术前Hb水平低于无并发症组,差异有统计学意义(P<0.05)。两组TNM分期比较,差异有统计学意义(P<0.05)。两组性别、年龄、基础疾病(高血压、糖尿病、COPD及其他)发病率、术前白蛋白水平、肿瘤最大长径比较,差异无统计学意义(P>0.05),见表1。
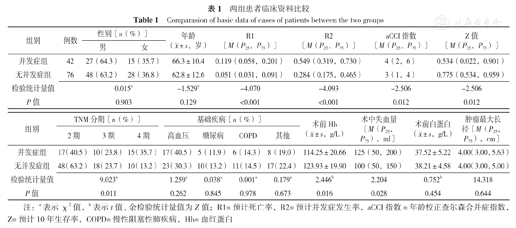
两组患者临床资料比较
Comparasion of basic data of cases of patients between the two groups
两组患者临床资料比较
Comparasion of basic data of cases of patients between the two groups
| 组别 | 例数 | 性别〔n(%)〕 | 年龄( ±s,岁) ±s,岁) | R1〔M(P25,P75)〕 | R2〔M(P25,P75)〕 | aCCI指数〔M(P25,P75)〕 | Z值〔M(P25,P75)〕 | |
|---|---|---|---|---|---|---|---|---|
| 男 | 女 | |||||||
| 并发症组 | 42 | 27(64.3) | 15(35.7) | 66.3±10.4 | 0.119(0.058,0.201) | 0.549(0.319,0.730) | 4(2,6) | 0.534(0.022,0.901) |
| 无并发症组 | 76 | 48(63.2) | 28(36.8) | 62.8±12.6 | 0.051(0.031,0.091) | 0.284(0.175,0.465) | 3(1,4) | 0.775(0.534,0.959) |
| 检验统计量值 | 0.015a | -1.529b | -4.070 | -4.093 | -2.506 | -2.506 | ||
| P值 | 0.903 | 0.129 | <0.001 | <0.001 | 0.012 | 0.012 | ||
| 组别 | TNM分期〔n(%)〕 | 基础疾病〔n(%)〕 | 术前Hb( ±s,g/L) ±s,g/L) | 术中失血量〔M(P25,P75),ml〕 | 术前白蛋白( ±s,g/L) ±s,g/L) | 肿瘤最大长径〔M(P25,P75),cm〕 | |||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| 2期 | 3期 | 4期 | 高血压 | 糖尿病 | COPD | 其他 | |||||
| 并发症组 | 17(40.5) | 10(23.8) | 15(35.7) | 17(40.5) | 5(11.9) | 6(14.3) | 8(19.0) | 114.25±20.66 | 125(50,200) | 37.52±5.22 | 4.00(3.00,5.63) |
| 无并发症组 | 48(63.2) | 18(23.7) | 10(13.2) | 23(30.3) | 10(13.2) | 11(14.5) | 17(22.4) | 123.93±19.90 | 100(50,150) | 38.21±4.58 | 4.00(3.00,5.00) |
| 检验统计量值 | 9.023a | 1.259a | 0.038a | 0.001a | 0.179a | 2.446b | 2.204 | 0.752b | 14.318 | ||
| P值 | 0.011 | 0.262 | 0.845 | 0.978 | 0.673 | 0.016 | 0.028 | 0.454 | 0.644 | ||
注:a表示χ2值,b表示t值,余检验统计量值为Z值;R1=预计死亡率,R2=预计并发症发生率,aCCI指数=年龄校正查尔森合并症指数,Z=预计10年生存率,COPD=慢性阻塞性肺疾病,Hb=血红蛋白
预测的结果:30 d内R1为0.065(0.039,0.131),30 d内R2为0.349(0.220,0.585),Z为0.775(0.214,0.901)。实际结果:术后30 d内36.1%(42/118)发生术后并发症,其中8.5%(10/118)为切口感染,8.5%(10/118)为吻合口瘘〔包括2.5%(3/118)为直肠阴道瘘〕,4.2%(5/118)为肠梗阻,4.2%(5/118)为尿潴留;其余并发症有3.4%(4/118)为心功能不全(其中1例合并切口感染),1.7%(2/118)为切口裂开,肛周脓肿、应激性溃疡、肺部感染、泌尿系统感染、低血压、出血、性功能障碍各1例(0.8%);1.7%(2/118)为死亡,死于吻合口瘘。
结直肠癌根治术术后有无并发症与年龄、基础疾病、肿瘤最大长径无相关关系(P>0.05),与TNM分期、术中失血量呈正相关(P<0.05),与术前Hb呈负相关(P<0.05),见表2。
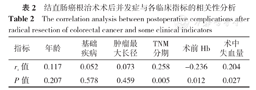
结直肠癌根治术术后并发症与各临床指标的相关性分析
The correlation analysis between postoperative complications after radical resection of colorectal cancer and some clinical indicators
结直肠癌根治术术后并发症与各临床指标的相关性分析
The correlation analysis between postoperative complications after radical resection of colorectal cancer and some clinical indicators
| 指标 | 年龄 | 基础疾病 | 肿瘤最大长径 | TNM分期 | 术前Hb | 术中失血量 |
|---|---|---|---|---|---|---|
| rs值 | 0.117 | 0.052 | 0.073 | 0.258 | -0.236 | 0.204 |
| P值 | 0.207 | 0.578 | 0.459 | 0.005 | 0.012 | 0.027 |
图1、表3显示了R1,R2,aCCI指数对结直肠癌根治术术后并发症的预测价值。R1预测结直肠癌根治术术后并发症的ROC曲线下面积(AUC)为0.727〔95%CI(0.631,0.823),P<0.001〕,最佳截断值为0.114,灵敏度为57.1%,特异度为81.6%;R2预测结直肠癌根治术术后并发症的AUC为0.728〔95%CI(0.632,0.824),P<0.001〕,最佳截断值为0.516,灵敏度为57.1%,特异度为80.3%;aCCI指数预测结直肠癌根治术术后并发症的AUC为0.638〔95%CI(0.534,0.742),P=0.013〕,最佳截断值为3.500,灵敏度为52.4%,特异度为65.8%。
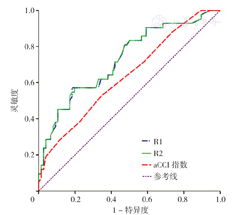

注:R1=预计死亡率,R2=预计并发症发生率,aCCI指数=年龄校正查尔森合并症指数
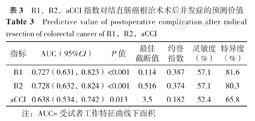
R1,R2,aCCI指数对结直肠癌根治术术后并发症的预测价值
Predictive value of postoperative complication after radical resection of colorectal cancer of R1,R2,aCCI
R1,R2,aCCI指数对结直肠癌根治术术后并发症的预测价值
Predictive value of postoperative complication after radical resection of colorectal cancer of R1,R2,aCCI
| 指标 | AUC(95%CI) | P值 | 最佳截断值 | 约登指数 | 灵敏度(%) | 特异度(%) |
|---|---|---|---|---|---|---|
| R1 | 0.727(0.631,0.823) | <0.001 | 0.114 | 0.387 | 57.1 | 81.6 |
| R2 | 0.728(0.632,0.824) | <0.001 | 0.516 | 0.374 | 57.1 | 80.3 |
| aCCI | 0.638(0.534,0.742) | 0.013 | 3.5 | 0.182 | 52.4 | 65.8 |
注:AUC=受试者工作特征曲线下面积
结直肠癌较常见,严重影响着国民健康水平[9,10,11,12,13]。大多数患者通过手术治疗可达到良好的临床治愈目的,然而术后并发症的发生难以控制,需要在临床工作中早发现、早治疗。本研究探讨应用POSSUM系统和aCCI指数对结直肠癌根治术术后并发症的预测价值,为临床早期预防结直肠癌根治术术后并发症提供理论依据。
本研究中并发症组术前Hb低于无并发症组,术中失血量高于无并发症组,且术前Hb、术中失血量与术后并发症弱相关。术前贫血可引起卒中、感染等并发症,导致死亡率增加、住院时间延长、医疗费用增加[14,15],因此结直肠癌相关性贫血术前应注意静脉补铁[16],以预防术后并发症的发生、降低再入院率。实际上,大肠术后约40%的再入院是可以预防的[17]。但需要精细化手术管理,例如术前评估、优化、指导患者,手术尽量选微创,注意减少副损伤,遵循快速康复外科理念[18,19,20,21,22],管控围术期液量,把握营养时机,早期下床降低血栓风险等,将术后并发症诱因最小化,以降低术后并发症的发生率,针对个人制订个性化的围术期方案以加速外科康复。本研究中相关性分析显示有无基础病与并发症的发生无关,但临床工作中合并内科基础疾病常意味着身体功能的衰退和组织器官老化,常提示着远期预后可能不良,这需要多中心、大样本研究进行验证。本研究发现,肿瘤最大长径与术后并发症的发生无关,说明不能以肿瘤的大小判断预后的好坏[23,24]。肿瘤增大,可逐渐引起相应的症状,手术可一并解决肿瘤增大引起的相关症状。
aCCI指数起初应用于内科系统疾病,评估存在并发症对患者10年生存率的影响。现已有研究将aCCI指数用于预测骨科手术术后并发症,且发现可喜结果[25],故本研究创新性地将aCCI指数用于预测结直肠癌根治术术后并发症,且发现aCCI指数对结直肠癌根治术术后并发症的发生有预测价值,因此可根据aCCI指数对每一位患者进行术前评估,尤其是预计并发症率高的患者可针对性加以预防,这将有利于合理分配医疗资源,尤其在患者过多、医疗资源相对不足的情况下,为临床医师提供参考依据。另一项研究使用POSSUM对结直肠癌指肠切除术后并发症加以预测,发现其具有预测价值(AUC=0.576)[26],本研究中R2预测发生并发症的概率为0.728,稍高于该研究,考虑可能与入组样本的差异有关;该研究包括了急诊手术、姑息手术患者,而本研究考虑急诊手术患者病情急骤、术前准备时间短且无肠道准备,故仅纳入了择期进行结直肠癌根治手术患者。本研究发现R2对并发症的预测价值优于aCCI指数,考虑aCCI指数评估患者内科基础疾病,而R2是由患者术前、术中状况,辅助检查计算所得,说明POSSUM评分预测结直肠癌根治术术后并发症比aCCI指数更为全面。
综上所述,POSSUM评分和aCCI指数均对结直肠癌根治术术后并发症的发生有一定预测价值,可用于指导临床决策。尽管人们对术后并发症治疗的研究已经很多,然而很少有人注意到预测术后并发症,希望可以以此引起临床医师的关注,在临床工作中可有意的将医疗资源向高风险患者倾斜,减少术后并发症的发生,或者即便发生术后并发症,也能达到快速康复的目的。
本文无利益冲突。



























