
前列腺癌是危害我国老年男性生命健康常见的恶性肿瘤之一,前列腺癌根治术是局限性前列腺癌治疗最主要的手段。然而,部分患者存在术后病理标本切缘阳性,而切缘阳性是术后生化复发的高风险指标,是预后不良的高风险因素。目前有关中国人群前列腺癌根治术后切缘阳性的危险因素尚无统一意见。
探讨中国人群前列腺癌根治术后切缘阳性的危险因素,为防控工作提供参考。
计算机检索PubMed、Embase、Cochrane Library、Web of Science、中国知网、万方数据知识服务平台、中国生物医学文献数据库和维普网,搜集有关中国人群前列腺癌根治术后切缘阳性危险因素的相关文献,检索时限均从建库至2022-03-01,使用纽卡斯尔-渥太华量表(NOS)评价队列研究质量。采用Stata 16.0统计学软件对纳入研究的数据进行Meta分析。
最终纳入21篇病例对照研究,包括6 782例患者,其中切缘阳性患者2 028例。Meta分析结果显示,术前高前列腺特异抗原(PSA)〔OR=1.77,95%CI(1.18,2.65)〕、穿刺神经周围侵犯〔OR=5.83,95%CI(2.05,16.59)〕、术前高级别临床T分期〔OR=2.17,95%CI(1.06,4.42)〕、术后高级别病理T分期〔OR=4.30,95%CI(2.43,7.63)〕、高穿刺阳性针数百分比〔OR=1.83,95%CI(1.35,2.47)〕、高穿刺格里森(Gleason)评分〔OR=2.14,95%CI(1.67,2.74)〕、术后高Gleason评分〔OR= 2.33,95%CI(1.80,3.01)〕是我国人群前列腺癌根治术后切缘阳性的危险因素(P<0.05)。不同的手术方式的亚组分析显示,术前高级别临床T分期〔OR=4.57,95%CI(2.57,8.12)〕、术后高级别病理T分期〔OR=4.80,95%CI(2.20,10.48)〕,术后高Gleason评分〔OR=2.46,95%CI(1.57,3.86)〕是行腹腔镜下根治性前列腺切除术的前列腺癌患者切缘阳性的危险因素(P<0.05);术前高PSA〔OR=2.17,95%CI(1.60,2.94)〕是行机器人辅助腹腔镜根治性前列腺切除术的前列腺癌患者切缘阳性的危险因素(P<0.05)。敏感性分析结果显示,危险因素的一致性均较好,结果具有稳定性;术前PSA、术后病理T分期和术后Gleason评分的漏斗图分布不对称,存在发表偏倚;术前临床T分期漏斗图分布对称,不存在发表偏倚。
PSA、穿刺神经周围侵犯、术前高级别临床T分期、术后高级别病理T分期、高穿刺阳性针数百分比、高穿刺Gleason评分、术后高Gleason评分是我国人群前列腺癌根治术后切缘阳性的危险因素,在临床工作中应尽早识别,并采取干预措施来预防肿瘤复发和进展。

本刊2023年版权归中国全科医学杂志社所有
未经编辑部许可,不得任意转载和摘编
本刊所发表作品仅为作者观点,并不代表编委会和编辑部意见
如有印装质量问题请向本刊发行部调换
前列腺癌是男性泌尿生殖系统常见的恶性肿瘤之一,2020年全球癌症统计指出其发病率和死亡率分别位列全球男性恶性肿瘤发病和死亡谱的第2位和第5位[1]。近年来,随着老龄化人口增加、生活条件改善及医疗水平的提高,我国前列腺癌的发病率呈明显上升趋势,严重危害我国男性身心健康[2]。目前,前列腺癌根治术仍是局限性前列腺癌治疗最主要的手段,然而,部分患者存在术后病理标本切缘阳性(positive surgical margin,PSM)。研究指出PSM是术后生化复发(biochemical recurrence,BCR)的高风险指标,是预后不良的高风险因素[3,4]。因此,探讨PSM的危险因素对减少不良预后指标具有重要意义。当前,有关中国人群PSM危险因素的研究相对多见,但尚无统一意见。基于此,本文拟通过Meta分析,探讨中国人群前列腺癌根治术后PSM的危险因素,以期为前列腺癌的临床治疗与预后提供循证医学依据。
计算机检索PubMed、Embase、Cochrane Library、Web of Science、中国知网(CNKI)、万方数据知识服务平台(Wanfang Data)、中国生物医学文献数据库(CBM)和维普网(VIP),搜集前列腺癌根治术后PSM危险因素的相关文献,检索时限均从建库至2022-03-01。此外,将纳入研究的参考文献进一步检索,以补充获取相关文献。中文检索词包括:前列腺癌根治术、根治性前列腺癌切除术、切缘阳性、阳性手术切缘、危险因素、影响因素等;英文检索词包括:radical prostatectomy、prostatectomy、positive surgical margin、risk factors等。采用主题词与自由词结合的方式进行检索。以PubMed为例,具体检索策略见表1。

文献检索策略
Strategy for searching studies
文献检索策略
Strategy for searching studies
| 步骤 | 检索词 |
|---|---|
| #1 | ( "Prostatectomy" [Title/Abstract] OR "Prostatectomies" [Title/Abstract] OR "suprapubic prostatectomies" [Title/Abstract] OR "suprapubic prostatectomy " [Title/Abstract] OR "retropubic prostatectomies" [Title/Abstract] OR "retropubic prostatectomy" [Title/Abstract] OR "radical prostatectomy" [Title/Abstract] OR(( "radical" [All Fields] OR "radical's" [All Fields] OR "radicals" [All Fields]) AND( "resect" [All Fields] OR "resectability" [All Fields] OR "resectable" [All Fields] OR "resectates" [All Fields] OR "resected" [All Fields] OR "resecting" [All Fields] OR "Resection" [All Fields] OR "resectional" [All Fields] OR "resectioned" [All Fields] OR "resectioning" [All Fields] OR "resections" [All Fields] OR "resective" [All Fields] OR "resects" [All Fields]) AND " prostate cancer" [Title/Abstract])) |
| #2 | ( "positive margin" [Title/Abstract] OR "positive excision margins" [Title/Abstract] OR "margins of excision" [Title/Abstract] OR "excision margin" [Title/Abstract] OR "excision margins" [Title/Abstract] OR "resection margin" [Title/Abstract] OR "resection margins" [Title/Abstract] OR "surgical margins" [Title/Abstract] OR "surgical margin" [Title/Abstract] OR "positive surgical margins" [Title/Abstract] OR "positive surgical margin" [Title/Abstract] OR "negative surgical margins" [Title/Abstract] OR "negative surgical margin" [Title/Abstract] OR "tumor free margins" [Title/Abstract] OR "tumor free margins" [Title/Abstract] OR "tumor free margin" [Title/Abstract]) |
| #3 | ( "Risk factors" [Title/Abstract] OR "social risk factors" [Title/Abstract] OR "social risk factor" [Title/Abstract] OR "health correlates" [Title/Abstract] OR "population at risk" [Title/Abstract] OR "populations at risk" [Title/Abstract] OR "risk scores" [Title/Abstract] OR "risk score" [Title/Abstract] OR "risk factor scores" [Title/Abstract] OR "risk factor score" [Title/Abstract] OR "dangerous factor" [Title/Abstract] OR "hazardous factors" [Title/Abstract] OR "risky factors" [Title/Abstract] OR "risks factors" [Title/Abstract] OR "Risk-factors" [Title/Abstract] OR "danger factors" [Title/Abstract] OR "danger factor" [Title/Abstract] OR "hazard factors" [Title/Abstract] OR "Factor" [Title/Abstract] OR "Factors" [Title/Abstract] OR " elements" [Title/Abstract] OR "element" [Title/Abstract]) |
| #4 | #1 AND #2 AND #3 |
纳入标准:(1)研究类型为病例对照研究;(2)病例组为接受前列腺癌根治术后病理检查为PSM的中国人群患者,对照组为前列腺癌根治术后病理检查为切缘阴性的中国人群患者;(3)结局指标为前列腺癌根治术后与PSM有关的危险因素。排除标准:(1)综述或Meta分析、个案报告、动物实验等;(2)非中英文文献;(3)重复发表的文献;(4)数据不全或者数据无法提取的文献;(5)研究对象为非中国人群。
由2位研究者独立筛选文献、提取数据并交叉核对,如有争议,咨询第三方协助判断是否纳入。文献筛选时首先阅读文题和摘要,在排除明显不相关的文献后,进一步阅读全文以确定是否纳入。资料提取内容包括:第一作者、发表年份、研究地区、样本量、手术方式、结局指标〔术前前列腺特异抗原(PSA)、穿刺阳性针数百分比、穿刺阳性针数、穿刺格里森(Gleason)评分、术前临床T分期、穿刺神经周围侵犯、术后Gleason评分、术后病理T分期〕、偏倚风险评价的关键要素。
由2名研究者独立评价纳入研究的偏倚风险,并交叉核对结果。偏倚风险评价采用纽卡斯尔-渥太华量表(the Newcastle-Ottawa Scale,NOS),包括:评估研究对象的选择、组间可比性、结果3个方面,满分为9分,≥5分为高质量研究。
采用Stata 16统计学软件对纳入研究的数据进行Meta分析。计数资料采用比值比(odds ratio,OR)为效应指标,计量资料采用均数差(mean difference,MD)为效应指标。对纳入文献采用I2进行异质性检验,若I2≤50%且P≥0.1,则表示各研究间无明显异质性,选择固定效应模型进行Meta分析;若I2>50%,P<0.1则表示各研究存在统计学异质性,则进一步分析异质性来源后,选择随机效应模型进行Meta分析。敏感性分析采用比较两种模型结果的一致性和剔除对合并结果影响大的文献进行分析。采用漏斗图及Egger's检验对纳入研究进行发表偏倚分析。以P<0.05为差异有统计学意义。
初检共获得相关文献6 178篇,经逐层筛选后,最终纳入21项病例对照研究[5,6,7,8,9,10,11,12,13,14,15,16,17,18,19,20,21,22,23,24,25],包括6 782例患者,其中PSM患者2 028例。文献筛选流程见图1。纳入研究的基本特征与质量评价见表2。
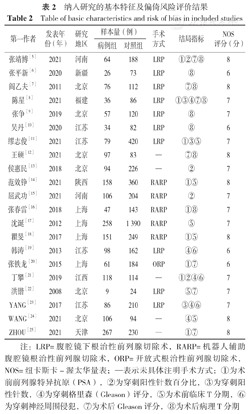
纳入研究的基本特征及偏倚风险评价结果
Table of basic characteristics and risk of bias in included studies
纳入研究的基本特征及偏倚风险评价结果
Table of basic characteristics and risk of bias in included studies
| 第一作者 | 发表年份(年) | 研究地区 | 样本量(例) | 手术方式 | 结局指标 | NOS评分(分) | |
|---|---|---|---|---|---|---|---|
| 病例组 | 对照组 | ||||||
| 张靖博[5] | 2021 | 河南 | 64 | 188 | LRP | ①②⑦⑧ | 8 |
| 张平新[6] | 2020 | 新疆 | 26 | 73 | LRP | ⑧ | 6 |
| 阎乙夫[7] | 2011 | 北京 | 76 | 112 | LRP | ⑦⑧ | 8 |
| 陈星[8] | 2021 | 福建 | 36 | 86 | LRP | ①③④⑦⑧ | 7 |
| 张争[9] | 2019 | 北京 | 57 | 120 | LRP | ⑧ | 7 |
| 吴丹[10] | 2020 | 江苏 | 34 | 82 | LRP | ⑧ | 6 |
| 缪志俊[11] | 2021 | 江苏 | 79 | 420 | LRP | ①③⑤ | 7 |
| 王硕[12] | 2021 | 北京 | 97 | 83 | — | ⑦⑧ | 8 |
| 侯惠民[13] | 2018 | 北京 | 94 | 226 | — | ② | 7 |
| 范效铮[14] | 2021 | 陕西 | 158 | 360 | RARP | ①⑤ | 8 |
| 屈武功[15] | 2021 | 河南 | 106 | 204 | RARP | ② | 7 |
| 张春雷[16] | 2018 | 上海 | 47 | 143 | RARP | ①⑧ | 7 |
| 沈诞[17] | 2012 | 上海 | 258 | 1 390 | RARP | ⑤ | 7 |
| 瞿旻[18] | 2017 | 上海 | 151 | 249 | RARP | ①⑤ | 8 |
| 韩涛[19] | 2013 | 江苏 | 98 | 162 | LRP | ④⑥ | 6 |
| 张铁龙[20] | 2015 | 上海 | 61 | 184 | ORP | ①⑦ | 6 |
| 丁攀[21] | 2019 | 江西 | 118 | 114 | — | ①②④⑥ | 7 |
| 洪锴[22] | 2008 | 北京 | 9 | 24 | LRP | ⑤⑦ | 7 |
| YANG[23] | 2017 | 江苏 | 86 | 210 | LRP | ③④⑥ | 7 |
| WANG[24] | 2021 | 北京 | 106 | 94 | — | ④⑤ | 8 |
| ZHOU[25] | 2021 | 天津 | 267 | 230 | — | ①⑦ | 8 |
注:LRP=腹腔镜下根治性前列腺切除术,RARP=机器人辅助腹腔镜根治性前列腺切除术,ORP=开放式根治性前列腺切除术,NOS=纽卡斯卡-渥太华量表;—表示未具体注明手术方式;①为术前前列腺特异抗原(PSA),②为穿刺阳性针数百分比,③为穿刺阳性针数,④为穿刺格里森(Gleason)评分,⑤为术前临床T分期,⑥为穿刺神经周围侵犯,⑦为术后Gleason评分,⑧为术后病理T分期

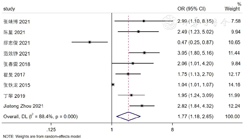
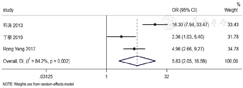
9篇文献[5,8,11,14,16,18,20,21,25]、3篇文献[8,11,23]、3篇文献[19,21,23]、6篇文献[11,14,17,18,22,24]、8篇文献[5,6,7,8,9,10,12,16]分别纳入术前PSA、穿刺阳性针数、穿刺神经周围侵犯、术前临床T分期、术后病理T分期,各文献间存在统计学异质性(I2>50%,P<0.1),采用随机效应模型进行Meta分析,结果显示,术前高PSA、穿刺神经周围侵犯、术前高级别临床T分期、术后高级别病理T分期是我国人群前列腺癌根治术后发生PSM的危险因素〔OR=1.77,95%CI(1.18,2.65),P=0.006;OR=5.83,95%CI(2.05,16.59),P=0.001;OR=2.17,95%CI(1.06,4.42),P=0.033;OR=4.30,95%CI(2.43,7.63),P<0.001〕;尚不能认为穿刺阳性针数对我国前列腺癌根治术后发生PSM有影响,见图2,图3,图4,图5,图6。

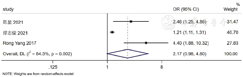




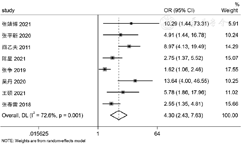

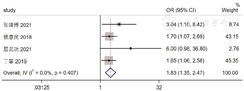
4篇[5,13,15,21]、5篇[8,19,21,23,24]、6篇文献[5,7,8,12,20,25]分别纳入穿刺阳性针数百分比、穿刺Gleason评分、术后Gleason评分,各文献间不存在统计学异质性(I2<50%,P≥0.1),采用固定效应模型进行Meta分析,结果显示,高穿刺阳性针数百分比、高穿刺Gleason评分、术后高Gleason评分是我国前列腺癌根治术后发生PSM的危险因素〔OR=1.83,95%CI(1.35,2.47),P<0.001;OR=2.14,95%CI(1.67,2.74),P<0.001;OR=2.33,95%CI(1.80,3.01),P<0.001〕,见图7,图8,图9。





针对不同的手术方式进行亚组分析,结果显示,术前高级别临床T分期〔OR=4.57,95%CI(2.57,8.12),P<0.001〕、术后高级别病理T分期〔OR=4.80,95%CI(2.20,10.48),P<0.001〕、术后高Gleason评分〔OR=2.46,95%CI(1.57,3.86),P<0.001〕是采用腹腔镜下根治性前列腺切除术(LRP)方式进行手术的前列腺癌患者发生PSM的危险因素;术前高PSA〔OR=2.17,95%CI(1.60,2.94),P<0.001〕是采用机器人辅助腹腔镜根治性前列腺切除术(RARP)方式进行手术的前列腺癌患者发生PSM的危险因素,见表3。
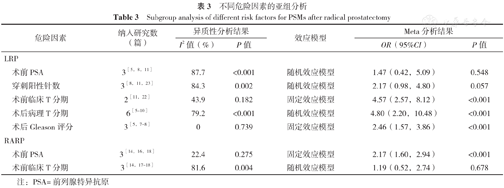
不同危险因素的亚组分析
Subgroup analysis of different risk factors for PSMs after radical prostatectomy
不同危险因素的亚组分析
Subgroup analysis of different risk factors for PSMs after radical prostatectomy
| 危险因素 | 纳入研究数(篇) | 异质性分析结果 | 效应模型 | Meta分析结果 | ||
|---|---|---|---|---|---|---|
| I2值(%) | P值 | OR(95%CI) | P值 | |||
| LRP | ||||||
| 术前PSA | 3[5,8,11] | 87.7 | <0.001 | 随机效应模型 | 1.47(0.42,5.09) | 0.548 |
| 穿刺阳性针数 | 3[8,11,23] | 84.3 | 0.002 | 随机效应模型 | 2.17(0.98,4.80) | 0.057 |
| 术前临床T分期 | 2[11,22] | 43.9 | 0.182 | 固定效应模型 | 4.57(2.57,8.12) | <0.001 |
| 术后病理T分期 | 6[5,6,7,8,9,10] | 79.2 | <0.001 | 随机效应模型 | 4.80(2.20,10.48) | <0.001 |
| 术后Gleason评分 | 3[5,7,8] | 0 | 0.739 | 固定效应模型 | 2.46(1.57,3.86) | <0.001 |
| RARP | ||||||
| 术前PSA | 3[14,16,18] | 22.4 | 0.275 | 固定效应模型 | 2.17(1.60,2.94) | <0.001 |
| 术前临床T分期 | 3[14,17,18] | 81.6 | 0.004 | 随机效应模型 | 1.19(0.52,2.74) | 0.678 |
注:PSA=前列腺特异抗原
本研究分别采用固定效应模型和随机效应模型对危险因素进行敏感性分析,结果显示除高穿刺阳性针数外,其余危险因素的一致性均较好,结果具有稳定性,见表4。对异质性较大的危险因素(I2≥50% ),进一步采用逐一排除单个研究的方法分别探讨异质性的来源,结果显示剔除个别研究后,各文献间统计学异质性均减少,剔除前后相比,研究结果较为稳定,见表5。
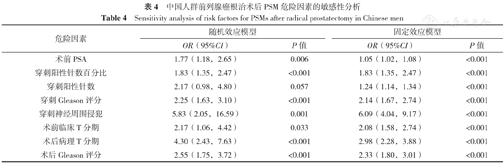
中国人群前列腺癌根治术后PSM危险因素的敏感性分析
Sensitivity analysis of risk factors for PSMs after radical prostatectomy in Chinese men
中国人群前列腺癌根治术后PSM危险因素的敏感性分析
Sensitivity analysis of risk factors for PSMs after radical prostatectomy in Chinese men
| 危险因素 | 随机效应模型 | 固定效应模型 | ||
|---|---|---|---|---|
| OR(95%CI) | P值 | OR(95%CI) | P值 | |
| 术前PSA | 1.77(1.18,2.65) | 0.006 | 1.05(1.02,1.08) | <0.001 |
| 穿刺阳性针数百分比 | 1.83(1.35,2.47) | <0.001 | 1.83(1.35,2.47) | <0.001 |
| 穿刺阳性针数 | 2.17(0.98,4.80) | 0.057 | 1.24(1.14,1.34) | <0.001 |
| 穿刺Gleason评分 | 2.25(1.63,3.10) | <0.001 | 2.14(1.67,2.74) | <0.001 |
| 穿刺神经周围侵犯 | 5.83(2.05,16.59) | 0.001 | 6.09(4.04,9.17) | <0.001 |
| 术前临床T分期 | 2.17(1.06,4.42) | 0.033 | 2.08(1.58,2.74) | <0.001 |
| 术后病理T分期 | 4.30(2.43,7.63) | <0.001 | 2.98(2.28,3.88) | <0.001 |
| 术后Gleason评分 | 2.55(1.75,3.72) | <0.001 | 2.33(1.80,3.01) | <0.001 |
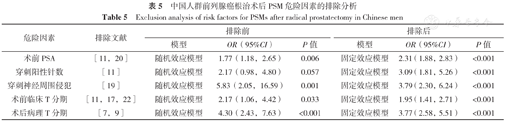
中国人群前列腺癌根治术后PSM危险因素的排除分析
Exclusion analysis of risk factors for PSMs after radical prostatectomy in Chinese men
中国人群前列腺癌根治术后PSM危险因素的排除分析
Exclusion analysis of risk factors for PSMs after radical prostatectomy in Chinese men
| 危险因素 | 排除文献 | 排除前 | 排除后 | ||||
|---|---|---|---|---|---|---|---|
| 模型 | OR(95%CI) | P值 | 模型 | OR(95%CI) | P值 | ||
| 术前PSA | [11,20] | 随机效应模型 | 1.77(1.18,2.65) | 0.006 | 固定效应模型 | 2.31(1.88,2.83) | <0.001 |
| 穿刺阳性针数 | [11] | 随机效应模型 | 2.17(0.98,4.80) | 0.057 | 固定效应模型 | 3.09(1.81,5.26) | <0.001 |
| 穿刺神经周围侵犯 | [19] | 随机效应模型 | 5.83(2.05,16.59) | 0.001 | 固定效应模型 | 3.79(2.30,6.24) | <0.001 |
| 术前临床T分期 | [11,17,22] | 随机效应模型 | 2.17(1.06,4.42) | 0.033 | 固定效应模型 | 1.95(1.41,2.71) | <0.001 |
| 术后病理T分期 | [7,9] | 随机效应模型 | 4.30(2.43,7.63) | <0.001 | 固定效应模型 | 3.77(2.58,5.51) | <0.001 |
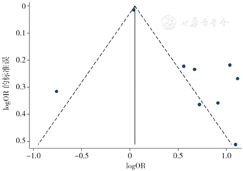
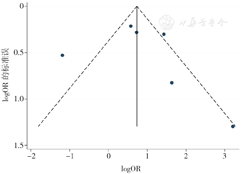
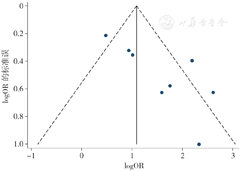
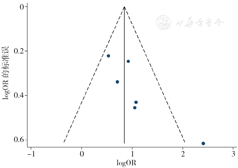
使用漏斗图法和Egger's检验对纳入研究数较多的Meta分析进行偏倚分析,结果显示,术前PSA(t=2.84,P=0.025)、术后病理T分期(t=3.43,P=0.014)和术后Gleason评分(t=2.82,P=0.048)的漏斗图分布不对称,存在发表偏倚;术前临床T分期漏斗图分布对称(t=0.32,P=0.764),不存在发表偏倚。以上结果表明本研究纳入的文献存在一定的发表偏倚,这可能与各个危险因素纳入的研究数量较少相关,见图10,图11,图12,图13。




中国最新癌症流行数据指出,前列腺癌已经成为中国男性发病趋势和死亡趋势增长最为显著的恶性肿瘤[2]。因此,前列腺癌的预防和治疗对减轻疾病负担具有重要意义。前列腺癌根治术后PSM是影响手术治疗效果的重要因素,由于PSM受到术前及术后多种因素的影响,因而尽早识别可以预防肿瘤复发和进展。本研究采用Meta分析对纳入的21篇有关中国人群前列腺癌根治术后PSM危险因素的研究进行整合,结果表明影响PSM的危险因素涉及术前PSA、穿刺阳性针数百分比、穿刺Gleason评分、穿刺周围神经侵犯、术前临床T分期、术后病理T分期和术后Gleason评分。
PSA是一种类激肽释放酶,是由前列腺腺泡和导管上皮细胞分泌的具有237个氨基酸残基的丝氨酸蛋白酶。正常情况下,大多数PSA产生后随精液排出体外,少部分进入血液循环,当前列腺炎症或前列腺癌破坏前列腺的屏障时,可导致PSA释放入血[26]。研究表明当PSA水平超过10 mg/ml时,PSM风险明显增加[27],本研究结果与之一致。同时,PSA水平也与前列腺切除术后挽救性放疗(salvage radiotherapy,SRT)抗雄激素治疗结果相关[28]。作为目前唯一公认的诊断前列腺癌的指标,PSA在前列腺癌的预防和治疗中的作用非常关键[29]。穿刺阳性针数百分比是预测前列腺体积的重要指标,可以间接反映肿瘤的大小,术前穿刺阳性针数百分比越大则提示肿瘤体积越大,术后越易发生PSM[30]。TULIAO等[31]指出在小前列腺中,术前穿刺阳性针数能够预测PSM。但是,目前研究认为临床中前列腺穿刺存在差异,而阳性针数百分比可以排除总穿刺针数的影响,更有临床价值[15]。同样,在本研究中穿刺阳性针数作为我国人群前列腺癌根治术后PSM的危险因素不具有统计学意义,而穿刺阳性针数百分比有统计学意义。
穿刺神经周围侵犯是指前列腺针刺活检标本中存在潜在的组织病理学标志物,因此,穿刺病理有神经周围侵犯,则提示癌细胞可能发生在手术切缘之外[32]。一项评估前列腺穿刺神经周围浸润与前列腺癌根治术后PSM的Meta分析也证实穿刺神经周围浸润是前列腺癌根治术后PSM的预测指标[33],本研究结果与之一致。T分期越高,前列腺包膜外受侵的可能性越大,手术切除难度增加,这是肿瘤T分期显著影响术后PSM的原因[34]。WANG等[24]指出术前临床T分期为T3a、T3b的前列腺癌根治术后PSM风险分别为5.116〔95%CI(1.014,25.802),P=0.048〕、9.194〔95%CI(1.798,47.017),P=0.008〕。宫正等[35]发现术后病理T分期越高,前列腺癌根治术后PSM风险越大。本研究发现,术前临床T分期和术后病理T分期均是根治性前列腺切除术后发生PSM的危险因素,与以上研究结果一致。Gleason评分是目前广泛采用的依据前列腺癌组织学评价肿瘤的指标,其在前列腺癌诊断、分级及预后判断中有重要价值。Gleason评分越高肿瘤预后越差,意味着术后PSM的可能性更大。梁迎春等[36]研究发现术后Gleason评分>7分的患者发生PSM的危险是Gleason评分≤7分的4倍〔95%CI(1.911,8.849),P=0.001〕,术后Gleason评分也是生化复发的独立影响因素〔HR=1.920,95%CI(1.384,2.665),P=0.001〕。本研究依据手术方式进行亚组分析显示,不同手术方式中前列腺癌PSM的危险因素各不同。鉴于我国前列腺癌患者很多初诊时已为晚期,因此,在临床工作中,更应该加强前列腺癌的筛查和早诊、早治,这对于预防PSM有非常重要的意义。
本研究存在一定的局限性:(1)部分文献质量评分偏低,导致偏倚的产生无法避免;(2)部分危险因素纳入文献较少;同时,漏斗图结果显示,纳入的研究有一定的选择性偏倚,这可能影响结果准确性;(3)本研究纳入的文献为病例对照研究,受研究设计所限,各种偏倚无法避免。因此,今后还需开展多中心、大样本的流行病学研究进一步明确前列腺癌根治术后PSM的相关危险因素。
综上所述,术前高PSA、高穿刺阳性针数百分比、高穿刺Gleason评分、穿刺周围神经侵犯、术前高级别临床T分期、术后高级别病理T分期和术后高Gleason评分是中国人群前列腺癌根治术后PSM的危险因素。因此,对于接受前列腺癌根治术的患者需要给予一定的重视并采取相应的干预措施,以期降低术后PSM、减少生化复发,改善患者生活质量。
靳通通,吴王剑,付豪,等.中国人群前列腺癌根治术后切缘阳性危险因素的Meta分析[J].中国全科医学,2023,26(17):2147-2154.[www.chinagp.net]
JIN T T,WU W J,FU H,et al. Risk factors for positive surgical margins after radical prostatectomy in Chinese men:a meta-analysis[J]. Chinese General Practice,2023,26(17):2147-2154.
本文无利益冲突。






























