
2019年国家卫生健康委启动了紧密型县域医共体的建设工作,以强化基层慢性病管理,各县域医共体试点慢性病管理模式构建情况不尽相同。新都区作为四川省首批国家紧密型县域医共体建设试点县之一,在医防融合慢性病管理创新模式的构建过程中进行了理论创新和实践创新两个维度的探索,为我国基层紧密型医共体的创新发展提供了一种思路。
结合国际整合型医疗模式的经验,分析新都区紧密型县域医共体医防融合慢性病管理创新模式及其成效。
2019年6月至2022年6月,新都区在区卫生健康局牵头下,构建了"1个中心,2个整合,3个变革,4个保障"的医防融合慢性病管理模式,强化以高血压、糖尿病为主的慢性病管理工作。
截至2022年6月,全区高血压、糖尿病规范化管理人数较建设初期增长50.87%;其中糖尿病、高血压管理人数分别增长55.28%、49.04%;糖尿病患者中糖化血红蛋<7%的人群比例、高血压患者中血压<140/90 mmHg(1 mmHg=0.133 kPa)的人群比例也在近1年内分别增长了70.69%、115.28%;全区基层门诊量在一年内增长了14.30%,其中高血压、糖尿病的门诊量增长达36.01%;1年内医共体内下转患者增长了14.55%;并打造了一批基层医防融合转型示范单位。
新都区紧密型县域医共体医防融合的创新型慢性病管理模式,对基层慢性病管理提质增效有明显效果。

本刊2023年版权归中国全科医学杂志社所有
未经编辑部许可,不得任意转载和摘编
本刊所发表作品仅为作者观点,并不代表编委会和编辑部意见
如有印装质量问题请向本刊发行部调换
慢性病已经成为我国居民当前阶段面临的主要健康问题。慢性病导致的死亡人数占全国总死亡人数的86.6%,其导致的疾病负担占总疾病负担的70%[1]。为加强基层慢性病管理,2017年4月国务院办公厅印发《关于推进医疗联合体建设和发展的指导意见》(国办发〔2017〕32号),明确指出组建县域医共体,提出"以县级医院为龙头、乡镇卫生院为枢纽、村卫生室为基础的县乡一体化管理",推进基层慢性病预防、治疗、管理相结合。为规范县域医共体建设,2019年国家卫生健康委启动了紧密型县域医疗卫生共同体建设试点工作。截至2020年底,全国共组建县域医共体4 028个[2]。在基层慢性病管理模式方面我国曾进行过一系列的实践探索。早在1999年,国家卫生健康委在《关于发展城市社区卫生服务的若干意见》中就提到了以"慢性病人"为重点、"防治结合"。2018年随着国家相关文件[3,4]的出台,医防融合的慢性病管理理念被注入国家基本公共卫生服务项目和家庭医生签约工作。而推进医防融合也是"健康中国"战略的重要手段之一。无论是"防治结合"还是医防融合,均依托整合医疗的示范理念为慢性病管理雏形,如杭州市医联体[5]、深圳市罗湖集团的医联体模式[6]、北京社区"知己健康管理新模式"[7]、湖北黄陂健联体模式[8,9]。这些整合型医疗服务均以基层医疗卫生机构为着力点,以全科医生为核心,依托信息整合平台,从体系、机构、专业及临床服务各层面进行多维度的整合,从而构建多学科、"全专联合"的慢性病管理平台[8,10,11,12],实现了增加慢性病管理达标率、提高患者满意度、降低医疗成本等服务效能。但这些模式在整合机构、健康干预途径、支付手段、健康绩效评估等方面还存在一些问题[13],尤其是信息系统的深度整合方面尚需细化。作为四川省首批国家级紧密型县域医共体试点县的新都区,在试点建设中落实慢性病管理机构整合、信息系统深度整合、绩效评估改革等方面工作做出了创新探索。本文通过对新都区医防融合慢性病管理模式的创新及取得的成效进行介绍,同时分析及比较国际整合型医疗模式的经验,以期为医共体建设下慢性病管理模式的构建提供经验参考。
新都区是成都市市辖区之一,位于成都市北部,总面积约497 km2,辖13个镇(街道)、255个村(社区),常住人口超162万,65岁以上老年人近21万。全区现有各级各类医疗机构676家,其中三级医院3家,二级医院5家,乡镇卫生院(社区卫生服务中心)15家,村(社区)卫生站282家。新都区医防融合慢性病管理模式建立历经3个阶段:家庭医生签约服务转型阶段(2019年6月至2020年7月)、慢性病管理服务中心初步建立阶段(2020年8月至2021年9月)、医防融合慢性病管理模式成型、全区推广阶段(2021年10月至2022年9月)。
该阶段以石板滩乡镇卫生院为试点建立家庭医生团队(家庭医生+公共卫生人员+村医),其将公共卫生和基本医疗服务整合,对高血压、糖尿病(简称"两病")人群进行医防融合的签约管理,并推广到全区15个乡镇卫生院(社区卫生服务中心)。2019年8月,新都区被国家卫生健康委员会批准为四川省37家紧密型县域医疗卫生共同体建设试点县之一。
2020年8月,新都区建立慢性病管理服务中心,专科医生加入家庭医生团队,升级为"1+3+N"的医防融合团队,分工协作对患者进行全程、全方位、持续管理,整合各信息系统,构建质量监测平台。新都区医院、新都区二医院与12家乡镇卫生院形成医共体协作服务。
在此阶段,慢性病服务体系建立,实现全区3个等级医院及15家乡镇卫生院全覆盖,"两病"管理综合目标达标,提升效果显现,惠及新都区7万余"两病"患者。同期通过数据平台辅助识别出3.3万余例尚未诊断的"两病"患者,以及8.6万余例血压高值、糖尿病前期患者,显著提升了慢性病筛查、诊断能力,慢性病的一级预防、二级预防体系逐渐形成。
新都区慢性病管理中心在区卫生健康局的领导下,将慢性病管理服务中心设立在区人民医院,医院院长任中心主任,办公室设立在医院对外事业部,与区疾病预防控制中心一起履行全区慢性病管理、督导、考核、质量控制及培训的职能。下设3个分中心,分别是区人民医院、区二医院、区中医院分中心,每个分中心与4~6个卫生院建立双向转诊协同服务的关系,组建成"1+3+N"的服务团队对全区慢性病("两病")人群进行管理(图1)。
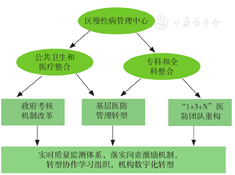

新都区对慢性病管理模式主要进行了理论创新和实践创新。
横向整合公共卫生和医疗服务:将群体公共卫生服务(如建档、体检、随访等)转变为具有个体化的临床流程(如慢性病筛查、风险评估、健康管理等);同时,在诊疗流程中,植入了预防医学服务,如在门诊流程中增加公共卫生建档及慢性病患者签约服务,在体检流程中增加慢性病筛查服务,在出院流程中增加慢性病患者签约及随访服务。
纵向整合专科服务与全科服务:一方面,将专科医生分配到家庭医生团队形成稳定的责任机制和分工协同机制;另一方面,对慢性病患者进行风险分级分类管理,指标异常者申请专科协同管理,病情复杂危重者通过绿色通道上转,病情稳定者则下转回家庭医生团队。
"1个中心":由"成都市新都区慢性病管理服务中心"进行统一的管理、培训、绩效分配调控,区内统一慢性病质量评价体系进行质控。中心的创新:通过信息技术整合慢性病相关的公共卫生及医疗服务数据,建立实时监测及质控系统。这种类似"慢性病GPS"的监控体系同时也能实现对慢性病人群的分级分类责任制管理。
"3个变革":(1)医防融合队伍重构。构建"1+3+N"慢性病服务团队,即1名专科医师+3人组成的家庭医生团队(家庭医生、公共卫生人员、护士)+N个村医。其中家庭医生负责:领导团队;解决患者疾病问题、进行转诊决策、制定健康管理计划;团队内部人员的培训;识别人群管理主要问题,组织开展团队例会。医生助理(公共卫生人员+护士)负责:辅助医生收集病史并记录信息,数据驱动识别人群管理主要问题,为居民提供预约、建立个人档案与门特档案、随访、体检资料收集服务和健康教育。村医:对辖区内的慢性病患者进行随访;识别高风险人群,通知预约者到团队医生处接受管理,对居民进行群体健康教育;参与家庭医生团队周例会,针对重点需关注的人群进行病案讨论。专科医生:负责团队疾病质量控制工作,定期为团队签约居民提供线上或线下会诊,对团队成员进行基于临床指南的标准化培训。(2)机构医防融合管理转型。首先,推动机构领导转变意识,从卫生健康局牵头到中心、分中心均由院长直接"挂帅",反映了领导的重视及决心;其次,调整机构的管理组织架构和业务流程,最关键是调整绩效结构以激发团队动力。(3)政府公共卫生考核机制改革。中心调整了"老年人、高血压、糖尿病"相关的质量绩效考核指标,改变公共卫生服务工作以工作量为主的传统考核方式,逐步过渡到追求质量及临床效果。在公共卫生工作量考评上更侧重"两病"人群的指南遵从度和综合目标的达标率,比如在糖尿病人群中增加考核血糖、血压、血脂的达标率,以及眼底、肾病、足病的筛查率,新都区将这些评价指标结构化,以百分制的方式实时显示"两病"人群的管理效果。同时,新都区积极探索公共卫生经费项目化打包,鼓励区级龙头医院积极参与公共卫生项目,引导公共卫生与临床医疗的融合。
实施"4个保障"措施,以提升医防融合转型质量并使其持续推进。(1)建立实时慢性病质量监测体系:借助区医共体的慢性病管理"GPS"地图,可高效地分析各服务机构及团队的服务业绩和彼此之间的差距。(2)落实问责激励机制:中心以监测数据为导向,每个季度对医共体成员的慢性病管理成效进行排名,推广优秀团队及机构的先进经验,帮助后进团队分析问题;根据团队慢性病管理的质量评分进行公共卫生慢性病管理考核,分配公共卫生慢性病管理经费;基于"全专协同"服务激励机制,鼓励专科医生参与基层慢性病管理工作,专科医生作为家庭医生团队的技术支持及培训指导者,会奖励其一部分团队因质量评分所获得的绩效,这也意味着公共卫生经费在医共体内跨机构进行分配,实现了利益共同体模式。(3)构建一线转型共同学习机制:中心引进转型学习型协作联盟(TLC)的机制,持续提升基层卫生服务能力。TLC机制已在美国多个项目中取得了良好的效果[14,15],本市其他辖区也有经验可供参考[16]。主要通过组建全区慢性病医防融合转型的教练组,选择种子团队进行转型的定向突破,充分调动一线人员参与变革的积极性,支持多个基层医疗卫生机构共同学习、加快改革。(4)推动基层医疗卫生机构数字化转型:新都区通过数字化技术,搭建了公共卫生、基本医疗、签约服务核心业务系统间互联互通的医共体信息融合平台;建立慢性病管理信息系统,固化基于循证医学的慢性病管理服务流程,形成了动态健康档案大数据平台,为开展数据驱动下的主动化的人群健康干预行动提供有力支持。
借鉴美国国家保险质量调查委员会(NCQA)在美国初级保健中使用的糖尿病评价体系[17]、英国质量与结果框架(QOF)评价体系中的高血压质量评价标准[18]、《中国2型糖尿病防治指南(2020年版)》[19]、《中国高血压防治指南(2018年修订版)》[20]、国家基本公共卫生服务规范(第三版)[21],并采用Delphi专家咨询法构建的质控标准[22],最终确定糖尿病质量评分主要内容包括糖化血红蛋白(HbA1c)<7%人群比例、血压<130/80 mmHg(1 mmHg=0.133 kPa)人群比例、低密度脂蛋白胆固醇(LDL-C)<1.8 mmol/L人群比例、1年内眼底筛查率、1年内肾病筛查率等指标,高血压质量评价内容类似。
通过近3年的工作,新都区慢性病管理数量、质量、效果、绩效得到明显提升:全区规范化"两病"管理人数突破7万人,为医共体建设初期的150.87%;全区糖尿病人群在12个月时间,管理人数由14 041人增加到21 803人,增长55.28%,其中HbA1c<7%和血压<130/80 mmHg人群比例分别增加3.40%和5.82%,糖尿病质量评分也提升了81.8%;高血压患者中血压<140/90 mmHg人群比例在近1年内增加了32.82%(表1,表2)。
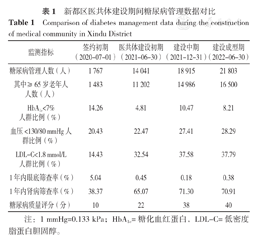
新都区医共体建设期间糖尿病管理数据对比
Comparison of diabetes management data during the construction of medical community in Xindu District
新都区医共体建设期间糖尿病管理数据对比
Comparison of diabetes management data during the construction of medical community in Xindu District
| 监测指标 | 签约初期(2020-07-01) | 医共体建设初期(2021-06-30) | 建设中期(2021-12-31) | 建设成型期(2022-06-30) |
|---|---|---|---|---|
| 糖尿病管理人数(人) | 1 767 | 14 041 | 18 915 | 21 803 |
| 其中≥65岁老年人人数(人) | 1 483 | 11 202 | 14 986 | 16 500 |
| HbA1c<7%人群比例(%) | 14.26 | 4.81 | 10.47 | 8.21 |
| 血压<130/80 mmHg人群比例(%) | 20.43 | 22.47 | 27.41 | 28.29 |
| LDL-C<1.8 mmol/L人群比例(%) | 14.43 | 32.54 | 37.58 | 37.79 |
| 1年内眼底筛查率(%) | 5.04 | 0.45 | 0.18 | 0.38 |
| 1年内肾病筛查率(%) | 38.37 | 65.07 | 71.30 | 70.91 |
| 糖尿病质量评分(分) | 10 | 22 | 38 | 40 |
注:1 mmHg=0.133 kPa;HbA1c=糖化血红蛋白,LDL-C=低密度脂蛋白胆固醇。
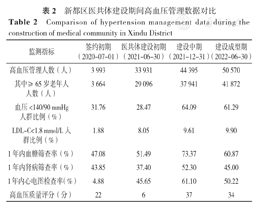
新都区医共体建设期间高血压管理数据对比
Comparison of hypertension management data during the construction of medical community in Xindu District
新都区医共体建设期间高血压管理数据对比
Comparison of hypertension management data during the construction of medical community in Xindu District
| 监测指标 | 签约初期(2020-07-01) | 医共体建设初期(2021-06-30) | 建设中期(2021-12-31) | 建设成型期(2022-06-30) |
|---|---|---|---|---|
| 高血压管理人数(人) | 3 993 | 33 931 | 44 395 | 50 570 |
| 其中≥65岁老年人人数(人) | 3 664 | 29 096 | 37 941 | 41 872 |
| 血压<140/90 mmHg人群比例(%) | 31.76 | 28.47 | 64.09 | 61.29 |
| LDL-C<1.8 mmol/L人群比例(%) | 1.88 | 8.05 | 9.61 | 9.90 |
| 1年内血糖筛查率(%) | 47.08 | 51.49 | 73.37 | 60.87 |
| 1年内肾病筛查率(%) | 43.85 | 37.40 | 52.30 | 45.00 |
| 1年内心电图检查率(%) | 4.88 | 45.65 | 61.10 | 50.22 |
| 高血压质量评分(分) | 22 | 6 | 37 | 34 |
全区公共卫生服务也协同提升:新都区在成都市基本公共卫生服务项目及家庭医生签约服务市级绩效评价排名由2020年度第14名上升到2021年度第8名,被成都市卫生健康委员会评为2021年基本公共卫生服务项目及家庭医生签约服务先进单位。
全区基层门诊量从2020年的1 269 155人次增加到2021年的1 450 592人次,增长达14.30%,尤其是"两病"门诊量从2020年的170 187人次增加到2021年的231 479人次,增长达36.01%;2021年医共体内各基层医疗卫生机构共上转1 070人次,上转率为0.23%,下转913人次,较2020年下转797人次增长率为14.55%。
示范单位包括石板滩街道卫生院、龙虎卫生院、三河卫生院。其中,石板滩街道卫生院为家庭医生团队示范典型。该卫生院刘灵医师团队已实现慢性病患者管理的质量和数量大幅提升:以其团队管理的糖尿病患者为例,质量评分从10分提升为55分,规范管理慢性病患者人数从337人提升为1 298人;门诊特殊疾病人数从284人增长为1 050人,门诊人次增长87.9%;团队业务年收入增长383万元,机构业务增长21%。与此同时,石板滩的公共卫生全区排名从第15名上升为第1名,形成了医疗和公共卫生业务相互促进的良性循环。
慢性病管理是一个世界性难题,发达国家和国际组织曾以多种方式探索不同的慢性病管理模式[23,24,25]。早在20世纪70年代,美国的凯撒医疗集团(Kaiser Permanente)、美国的责任医疗组织(ACOs)、英国的国家医疗服务体系(NHS)就尝试开展以基层为主的整合型医疗服务[26,27,28]。目前,以美国学者Wagner提出的慢性病照护模式(CCM)和WHO在CCM基础上设计的创新型慢性病管理框架(ICCC)应用较为广泛[29,30,31]。前者在患者、医务人员、医疗政策共同干预的基础上提出了慢性病管理的组织模式[29],整合卫生系统、服务提供系统、自我管理支持、决策支持、临床信息系统、社区资源六大要素,倡导在患者和医务人员团队之间建立高效的互动关系。后者由患者及家庭、社区伙伴、卫生保健工作组(微观),社区资源/卫生保健组织(中观),政策(宏观)3个层级组成[32],强调循证决策、系统整合、慢性病全程管理[33]。新都区慢性病管理模式主要由区卫生健康局(政策支持、资源统筹)、区慢性病管理服务中心、基层医疗卫生机构"1+3+N"的慢性病服务团队3个层级组成,新都区模式中以慢性病监测数据为依据,整合机构,进行慢性病全程管理,和上述模式有类似之处。对于我国紧密型县域医共体慢性病管理模式构建的探索,新都区的模式可以提供一定的借鉴。
国内外整合型医疗服务为主导的慢性病管理模式中,多以基层常见慢性病("两病")作为突破口[34,35,36,37]。我国基层慢性病管理也可因地制宜地以"两病"或其他基层常见慢性病管理为突破口,将医防融合体现在深度整合中——整合公共卫生和医疗服务、专科与全科,将一体化结构下"防、治、管"结合及上下衔接落到实处,在慢性病患者的监测、随访、门诊、住院一系列流程上实现实时监测,促进医疗资源的双向流动。具体来说:基层医疗卫生机构可以将慢性病门诊与签约建档相结合,县域医共体内部在县级医院和基层医疗卫生机构间有效落实双向转诊,县级医院专科医师下沉至慢性病管理团队,夯实慢性病临床诊疗和管理等。
在统一的质控体系下,各级基层医疗卫生机构间管理的同质化相对较高,在后期进行效果评价、绩效分配方面可有稳定、可靠的依据。比如,新都区医共体在进行慢性病管理过程中,依托美国NCQA、英国QOF质量评价体系和中国临床实践指南[17,18,19,20],并根据县域慢性病特点构建了统一的质控体系。另外,对建立的区域慢性病质控体系进行大数据验证和评价,也是在对该模式进行推广时需要进行的下一步研究工作。
国内外以整合型医疗服务为基础的慢性病管理模式,反复强调用来整合健康信息的信息技术的质量问题、信息管理系统的连续性问题[26,38],甚至建议构建高度整合的专业信息化平台,实现统一数据共享、会诊转诊、实时监测、全程管理的协作[13]。在我国,公共卫生数据平台、慢性病签约平台、临床诊疗平台三大平台数据互联互通,对于全程慢性病管理意义重大。依托5G+互联网数字技术,收集慢性病实时监测数据,建立起数据监测平台,可以实现在卫生决策制定、慢性病患者的主动性干预、问责激励机制等流程中以数据为导向,及时发现和解决凸显的问题。信息融合和数据监测整合平台的建立是紧密型县域医共体管理效能提升的基石,也是整合型慢性病管理模式对信息系统深度整合需求的再一次验证。
实践证明,TLC机制对国内整合医疗行之有效,可以持续提升基层团队成员学习能力[16,39],值得推广。TLC机制可以提高基层临床医生主动学习、以问题为导向学习的内驱力,在数据驱动下,促进医疗资源针对性、持续性下沉(比如,由基层全科医生发起,以解决慢性病管理中临床问题为导向,县级医院专科医生有针对性地进行系统性帮扶培训,并形成长期机制,不断更新)。
新都区模式的探索工作取得了一定的成效,但也有一些问题需要进一步思考和讨论:(1)数字平台为慢性病管理提供了精准的数据导向,但其搭建和维护需要持续的资金投入,除了政府财政帮扶,需要思考如何根据县域实际情况引入第三方进行互利合作,以利于长期协调发展。(2)县域原卫生系统的人事管理分配制度限制了医共体的部分绩效激励分配的效率,特别是县级医院优质医疗资源下沉后,如何更好地激发上级专科医生的动力、更精准地把握绩效激励值得思考,除了以数据为导向,可能还需要进一步加大政策倾斜力度以进行支持。
本文无利益冲突。
邓宏宇,吴淼淼,杨正,等.紧密型县域医共体医防融合慢性病管理创新模式构建研究[J].中国全科医学,2023,26(22):2720-2725. DOI:10.12114/j.issn.1007-9572.2023.0150.[www.chinagp.net]
DENG H Y,WU M M,YANG Z,et al. Construction of an innovative model of chronic disease management in compact county medical alliance with treatment-prevention integration[J]. Chinese General Practice,2023,26(22):2720-2725.



























