
已有研究表明血脂之间的不一致性与冠心病患者发生严重冠状动脉事件相关,可能会导致冠状动脉事件的发生风险被高估或低估。目前残粒脂蛋白胆固醇(RLP-C)与非高密度脂蛋白胆固醇(non-HDL-C)水平不一致性的临床意义尚不明确。
研究RLP-C和non-HDL-C之间的不一致性与冠心病患者冠状动脉狭窄严重程度的相关性。
回顾性分析既往血压正常高值队列研究数据库中于2004年1月—2014年12月进行冠状动脉造影检查具备完整冠状动脉造影记录且Gensini评分可完整计算的冠心病患者共398例,根据队列中RLP-C和non-HDL-C水平的中位数将纳入患者分为4组:一致低RLP-C组(RLP-C<RLP-C中位数且non-HDL-C<non-HDL-C中位数,n=129),不一致低RLP-C组(RLP-C<RLP-C中位数且non-HDL-C≥non-HDL-C中位数,n=69),不一致高RLP-C组(RLP-C≥RLP-C中位数且non-HDL-C<non-HDL-C中位数,n=67)和一致高RLP-C组(RLP-C≥RLP-C中位数且non-HDL-C≥non-HDL-C中位数,n=133)。采用Gensini评分系统评估冠状动脉狭窄的严重程度。比较4组患者的基线资料,通过Pearson相关分析RLP-C和non-HDL-C之间的相关性,通过Logistic回归分析探究RLP-C和non-HDL-C水平不一致性与冠状动脉狭窄严重程度的相关性。
纳入的患者中有34%(136/398)合并血脂水平不一致现象。一致低RLP-C组、不一致低RLP-C组、不一致高RLP-C组和一致高RLP-C组中分别有15.5%、18.9%、32.3%和24.9%的患者出现严重冠状动脉狭窄。Logistic回归分析结果显示,RLP-C和non-HDL-C的不一致性与冠状动脉狭窄严重程度之间存在相关性(P<0.05)。分别选取不一致低RLP-C组和不一致高RLP-C组与一致组进行Logistic回归分析,结果显示,在校正性别、年龄、吸烟、饮酒、他汀类药物使用情况和是否患有糖尿病等混杂因素后,不一致亚组中低RLP-C与患者发生严重冠状动脉狭窄无关〔OR=0.958,95%CI(0.473,1.939),P=0.905〕,而高RLP-C与患者发生严重冠状动脉狭窄相关〔OR=2.084,95%CI(1.110,3.912),P=0.022〕。经多因素Logistic回归模型校正后,RLP-C仍是严重冠状动脉狭窄风险的强预测因子〔OR=1.911,95%CI(1.253,2.914),P=0.003〕。
合并高RLP-C和低non-HDL-C水平患者中RLP-C和non-HDL-C水平不一致性与其冠状动脉狭窄的严重程度相关,未来有潜力成为在传统血脂指标基础上用以预测冠心病患者发生严重冠状动脉狭窄的新型预测因素,并且独立于年龄、性别和其他危险因素。

本刊2023年版权归中国全科医学杂志社所有
未经编辑部许可,不得任意转载和摘编
本刊所发表作品仅为作者观点,并不代表编委会和编辑部意见
如有印装质量问题请向本刊发行部调换
残粒脂蛋白胆固醇(RLP-C)已被证明独立于传统的脂质参数〔低密度脂蛋白胆固醇(LDL-C)、三酰甘油(TG)和总胆固醇(TC)〕与缺血性心脏病(IHD)密切相关[1,2,3,4]。RLP-C在临床实践中预测缺血性心脏病预后的价值越来越受到关注。非高密度脂蛋白胆固醇(non-HDL-C)几乎包含所有动脉粥样硬化的致病因子,如LDL-C、极低密度脂蛋白胆固醇(VLDL-C)和中密度脂蛋白胆固醇(IDL-C)等。有研究表明non-HDL-C比LDL-C能更好地预测致命心血管疾病事件的发生,一些国家和国际指南也推荐将non-HDL-C作为降脂治疗的次要目标[5,6]。哈佛大学医学院布莱根妇女医院的MORA教授最先提出脂质水平之间的不一致性可能对冠状动脉疾病(CAD)的严重程度具有预测作用,之后其他研究者又在此基础上对血脂不一致性的问题进行了更深入的研究[7,8,9],研究发现,当LDL-C水平与non-HDL-C水平不一致时,冠状动脉事件的发生风险可能被低估或高估。近年来,RLP-C在动脉粥样硬化中发挥着越来越重要的作用,且目前还少有研究探讨RLP-C和non-HDL-C之间的不一致性是否与CAD患者冠状动脉病变的严重程度相关,因此,本研究旨在探究两者之间的相关性。
选取既往高血压队列研究数据库中于2004年1月—2014年12月在北部战区总医院进行冠状动脉造影检查具有完整冠状动脉造影记录和Gensini评分的421例冠心病患者进行回顾性分析,进一步排除23例基线资料不完整的患者后,最终确定398例患者作为研究对象。入选患者均未合并免疫系统疾病、肝肾功能衰竭、甲状腺功能减退/亢进、库欣综合征、家族性高脂血症等引起继发性高胆固醇血症的疾病。本研究符合《赫尔辛基宣言》及其后续修订版本中的伦理要求,随访患者均在电话随访中表示知情并同意(患者纳入及处理流程见图1)。
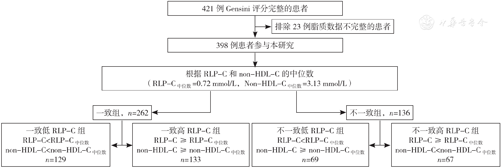

注:RLP-C=残粒脂蛋白胆固醇,non-HDL-C=非高密度脂蛋白胆固醇。
收集患者性别、年龄、体质指数、空腹血糖、收缩压、饮酒(过去一年中平均每月至少饮酒1次)、吸烟(连续或累计吸烟≥6个月)及是否合并糖尿病和冠心病家族史、入院时他汀类药物和抗血小板药物的使用情况。
以冠状动脉造影检查结果作为诊断CAD的金标准,即冠状动脉狭窄累及主要分支并且狭窄程度≥50%。Gensini评分是一套血管造影评分系统,目前已广泛用于评估CAD的严重程度[10]。每位患者的Gensini评分由两名经验丰富的心脏病专家(副主任医师及以上)根据其血管造影结果独立计算,若两名专家对评分结果计算不一致则由第三位医师再次评价。Gensini评分计算原理:管腔狭窄25%、50%、75%、90%、99%和血管完全闭塞患者的基线评分分别计为1、2、4、8、16、32分,病变在冠状动脉树中的左主干、左前降支或回旋支近端、左前降支中段、左前动脉远端、右冠状动脉、边缘钝血管、其他分支血管的位置评分分别计为5、2.5、1.5、1、1、1、0.5分,基线评分和位置评分相乘计算Gensini评分。Gensini评分≥20分的患者被认为患有严重CAD,大约等同于左前降支动脉狭窄≥70%[10]。
在冠状动脉造影术前采集患者空腹静脉血,测定TC、TG、LDL-C、HDL-C水平,计算RLP-C和non-HDL-C参数:RLP-C=TC-(LDL-C+HDL-C)[11]:non-HDL-C=TC-HDL-C[8]。将纳入的患者分为一致低RLP-C组(RLP-C<RLP-C中位数和non-HDL-C<non-HDL-C中位数,n=129)、一致高RLP-C组(RLP-C≥RLP-C中位数和non-HDL-C≥non-HDL-C中位数,n=133)、不一致低RLP-C组(RLP-C<RLP-C中位数和non-HDL-C≥non-HDL-C中位数,n=69)和不一致高RLP-C组(RLP-C≥RLP-C中位数和non-HDL-C≥non-HDL-C中位数,n=67)。
采用SPSS 26.0统计学软件进行数据分析。计数资料以频数和百分比表示,组间比较采用χ2检验;符合正态分布的计量资料以( ±s)表示,多组间比较采用方差分析;不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用Kruskal-Wallis H检验,组间两两比较采用Mann-Whitney U检验。为降低I类错误的发生概率,对分类变量组间差异的P值进行Bonferroni校正。将RLP-C中位数和non-HDL-C中位数进行了对数转换后,采用Pearson相关分析二者之间的相关性。采用多因素Logistic回归分析探究RLP-C和non-HDL-C之间的不一致性是否为严重CAD的危险因素。缺失数据(缺失总数不超过20%)采用多重插补的方法进行填充。以P<0.05为差异有统计学意义。
±s)表示,多组间比较采用方差分析;不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用Kruskal-Wallis H检验,组间两两比较采用Mann-Whitney U检验。为降低I类错误的发生概率,对分类变量组间差异的P值进行Bonferroni校正。将RLP-C中位数和non-HDL-C中位数进行了对数转换后,采用Pearson相关分析二者之间的相关性。采用多因素Logistic回归分析探究RLP-C和non-HDL-C之间的不一致性是否为严重CAD的危险因素。缺失数据(缺失总数不超过20%)采用多重插补的方法进行填充。以P<0.05为差异有统计学意义。
研究对象的平均年龄为(58.9±7.4)岁,收缩压平均值为(129±8)mmHg(1 mmHg=0.133 kPa),14.5%(58例)的患者饮酒,33.4%(133例)的患者合并糖尿病,24.4%(97例)的患者有冠心病家族史合并,近一半的患者服用他汀类药物,16.1%(64例)的患者存在多支冠状动脉病变;Gensini评分为4(2,15)分;LDL-C、RLP-C和non-HDL-C的平均水平分别为(2.46±0.81) mmol/L、(0.76±0.54) mmol/L和(3.23±0.94) mmol/L,具体基线资料、血管造影参数及脂质参数特点见表1。

研究人群基线资料、血管造影参数及脂质参数特点(n=398)
Characteristics of baseline data,angiographic and lipid parameters characteristics of the study population
研究人群基线资料、血管造影参数及脂质参数特点(n=398)
Characteristics of baseline data,angiographic and lipid parameters characteristics of the study population
| 项目 | 数值 |
|---|---|
| 基线资料 | |
年龄( ±s,岁) ±s,岁) | 58.9±7.4 |
| 男/女 | 223/175 |
体质指数( ±s,kg/m2) ±s,kg/m2) | 24.9±3.0 |
空腹血糖( ±s,mmol/L) ±s,mmol/L) | 6.14±2.67 |
收缩压( ±s,mmHg) ±s,mmHg) | 129±8 |
| 饮酒〔例(%)〕 | 58(14.5) |
| 吸烟〔例(%)〕 | 176(44.2) |
| 糖尿病〔例(%)〕 | 133(33.4) |
| 冠心病家族史〔例(%)〕 | 97(24.4) |
| 入院时使用他汀类药物〔例(%)〕 | 179(44.9) |
| 入院时使用抗血小板药〔例(%)〕 | |
| 血管造影参数 | 335(84.1) |
| 多支冠状动脉病变〔例(%)〕 | 64(16.1) |
| 多支架植入〔例(%)〕 | 36(9.0) |
| Gensini评分〔M(P25,P75),分〕 | 4(2,15) |
| 脂质参数 | |
TC( ±s,mmol/L) ±s,mmol/L) | 4.46±1.11 |
TG( ±s,mmol/L) ±s,mmol/L) | 1.92±1.48 |
LDL-C( ±s,mmol/L) ±s,mmol/L) | 2.46±0.81 |
HDL-C( ±s,mmol/L) ±s,mmol/L) | 1.23±0.35 |
RLP-C( ±s,mmol/L) ±s,mmol/L) | 0.76±0.54 |
non-HDL-C( ±s,mmol/L) ±s,mmol/L) | 3.23±0.94 |
| RLP-C及non-HDL-C之间的不一致性〔例(%)〕 | 136(34.2) |
注:TC=总胆固醇,TG=三酰甘油,LDL-C=低密度脂蛋白胆固醇,HDL-C=高密度脂蛋白胆固醇,RLP-C=残粒脂蛋白胆固醇,non-HDL-C=非高密度脂蛋白胆固醇;1 mmHg=0.133 kPa。
纳入本研究的患者中有34.2%存在RLP-C和non-HDL-C之间的不一致性,Pearson相关分析结果显示RLP-C中位数与non-HDL-C中位数呈正相关(r=0.51,P<0.001),见图2。
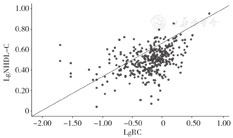

注:RLP-C=残粒脂蛋白胆固醇,non-HDL-C=非高密度脂蛋白胆固醇。
四组间的年龄、体质指数、收缩压、饮酒、吸烟、糖尿病、冠心病家族史、高血压家族史、入院时使用他汀类药物、入院时使用抗血小板药物、多支冠脉病变、多支架植入、Gensini评分=0分,差异无统计学意义(P>0.05)。然而,四组间性别、Gensini评分≥20分、TC、TG、LDL-C、HDL-C、RLP-C、non-HDL-C比较,差异有统计学意义(P<0.05)。一致高RLP-C组男性比例、TC、TG、LDL-C、RLP-C、non-HDL-C高于一致低RLP-C组,TG、RLP-C高于不一致低RLP-C组,TC、TG、HDL-C、non-HDL-C高于不一致高RLP-C组;不一致高RLP-C组Gensini评分、LDL-C、RLP-C高于一致低RLP-C组,TC、LDL-C、HDL-C、RLP-C、non-HDL-C高于不一致低RLP-C组;不一致低RLP-C组TC、LDL-C、HDL-C、non-HDL-C高于一致低RLP-C组(P<0.05),见表2。
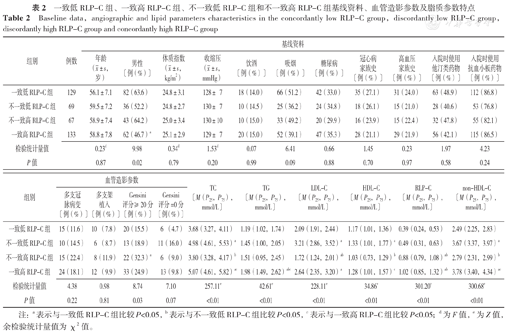
一致低RLP-C组、一致高RLP-C组、不一致低RLP-C组和不一致高RLP-C组基线资料、血管造影参数及脂质参数特点
Baseline data,angiographic and lipid parameters characteristics in the concordantly low RLP-C group,discordantly low RLP-C group,discordantly high RLP-C group and concordantly high RLP-C group
一致低RLP-C组、一致高RLP-C组、不一致低RLP-C组和不一致高RLP-C组基线资料、血管造影参数及脂质参数特点
Baseline data,angiographic and lipid parameters characteristics in the concordantly low RLP-C group,discordantly low RLP-C group,discordantly high RLP-C group and concordantly high RLP-C group
| 组别 | 例数 | 基线资料 | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
年龄( ±s,岁) ±s,岁) | 男性〔例(%)〕 | 体质指数( ±s,kg/m2) ±s,kg/m2) | 收缩压( ±s,mmHg) ±s,mmHg) | 饮酒〔例(%)〕 | 吸烟〔例(%)〕 | 糖尿病〔例(%)〕 | 冠心病家族史〔例(%)〕 | 高血压家族史〔例(%)〕 | 入院时使用他汀类药物〔例(%)〕 | 入院时使用抗血小板药物〔例(%)〕 | ||
| 一致低RLP-C组 | 129 | 56.1±7.1 | 82(63.6) | 24.8±3.1 | 128± 7 | 18(14.0) | 66(51.2) | 42(33.0) | 35(27.1) | 31(24.0) | 63(48.9) | 112(86.8) |
| 不一致低RLP-C组 | 69 | 59.5±7.2 | 36(52.2) | 24.8±2.7 | 130± 7 | 10(14.5) | 25(36.2) | 24(34.8) | 18(26.1) | 15(21.0) | 28(40.6) | 53(76.8) |
| 不一致高RLP-C组 | 67 | 58.9±7.4 | 43(64.2) | 25.0±3.4 | 130±10 | 10(15.0) | 33(49.2) | 20(29.9) | 16(23.9) | 15(22.4) | 32(47.8) | 55(82.1) |
| 一致高RLP-C组 | 133 | 58.8±7.8 | 62(46.7)a | 25.1±2.9 | 129± 7 | 20(15.0) | 52(39.1) | 47(35.3) | 28(21.1) | 29(21.9) | 56(42.1) | 115(86.5) |
| 检验统计量值 | 0.23d | 9.98 | 0.34d | 1.53d | 0.07 | 6.41 | 0.66 | 1.45 | 0.23 | 1.97 | 4.23 | |
| P值 | 0.87 | 0.02 | 0.79 | 0.20 | 0.99 | 0.09 | 0.88 | 0.70 | 0.97 | 0.58 | 0.24 | |
| 组别 | 血管造影参数 | TC 〔M(P25,P75),mmol/L〕 | TG 〔M(P25,P75),mmol/L〕 | LDL-C 〔M(P25,P75),mmol/L〕 | HDL-C 〔M(P25,P75),mmol/L〕 | RLP-C 〔M(P25,P75),mmol/L〕 | non-HDL-C 〔M(P25,P75),mmol/L〕 | |||
|---|---|---|---|---|---|---|---|---|---|---|
| 多支冠脉病变〔例(%)〕 | 多支架植入〔例(%)〕 | Gensini评分≥20分〔例(%)〕 | Gensini评分=0分〔例(%)〕 | |||||||
| 一致低RLP-C组 | 15(11.6) | 10 (7.8) | 20(15.5) | 6 (4.7) | 3.68(3.27,4.11) | 1.19(1.02,1.74) | 2.09(1.91,2.44) | 1.17(1.01,1.36) | 0.39(0.24,0.53) | 2.49(2.25,2.83) |
| 不一致低RLP-C组 | 10(14.5) | 6 (8.7) | 13(18.9) | 11(16.0) | 4.98(4.61,5.53)a | 1.45(1.00,2.05) | 3.21(2.86,3.52)a | 1.33(1.01,1.77)a | 0.49(0.31,0.63) | 3.67(3.37,3.97)a |
| 不一致高RLP-C组 | 15(22.4) | 8(11.9) | 22(32.3)a | 6 (9.0) | 3.80(3.28,4.17)b | 1.51(0.95,2.45) | 1.72(1.24,2.01)ab | 1.03(0.73,1.29)b | 0.88(0.79,1.08)ab | 2.79(2.31,2.99)b |
| 一致高RLP-C组 | 24(18.1) | 12 (9.9) | 33(24.9) | 13(9.8) | 5.07(4.61,5.82)ac | 1.98(1.49,2.62)abc | 2.64(2.35,3.20)a | 1.28(1.01,1.57)c | 1.02(0.85,1.32)ab | 3.78(3.40,4.34)ac |
| 检验统计量值 | 4.38 | 0.98 | 8.74 | 7.10 | 257.11e | 42.61e | 228.11e | 34.86e | 301.20e | 300.68e |
| P值 | 0.22 | 0.81 | 0.03 | 0.07 | <0.01 | <0.01 | <0.01 | <0.01 | <0.01 | <0.01 |
注:a表示与一致低RLP-C组比较P<0.05,b表示与不一致低RLP-C组比较P<0.05,c表示与一致高RLP-C组比较P<0.05;d为F值,e为Z值,余检验统计量值为χ2值。
以是否患有严重冠状动脉狭窄为因变量(赋值:Gensini评分≥20分=1,Gensini评分<20分=0),以ALP-C及non-HDL-C之间是否一致(赋值:一致=0,不一致=1)为自变量进行Logistic回归分析。根据临床经验及既往研究结果,分别校正年龄、性别、吸烟、饮酒、他汀类药物使用和糖尿病史后进行Logistic回归分析,均未见RLP-C及non-HDL-C之间的不一致性与严重冠状动脉狭窄之间存在关联(P>0.05,表3)。
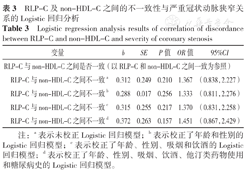
RLP-C及non-HDL-C之间的不一致性与严重冠状动脉狭窄关系的Logistic回归分析
Logistic regression analysis results of correlation of discordance between RLP-C and non-HDL-C and severity of coronary stenosis
RLP-C及non-HDL-C之间的不一致性与严重冠状动脉狭窄关系的Logistic回归分析
Logistic regression analysis results of correlation of discordance between RLP-C and non-HDL-C and severity of coronary stenosis
| 变量 | b | SE | P值 | OR值 | 95%CI |
|---|---|---|---|---|---|
| RLP-C与non-HDL-C之间是否一致(以RLP-C和non-HDL-C之间一致为参照) | |||||
| RLP-C与non-HDL-C之间不一致a | 0.312 | 0.249 | 0.210 | 1.367 | (0.838,2.227) |
| RLP-C与non-HDL-C之间不一致b | 0.288 | 0.017 | 0.256 | 1.333 | (0.811,2.276) |
| RLP-C与non-HDL-C之间不一致c | 0.315 | 0.255 | 0.217 | 1.370 | (0.831,2.258) |
| RLP-C与non-HDL-C之间不一致d | 0.372 | 0.263 | 0.157 | 1.451 | (0.867,2.429) |
注:a表示未校正Logistic回归模型;b表示校正了年龄和性别的Logistic回归模型;c表示校正了年龄、性别、吸烟和饮酒的Logistic回归模型;d表示校正了年龄、性别、吸烟、饮酒、他汀类药物使用和糖尿病史的Logistic回归模型。
选取不一致低RLP-C组和一致高RLP-C组的患者,以患有严重冠状动脉狭窄为因变量,以RLP-C及non-HDL-C之间的不一致性为自变量(赋值均同前),分别校正年龄、性别、吸烟、饮酒、他汀类药物使用和糖尿病史后进行Logistic回归分析,均未见RLP-C及non-HDL-C之间的不一致性与严重冠状动脉狭窄之间存在关联(P>0.05,表4)。选取一致低RLP-C组和一致高RLP-C组的患者,以严重冠状动脉狭窄为因变量,以RLP-C及non-HDL-C之间的不一致性为自变量(赋值均同前),分别校正年龄、性别、吸烟、饮酒、他汀类药物使用和糖尿病病史后进行Logistic回归分析,结果显示RLP-C及non-HDL-C之间的不一致性与严重冠状动脉狭窄相关(P<0.05,表5)。

不一致低RLP-C组和一致组的患者RLP-C及non-HDL-C之间的不一致性与严重冠状动脉狭窄关系的Logistic回归分析
Logistic regression analysis results of correlation of discordance between RLP-C and non-HDL-C and severity of coronary stenosis among discordantly low RLP-C group and concordant groups
不一致低RLP-C组和一致组的患者RLP-C及non-HDL-C之间的不一致性与严重冠状动脉狭窄关系的Logistic回归分析
Logistic regression analysis results of correlation of discordance between RLP-C and non-HDL-C and severity of coronary stenosis among discordantly low RLP-C group and concordant groups
| 变量 | b | SE | P值 | OR值 | 95%CI |
|---|---|---|---|---|---|
| RLP-C与non-HDL-C之间是否一致(以RLP-C和non-HDL-C之间一致为参照) | |||||
| RLP-C与non-HDL-C之间不一致a | -0.081 | 0.349 | 0.816 | 0.922 | (0.465,1.828) |
| RLP-C与non-HDL-C之间不一致b | -0.040 | 0.351 | 0.909 | 0.961 | (0.483,1.912) |
| RLP-C与non-HDL-C之间不一致c | -0.043 | 0.360 | 0.905 | 0.958 | (0.473,1.939) |
注:a表示校正了年龄和性别的Logistic回归模型;b表示校正了年龄、性别、吸烟和饮酒的Logistic回归模型;c表示校正了年龄、性别、吸烟、饮酒、他汀类药物使用和糖尿病史的Logistic回归模型。

不一致高RLP-C组和一致组的患者RLP-C及non-HDL-C之间的不一致性与严重冠状动脉狭窄关系的Logistic回归分析
Logistic regression analysis results of correlation of discordance between RLP-C and non-HDL-C and severity of coronary stenosis among discordantly high RLP-C group and concordant groups
不一致高RLP-C组和一致组的患者RLP-C及non-HDL-C之间的不一致性与严重冠状动脉狭窄关系的Logistic回归分析
Logistic regression analysis results of correlation of discordance between RLP-C and non-HDL-C and severity of coronary stenosis among discordantly high RLP-C group and concordant groups
| 变量 | b | SE | P值 | OR值 | 95%CI |
|---|---|---|---|---|---|
| RLP-C与non-HDL-C之间是否一致(以RLP-C和non-HDL-C之间一致为参照) | |||||
| RLP-C与non-HDL-C之间不一致a | 0.598 | 0.307 | 0.052 | 1.819 | (0.996,1.828) |
| RLP-C与non-HDL-C之间不一致b | 0.609 | 0.309 | 0.049 | 1.839 | (1.004,3.370) |
| RLP-C与non-HDL-C之间不一致c | 0.734 | 0.321 | 0.022 | 2.084 | (1.110,3.912) |
注:a表示校正了年龄和性别的Logistic回归模型;b表示校正了年龄、性别、吸烟和饮酒的Logistic回归模型;c表示校正了年龄、性别、吸烟、饮酒、他汀类药物使用和糖尿病史的Logistic回归模型。
基于单因素Logistic回归分析结果,在本研究人群中RLP-C仍是严重冠状动脉狭窄的危险因素(P<0.05),见表6。
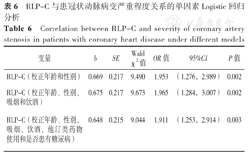
RLP-C与患冠状动脉病变严重程度关系的单因素Logistic回归分析
Correlation between RLP-C and severity of coronary artery stenosis in patients with coronary heart disease under different models
RLP-C与患冠状动脉病变严重程度关系的单因素Logistic回归分析
Correlation between RLP-C and severity of coronary artery stenosis in patients with coronary heart disease under different models
| 变量 | b | SE | Wald χ2值 | OR值 | 95%CI | P值 |
|---|---|---|---|---|---|---|
| RLP-C(校正年龄和性别) | 0.669 | 0.217 | 9.490 | 1.953 | (1.276,2.989) | 0.002 |
| RLP-C(校正年龄、性别、吸烟和饮酒) | 0.675 | 0.217 | 9.673 | 1.965 | (1.284,3.007) | 0.002 |
| RLP-C(校正年龄、性别、吸烟、饮酒、他汀类药物使用和是否患有糖尿病) | 0.648 | 0.215 | 9.044 | 1.911 | (1.253,2.914) | 0.003 |
本研究评估了冠状动脉狭窄严重程度与RLP-C及non-HDL-C之间不一致性的相关性。一致低RLP-C组、一致高RLP-C组、不一致低RLP-C组与不一致高RLP-C组之间冠状动脉病变的严重程度存在显著差异。尽管RLP-C的计算公式与non-HDL-C有部分重叠,但需要明确的是RLP-C的实际临床价值高于其在计算公式中的价值,由于以当前技术实际测量RLP-C所耗费的代价过大,所以便采用更为便捷的计算方法,但计算所得的RLP-C并非其公式中所展示的那样仅为TC与LDL-C和HDL-C之间的差值。根据单一的血脂测量标准,血脂水平之间的不一致性可能导致其CAD风险被高估或低估。MORA等[7]对27 533名健康女性进行了中位时间为17.2年的跟踪调查,共发生1 070次冠状动脉事件。在13 595名LDL-C低于中位数的女性中,与LDL-C和non-HDL-C水平一致的女性相比,LDL-C及non-HDL-C水平不一致女性的冠状动脉事件发生风险被低估了3倍。ZHANG等[8]还研究了没有接受任何降脂治疗患者LDL-C及non-HDL-C之间的不一致性发现当LDL-C≥中位数,而non-HDL-C<中位数时,冠状动脉严重狭窄的发生风险被高估了,提示当LDL-C与non-HDL-C水平不一致时,冠状动脉狭窄的风险可能被高估或低估。然而,目前还没有研究评估RLP-C和non-HDL-C之间的不一致性是否会导致对冠心病风险和严重性的潜在高估或低估。
由于RLP-C在冠心病中发挥着越来越重要的作用,本研究评估了在冠心病患者中RLP-C和non-HDL-C之间的不一致性是否与冠状动脉疾病的严重程度有关,发现RLP-C≥中位数且non-HDL-C<中位数患者的冠状动脉病变严重程度高于RLP-C和non-HDL-C水平一致的患者。然而,本研究发现与RLP-C和non-HDL-C一致的患者相比,RLP-C<RLP-C中位数和non-HDL-C≥non-HDL-C中位数的不一致与冠状动脉病变严重程度之间没有相关性。这可能是由于RLP-C较non-HDL-C更能预测冠状动脉病变严重程度。与non-HDL-C不同,RLP-C被认为是富含TG的脂蛋白胆固醇,这是导致动脉粥样硬化性心脏病的主要原因,因为TG最终会被人体分解代谢[12]。在空腹状态下,RLP-C主要由VLDL-C和IDL-C组成。RLP-C水平异常升高与急性心肌梗死、缺血性脑卒中、外周动脉疾病、支架再狭窄、主动脉瓣狭窄和其他脑血管事件的发生风险直接相关[13,14,15,16]。从机制角度来看,由于颗粒的异质性,LDL-C颗粒的胆固醇含量因个体而异,然而颗粒内胆固醇的质量可以通过胆固醇酯和TG的交换来调节,这一过程可能解释了non-HDL-C和RLP-C水平之间的不一致,具有高RLP-C水平但non-HDL-C水平处于可接受范围的患者可能需要密切监测和强化治疗以预防心血管事件的再次发生,但这在冠心病的二级预防中往往被忽视。
综上,本研究纳入的冠心病患者中大约有1/3被发现RLP-C和non-HDL-C之间的不一致性。高水平RLP-C人群中RLP-C及non-HDL-C的不一致性与冠状动脉病变的严重程度相关,这可以被认为是严重冠状动脉病变的独立危险因素,并且这种关联与年龄、性别等其他危险因素无关。
陈焱,吕智博,赵昕.残粒脂蛋白胆固醇及非高密度脂蛋白胆固醇之间的不一致性与冠状动脉狭窄严重程度的相关性研究[J].中国全科医学,2023,26(24):3010-3015,3021. DOI:10.12114/j.issn.1007-9572.2022.0812. [www.chinagp.net]
CHEN Y,LYU Z B,ZHAO X. Correlation of discordance between remnant lipoprotein cholesterol and non-high-density lipoprotein cholesterol and severity of coronary stenosis[J]. Chinese General Practice,2023,26(24):3010-3015,3021.
本文无利益冲突。































