
通过与椎体、髋部双能X线(DXA)进行对比,确定前臂骨密度扫描在女性CTD患者骨质疏松诊断中的价值。
同时采用DXA法测量181例女性CTD患者非优势侧前臂远端骨密度以及腰椎、左髋部骨密度。比较不同扫描部位之间骨密度值的关系,并探讨以前臂骨密度诊断中轴骨密度异常的诊断界值。统计学处理采用独立样本t检验,Pearson相关分析;绘制受试者工作特征曲线(ROC)并计算曲线下面积,计算敏感度和特异度。
① 181例女性CTD患者平均年龄(50±16)岁。既往发生过脆性骨折13例(7.2%)。根据中轴DXA结果及骨折病史,69例(38.1%)骨密度正常(T值≥-1.0),112例(61.9%)骨密度异常。前臂骨密度(0.37±0.12)g/cm2,T值-2.1±1.7。②与骨密度异常组比较,中轴骨密度异常组前臂远端骨密度[(0.33±0.12]g/cm2],较正常组[(0.42±0.09)g/cm2]明显降低(t=5.40,P<0.01);中轴骨密度异常组前臂远端骨密度T值(-1.9±1.8),较正常组(-1.2±1.3)明显降低,差异均有统计学意义(t=6.23 ,P<0.01)。前臂骨密度所得T值与腰椎及左髋BMD的T值正相关(r=0.489和0.571 ,P<0.01)。在校正了年龄和BMI的影响后,前臂骨密度的T值与中轴骨密度的T值仍然呈正相关关系(腰椎:r=0.478,P<0.01;左髋:r=0.572 ,P<0.01)。③诊断腰椎和左髋骨质疏松的ROC曲线下面积分别为0.757 (95%CI:0.638 ,0.876)和0.615 (95%CI:0.481,0.749)。④使用前臂骨密度诊断腰椎和左髋骨质疏松的最佳T值分别为-3.52(敏感度为0.865,特异度为0.501)和-2.50(敏感度为0.662,特异度为0.762)。
前臂骨密度可以作为筛查女性CTD患者中轴骨质疏松的辅助工具。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
CTD患者由于炎症以及药物等因素影响,常常罹患骨质疏松症。目前诊断骨质疏松症的金标准是双能X线(dual-energy X-ray absorptiometry ,DXA)测定骨密度(bone mineral density)。目前国际上广泛接受的诊断骨质疏松和评估骨折风险的"金标准"仍是用DXA法测量的腰椎和髋部骨密度,这2个部位绝经后骨质丢失最快、最容易发生骨质疏松性骨折[1,2]。前臂骨密度(forearm bone mineral density)是近年来兴起的一种诊断骨质疏松和预测骨折危险性的新技术,其不仅能反映骨密度和结构特性,而且具有简单、快捷、便于移动、价格低廉等优点,作为外周DXA测定检测骨质疏松的方法近年来逐渐广泛使用,然而最佳的诊断阈值仍未得到肯定[3,4],尚缺乏中国CTD患者群相关研究数据。本研究拟通过比较CTD患者前臂骨密度与腰椎及髋部的DXA结果,探讨前臂DXA法在骨质疏松诊断中的价值。
回顾性选取北京大学第一医院风湿免疫科2012年3月至2013年12月就诊并资料完整的CTD患者。排除标准:长期卧床、胃肠切除术后、慢性肝炎、肾功能不全、恶性肿瘤、其他代谢性骨病以及大剂量应用肝素者。
对所有患者同时采用Lunar Prodigy OsteoSys EXA-3000骨密度仪测量非优势侧前臂远端1/3骨密度,并采用Norland XR-800骨密度仪分别测定正位腰椎(L2~ 4)以及左侧髋部的骨密度。并以中国同性别、年轻、健康成人的参考数值为基准计算T值。同时以Lunar Prodigy OsteoSys EXA-3000骨密度仪测量非优势侧前臂远端1/3骨矿含量(bone mineral content, BMC)。诊断标准:参考2006年中华医学会骨质疏松和骨矿盐疾病分会编写的《糖皮质激素性骨质疏松症诊疗指南》,采用1998年WHO颁布的骨质疏松症诊断标准:T≥-1.0为正常,-2.5<T<-1.0为骨量减少,T≤-2.5为骨质疏松,骨质疏松伴有脆性骨折(非暴力性骨折)为严重骨质疏松。根据前臂双能X线结果,前臂骨密度测量精确性范围为1.9% ,BMC精确性范围为1.5%,测量面积精确性范围为1.8%。
根据DXA结果,将腰椎(L2~ 4)和左髋部骨密度T值均≥-1.0作为骨密度正常组,腰椎(L2~ 4)或(和)左髋部骨密度T值<-1.0作为骨密度异常组。采用SPSS 13.0软件进行统计分析,数据以 ±s表示。2组计量资料的组间比较采用成组t检验。两种检查方法之间的相关性采用Pearson相关分析,并采用偏相关分析校正年龄和BMI的影响;诊断试验的一致性检验采用Kappa检验;绘制受试者工作特征曲线(ROC)并计算曲线下面积,计算敏感度和特异度。采用双侧检验,以P<0.05为差异有统计学意义。
±s表示。2组计量资料的组间比较采用成组t检验。两种检查方法之间的相关性采用Pearson相关分析,并采用偏相关分析校正年龄和BMI的影响;诊断试验的一致性检验采用Kappa检验;绘制受试者工作特征曲线(ROC)并计算曲线下面积,计算敏感度和特异度。采用双侧检验,以P<0.05为差异有统计学意义。
共181例女性CTD患者入选。其中RA 77例(42.5%)、SLE 53例(29.3%)、系统性血管炎22例(12.2%)、SS 12例(6.6%)、DM 10例(5.5%)、风湿性多肌痛7例(3.9%)。所有患者年龄30~80岁,平均(50±16)岁,身高(162±7)cm,体质量(60±10)kg,BMI (23±4)kg/m2。脆性骨折史13例(7.2%),其中腰椎压缩性骨折5例,前臂或腕部骨折5例,足部骨折2例,右髋部骨折1例。
根据中轴DXA测量结果,CTD患者中69例(38.1%)骨密度正常,112例(61.9%)骨密度异常,其中69例(38.1%)骨量减少、30例(16.6%)骨质疏松、13例(7.2%)严重骨质疏松。分别对患者的腰椎(L2~ 4)和左髋部骨密度进行分析,腰椎(L2~ 4)骨密度正常88例(48.6%),骨密度异常者93例(51.4%),其中骨量减少58例(32.0%)、骨质疏松22例(12.2%)、严重骨质疏松13例(7.2%);左髋部骨密度正常85例(47.0%),骨密度异常者96例(53.0%),其中骨量减少65例(35.9%)、骨质疏松18例(9.9%)、严重骨质疏松13例(7.2%)。
本组CTD患者非优势侧前臂远端骨密度结果如下:骨密度(0.37±0.12)g/cm2、BMC (0.72±0.23)m/s、T值-2.1±1.7(范围-7.0~ 2.0)。前臂远端骨密度正常47例(26.0%),骨密度异常者93例(51.4%),其中骨量减少62例(34.3%)、骨质疏松59例(32.6%)、严重骨质疏松13例(7.2%)。
将所有患者按中轴部位DXA测量的骨密度正常与异常标准进行分组后,前臂骨密度、BMC及T值在2组间差异均有统计学意义,2组患者的BMI差异也具有统计学意义。进一步按不同部位进行分析,结果表明,不论在腰椎还是左髋,骨密度正常者与异常者间前臂骨密度、BMC及T值差异均有统计学意义(表1)。
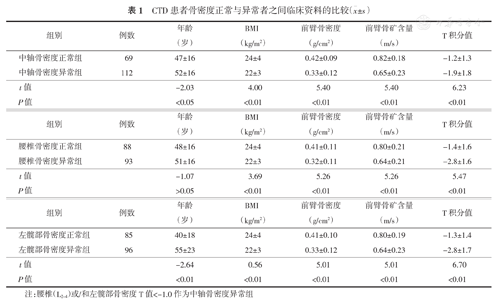
CTD患者骨密度正常与异常者之间临床资料的比较( ±s)
±s)
CTD患者骨密度正常与异常者之间临床资料的比较( ±s)
±s)
| 组别 | 例数 | 年龄(岁) | BMI (kg/m2) | 前臂骨密度(g/cm2) | 前臂骨矿含量(m/s) | T积分值 |
|---|---|---|---|---|---|---|
| 中轴骨密度正常组 | 69 | 47±16 | 24±4 | 0.42±0.09 | 0.82±0.18 | -1.2±1.3 |
| 中轴骨密度异常组 | 112 | 52±16 | 22±3 | 0.33±0.12 | 0.65±0.23 | -1.9±1.8 |
| t值 | -2.03 | 4.00 | 5.40 | 5.40 | 6.23 | |
| P值 | <0.05 | <0.01 | <0.01 | <0.01 | <0.01 |
| 组别 | 例数 | 年龄(岁) | BMI (kg/m2) | 前臂骨密度(g/cm2) | 前臂骨矿含量(m/s) | T积分值 |
|---|---|---|---|---|---|---|
| 腰椎骨密度正常组 | 88 | 48±16 | 24±4 | 0.41±0.11 | 0.80±0.21 | -1.4±1.6 |
| 腰椎骨密度异常组 | 93 | 51±16 | 22±3 | 0.32±0.11 | 0.64±0.21 | -2.8±1.6 |
| t值 | -1.07 | 3.69 | 5.26 | 5.26 | 5.47 | |
| P值 | >0.05 | <0.01 | <0.01 | <0.01 | <0.01 |
| 组别 | 例数 | 年龄(岁) | BMI (kg/m2) | 前臂骨密度(g/cm2) | 前臂骨矿含量(m/s) | T积分值 |
|---|---|---|---|---|---|---|
| 左髋部骨密度正常组 | 85 | 40±18 | 24±4 | 0.41±0.10 | 0.80±0.19 | -1.3±1.4 |
| 左髋部骨密度异常组 | 96 | 55±23 | 22±3 | 0.33±0.12 | 0.64±0.23 | -2.8±1.7 |
| t值 | -2.64 | 0.56 | 5.01 | 5.01 | 6.70 | |
| P值 | <0.01 | <0.01 | <0.01 | <0.01 | <0.01 |
注:腰椎(L2~ 4)或/和左髋部骨密度T值<-1.0作为中轴骨密度异常组
对本研究患者前臂骨密度与椎体及髋部测定的骨密度进行线性回归分析,结果表明,前臂骨密度值与腰椎及左髋的骨密度之间呈正相关(r=0.419和0.562,P<0.01)。前臂骨密度的T值与腰椎及左髋的T值也呈正相关(r=0.489和0.571,P<0.01)。在校正了年龄和BMI的影响后,前臂骨密度值与椎体和左髋的骨密度值仍然呈正相关关系(腰椎:r=0.424,P<0.01;左髋:r=0.557 ,P<0.01)。在校正了年龄和BMI的影响后,前臂骨密度的T值与中轴骨密度的T值仍然呈正相关关系(腰椎r=0.478,P<0.01;左髋r= 0.572,P<0.01)。
以T值≤-1.0诊断骨量减少,对前臂以及腰椎T值进行一致性检验,Kappa=0.562 (P< 0.01);对前臂以及左髋T值进行一致性检验,Kappa=0.524(P<0.01)。以T值≤-2.5诊断骨质疏松,对前臂以及腰椎T值进行一致性检验,Kappa=0.526 (P<0.01);对前臂以及左髋T值进行一致性检验,Kappa=0.521(P<0.01)。
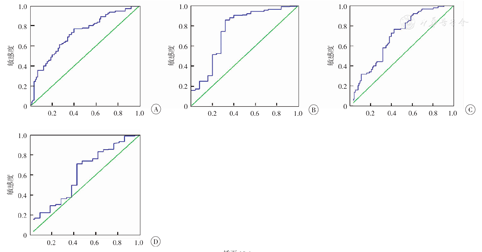
使用前臂骨密度诊断腰椎和左髋骨质疏松,ROC曲线下面积分别为0.757 (95% CI:0.638,0.876)和0.615 (95% CI:0.481,0.749),诊断腰椎和左髋骨量减少的ROC曲线下面积分别为0.725 (95%CI:0.651,0.798)和0.758 (95% CI:0.688 ,0.828 )。使用前臂骨密度诊断腰椎和左髋骨质疏松的最佳T值分别为-3.52(敏感度为0.865,特异度为0.501)和-2.50(敏感度为0.662,特异度为0.762),使用前臂骨密度诊断腰椎骨量减少的最佳T值为-2.23(敏感度为0.714,特异度为0.689);使用前臂骨密度诊断左髋骨量减少的最佳T值为-2.08(敏感度为0.719,特异度为0.728)。见图1。

CTD患者由于炎症以及药物等多种因素的影响,常常罹患骨质疏松症。目前国际上广泛接受的诊断骨质疏松和评估骨折风险的"金标准"仍是用DXA法测量的腰椎和髋部骨密度[1,2]。近年发展起来的前臂远端DXA法骨密度测定技术以其操作简便、经济、便携,以及较高的灵敏度、精确度,辐射剂量小等优点而被广泛应用[5,6]。本研究试图通过分析CTD患者前臂远端(松质骨)DXA法扫描的骨密度值与腰椎/髋部DXA法扫描的骨密度测定结果的关系,评价前臂远端DXA法用于骨质疏松诊断的临床应用价值。
DXA法测量骨密度、BMC,可同时反映骨的密度、骨矿含量,因而具有诊断骨质疏松症及预示骨折危险的能力。临床观察显示,股骨颈或全髋是预测髋部骨折的理想部位,而椎体是监测治疗反应的最佳部位[7]。前臂远端是骨量丢失和骨质疏松检出的敏感部位,且该部位随增龄变化的骨量丢失较规律,不受异位钙化及骨质增生的影响。前臂远端骨折为3种主要骨质疏松性骨折(前臂远端骨折、腰椎骨折和髋关节骨折)之一。对于过度肥胖、原发性甲状旁腺功能亢进、或者椎体或髋部无法测量的患者,可以采用非优势侧前臂远端1/3作为替代部位[3]。其主要原因是骨松质比重较大,并且有骨代谢高度活跃的骨小梁,骨矿物含量变化最为敏感,但应注意由于位置变化而造成的测量误差。2014年美国国家骨健康联盟工作组(National Bone Health Alliance Working Group)提出,骨质疏松的诊断标准不应仅根据中轴骨密度的测定值,还应该结合患者的临床特征[1]。本研究中既往脆性骨折病史明确诊断者13例,其中前臂或腕部骨折5例,占38.4%,可见前臂骨折在结缔组织病患者中发病率并不低于中轴骨,应得到重视。既往研究显示,腕部骨折可以预测再发骨折[8,9],因此患者的前臂骨密度情况也可以作为骨质疏松的诊断参考标准。
使用中轴DXA将患者分为骨密度正常和异常组后,两组患者的前臂骨密度结果骨密度、BMC以及T值差异均具有统计学意义。相关分析显示,前臂骨密度的T值与腰椎、髋部的T值均呈正相关关系,相关系数分别为0.489和0.571,与国内外文献[10,11]报道一致,但却低于高加索人群数据[12,13],有可能与DXA测量部位以及人种差异有关。本研究结果表明,在校正了年龄和BMI的影响后,前臂骨密度的T值与中轴骨密度的T值仍然呈正相关关系(腰椎:r=0.478 ,P=0.01;髋部:r=0.572,P=0.001)。前期研究显示,绝经后女性CT测量的桡骨远端软骨下骨密度T值与腰椎和髋部相关(r=0.61,-0.64,P<0.01),前臂骨密度与腰椎骨密度具有一定的相关性(r=0.56),提示手骨密度具有预测骨质疏松的潜在能力[14]。一致性检验结果显示,使用前臂骨密度T值评价患者中轴骨密度,效果中等。
ROC分析显示,使用前臂骨密度值用于诊断腰椎骨质疏松的曲线下面积为0.757,能较好地反映椎体骨密度,优于髋部骨质疏松的预测价值(ROC曲线下面积为0.615),也优于预测椎体骨量减少的诊断价值(ROC曲线下面积为0.725)。在诊断左髋骨量减少的预测价值最好(ROC曲线下面积为0.758),因此前臂骨密度值可以用于临床工作中筛查腰椎的骨质疏松以及左髋骨量减少的患者。本研究中绝大多数患者均为结缔组织病患者,其中RA和SLE患者占绝大多数(71.8%),绝大多数患者均正在使用糖皮质激素,病种和药物均可能造成患者的骨密度与健康人群有差异。
目前在使用前臂骨密度诊断骨质疏松症时,其判定阈值尚未确定。既往国内前期研究显示,使用美国NORLAND Stratec仪器测定上海健康女性骨密度,以前臂远端桡骨联合尺骨为主要检测部位时,T值低于-2.0 s是筛查骨质疏松人群和评估干预措施较适宜的标准[15]。但该研究并未测定患者中轴骨密度,仅以年龄段评价诊断标准,尚有不足。本研究提示,使用前臂骨密度诊断腰椎和左髋骨质疏松的最佳T值分别为-3.52和-2.50,使用前臂骨密度诊断腰椎骨量减少的最佳T值为-2.23;诊断左髋骨量减少的最佳T值为-2.08,提示前臂骨密度对于不同部位骨质疏松的诊断界值并不相同,可以用于筛查骨量减少的患者。因此在临床工作中,对于不同部位的骨密度变化以及骨折风险应区分对待。
本研究对前臂骨密度在女性CTD患者中的应用价值做了初步探讨,研究表明其可以作为女性CTD患者中轴骨质疏松的辅助诊断工具,但存在着一些不足:检测患者例数较少,既往治疗用药方案复杂,2种骨密度测量并未在同一仪器上测量。此外,本研究中绝大多数为RA患者,该疾病早期即会出现关节旁骨质疏松,故还需扩大样本量,尤其是对早期CTD患者以及RA患者进行进一步的研究。



























