
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
(1)确保每次分娩时至少有1名熟练掌握新生儿复苏技术的医护人员在场。
(2)加强产儿科合作,儿科医师参加高危产妇分娩前讨论,在产床前等待分娩及实施复苏,负责复苏后新生儿的监护和查房等。产儿科医师共同保护胎儿完成向新生儿的平稳过渡。
(3)在卫生行政部门领导及参与下将新生儿复苏技能培训制度化,进行不断的培训、复训、定期考核,并配备复苏器械;各级医院须建立由行政管理人员、产科、儿科医师、助产士(师)及麻醉师组成的院内新生儿复苏领导小组。
(4)在ABCD复苏原则下,新生儿复苏可分为4个步骤:①快速评估(或有无活力评估)和初步复苏;②正压通气和脉搏血氧饱和度监测;③气管插管正压通气和胸外按压;④药物和/或扩容。
(5)参考2015年国际复苏联络委员会推出的复苏指南,结合中国国情和新生儿复苏培训进展及现状,中国新生儿复苏项目专家组制定本指南。
每次分娩时至少有1名熟练掌握新生儿复苏技术的医护人员在场,其职责是照料新生儿。高危孕妇分娩时需要组成有儿科医师参加的复苏团队。多胎妊娠孕妇分娩时,每名新生儿均应有专人负责。
新生儿复苏设备和药品齐全,单独存放,功能良好。
此评估-决策-措施的程序在整个复苏中不断重复(图1)。评估主要基于以下3个体征:呼吸、心率、脉搏血氧饱和度。通过评估这3个体征中的每一项来确定每一步骤是否有效。其中,心率对于决定进入下一步骤是最重要的。
The basic procedures of neonatal resuscitation

The basic procedures of neonatal resuscitation
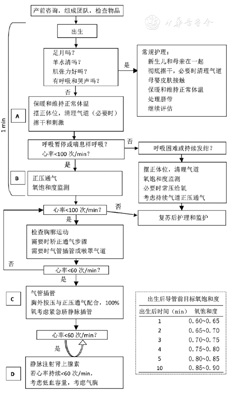
见图2。
The flow chart of neonatal resuscitation

The flow chart of neonatal resuscitation
出生后立即快速评估4项指标:(1)足月吗?(2)羊水清吗?(3)有哭声或呼吸吗?(4)肌张力好吗?
如4项均为"是",应快速彻底擦干,与母亲皮肤接触,进行常规护理。
如4项中有1项为"否",则需复苏,进行初步复苏。
如羊水有胎粪污染,进行有无活力的评估及决定是否气管插管吸引胎粪。
产房温度设置为25~28 ℃。提前预热辐射保暖台,足月儿辐射保暖台温度设置为32~34 ℃,或腹部体表温度36.5 ℃;早产儿根据其中性温度设置。用预热毛巾包裹新生儿放在辐射保暖台上,注意头部擦干和保暖。有条件的医疗单位复苏胎龄<32周的早产儿时,可将其头部以下躯体和四肢放在清洁的塑料袋内,或盖以塑料薄膜置于辐射保暖台上,摆好体位后继续初步复苏的其他步骤。避免高温,防止引发呼吸抑制。
置新生儿头轻度仰伸位(鼻吸气位)。
必要时(分泌物量多或有气道梗阻)用吸球或吸管(12F或14F)先口咽后鼻清理分泌物。过度用力吸引可导致喉痉挛,并刺激迷走神经,引起心动过缓和自主呼吸延迟出现。应限制吸管的深度和吸引时间(<10 s),吸引器负压不超过100 mmHg(1 mmHg=0.133 kPa)。
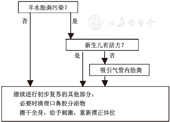
2015年美国新生儿复苏指南不再推荐羊水胎粪污染时常规气管内吸引胎粪(无论有无活力)。根据我国国情和实践经验,本指南做如下推荐:当羊水胎粪污染时,仍首先评估新生儿有无活力:新生儿有活力时,继续初步复苏;新生儿无活力时,应在20 s内完成气管插管及用胎粪吸引管吸引胎粪(图3)。如果不具备气管插管条件,而新生儿无活力时,应快速清理口鼻后立即开始正压通气。
The flow chart of meconium stained amniotic fluid in neonatal resuscitation

The flow chart of meconium stained amniotic fluid in neonatal resuscitation
快速彻底擦干头部、躯干和四肢,拿掉湿毛巾。彻底擦干即是对新生儿的刺激以诱发自主呼吸。如仍无呼吸,用手轻拍或手指弹患儿足底或摩擦背部2次以诱发自主呼吸。如这些努力无效表明新生儿处于继发性呼吸暂停,需要正压通气。
新生儿复苏成功的关键是建立充分的通气。
(1)呼吸暂停或喘息样呼吸。(2)心率<100次/min。
对有以上指征者,要求在"黄金一分钟"内实施有效的正压通气。
如果新生儿有呼吸,心率>100次/min,但有呼吸困难或持续发绀,应清理气道,监测脉搏血氧饱和度,可常压给氧或给予持续气道正压通气,特别是早产儿。
(1)压力:通气压力需要20~25 cmH2O(1 cmH2O=0.098 kPa),少数病情严重的初生儿可用2~3次30~40 cmH2O压力通气。国内使用的新生儿复苏囊为自动充气式气囊(250 mL),使用前要检查减压阀。有条件最好配备压力表。
(2)频率:40~60次/min。
(3)用氧:推荐县及县以上医疗单位创造条件在产房添置空氧混合仪、空气压缩器及脉搏血氧饱和度仪。无论足月儿或早产儿,正压通气均要在脉搏血氧饱和度仪的监测指导下进行。足月儿开始用空气进行复苏,早产儿开始给予21%~40%浓度的氧,用空氧混合仪根据血氧饱和度调整给氧浓度,使氧饱和度达到目标值(图2)。胸外按压时给氧浓度要提高到100%。
无法配备脉搏血氧饱和度仪或空氧混合仪或二者皆无的医疗单位,可利用自动充气式气囊复苏,有4种氧浓度可用:自动充气式气囊不连接氧源,氧浓度21%(空气);连接氧源,不加储氧器,可得到约40%浓度的氧;连接氧源,加储氧器得100%(袋状)、90%(管状)浓度的氧。
脉搏血氧饱和度仪的传感器应放在新生儿动脉导管前位置(即右上肢,通常是手腕或手掌的中间表面)。在传感器与仪器连接前,先将传感器与婴儿连接有助于最迅速地获得信号。
(4)评估心率:可触摸新生儿的脐带搏动或用听诊器听诊新生儿心跳,计数6 s,乘10即得出每分钟心率的快速估计值。近年来脉搏血氧饱和度仪用于新生儿复苏,可以测量心率和血氧饱和度。为了更准确地评估心率,2015年美国新生儿复苏指南推荐应用3导心电图测量心率,考虑到我国国情,本指南建议有条件的单位可以试用,并总结经验。
(5)判断有效通气:开始正压通气时即刻连接脉搏血氧饱和度仪,并观察胸廓是否起伏。有效的正压通气表现为胸廓起伏良好,心率迅速增快。
(6)矫正通气步骤:如达不到有效通气,需矫正通气步骤,包括检查面罩和面部之间是否密闭,再次通畅气道(可调整头位为鼻吸气位,清除分泌物,使新生儿的口张开)及增加气道压力。矫正通气后如心率<100次/min,可进行气管插管或使用喉罩气道。
(7)评估及处理:经30 s有效正压通气后,如有自主呼吸且心率≥100次/min,可逐步减少并停止正压通气,根据脉搏血氧饱和度值决定是否常压给氧;如心率<60次/min,应气管插管正压通气并开始胸外按压。
(8)其他:持续气囊面罩正压通气(>2 min)可产生胃充盈,应常规经口插入8F胃管,用注射器抽气并保持胃管远端处于开放状态。
T-组合复苏器是一种由气流控制、有压力限制的机械装置,能提供恒定的吸气峰压及呼气末正压。本指南推荐县及县以上医疗单位尤其是三级医院使用,对早产儿的复苏更能提高效率和安全性。
(1)指征:用于足月儿和早产儿正压通气。
(2)用法:需接上压缩气源,气体由T-组合复苏器的新生儿气体出口经一个管道输送到新生儿端,与面罩或气管导管相连。预先设定吸气峰压20~25 cmH2O、呼气末正压5 cmH2O、最大气道压(安全压)40 cmH2O。操作者用拇指或食指关闭或打开T形管的开口,控制呼吸频率及吸气时间,使气体直接进入新生儿气道。由于提供恒定一致的呼气末正压及吸气峰压,维持功能残气量,更适合早产儿复苏时正压通气的需要。本装置操作容易,使用灵活,压力输出稳定,操作者不易疲劳。
(1)需要气管内吸引清除胎粪时;(2)气囊面罩正压通气无效或要延长时;(3)胸外按压时;(4)经气管注入药物时;(5)需气管内给予肺表面活性物质;(6)特殊复苏情况,如先天性膈疝或超低出生体质量儿。
进行气管插管必需的器械和用品应放置在一起,在每个产房、手术室、新生儿室和急救室应随时备用。常用的气管导管为上下直径一致的直管,不透射线和有刻度标示。如使用金属导丝,导丝前端不可超过管端。表1和表2所示为气管导管型号和插入深度的选择方法。

不同气管导管内径适用的新生儿出生体质量和胎龄
The different endotracheal tube diameters for different birth weight and gestational age of neonates
不同气管导管内径适用的新生儿出生体质量和胎龄
The different endotracheal tube diameters for different birth weight and gestational age of neonates
| 导管内径(mm) | 新生儿出生体质量(g) | 胎龄(周) |
|---|---|---|
| 2.5 | <1 000 | <28 |
| 3.0 | ≥1 000~≤2000 | ≥28~≤34 |
| 3.5 | >2 000~≤3 000 | >34~≤38 |
| 3.5~4.0 | >3 000 | >38 |
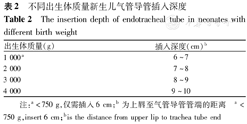
不同出生体质量新生儿气管导管插入深度
The insertion depth of endotracheal tube in neonates with different birth weight
不同出生体质量新生儿气管导管插入深度
The insertion depth of endotracheal tube in neonates with different birth weight
| 出生体质量(g) | 插入深度(cm)b |
|---|---|
| 1 000a | 6~7 |
| 2 000 | 7~8 |
| 3 000 | 8~9 |
| 4 000 | 9~10 |
注:a<750 g,仅需插入6 cm;b为上唇至气管导管管端的距离 a<750 g,insert 6 cm;bis the distance from upper lip to trachea tube end
关键在于暴露声门,并要强调小指的3个用处。
(1)插入喉镜:左手持喉镜,使用带直镜片(早产儿用0号,足月儿用1号)的喉镜进行经口气管插管。将喉镜柄夹在拇指与前3个手指间,镜片朝前。小指靠在新生儿颏部(小手指的第1个用处)提供稳定性。喉镜镜片应沿着舌面右侧滑入,将舌推至口腔左侧,推进镜片直至其顶端达会厌软骨谷。
(2)暴露声门:采用一抬一压手法。轻轻抬起镜片,上抬时需将整个镜片平行于镜柄方向移动,使会厌软骨抬起即可暴露声门和声带。如未完全暴露,操作者用自己的小指(小手指的第2个用处)或由助手用食指向下稍用力压环状软骨使气管下移有助于暴露声门。在暴露声门时不可上撬镜片顶端来抬起镜片。
(3)插管:插入有金属管芯的气管导管,将管端置于声门与气管隆凸之间,接近气管中点。
(4)操作时限及技巧:整个操作要求在20~30 s内完成。如插入导管时声带关闭,可采用Hemlish手法,即助手用右手食指和中指在胸外按压的部位向脊柱方向快速按压1次促使呼气产生,声门就会张开。
施行气管内吸引胎粪时,将胎粪吸引管直接连接气管导管,以清除气管内残留的胎粪。吸引时复苏者用右手食指将气管导管固定在新生儿的上腭,左手食指按压胎粪吸引管的手控口使其产生负压,边退气管导管边吸引,3~5 s将气管导管撤出气管外并随手快速吸引一次口腔内分泌物。
正压通气时导管管端应在气管中点,判断方法如下。(1)声带线法:导管声带线与声带水平吻合;(2)胸骨上切迹摸管法:操作者或助手的小指尖垂直置于胸骨上切迹上(小手指的第3个用处),当导管在气管内前进时小指尖触摸到管端,则表示管端已达气管中点;(3)体质量法:参照表2。
(1)胸廓起伏对称;(2)听诊双肺呼吸音一致,尤其是腋下,且胃部无呼吸音;(3)无胃部扩张;(4)呼气时导管内有雾气;(5)心率、血氧饱和度和新生儿反应好转;(6)有条件可使用呼出气CO2检测器,可快速确定气管导管位置是否正确。
喉罩气道是一个用于正压通气的气道装置。
(1)新生儿复苏时如气囊-面罩通气无效,气管插管失败或不可行时;(2)小下颌或相对大的舌,如Pierre-Robin综合征和唐氏综合征;(3)多用于出生体质量≥2 000 g的新生儿。
喉罩气道由一个可扩张的软椭圆型边圈(喉罩)与弯曲的气道导管连接而成。弯曲的喉罩越过舌产生比面罩更有效的双肺通气。采用"盲插"法,用食指将喉罩罩体开口向前插入新生儿口腔,并沿硬腭滑入至不能推进为止,使喉罩气囊环安放在声门上方。向喉罩边圈注入2~3 mL空气,使扩张的喉罩覆盖喉口(声门)。喉罩气道导管有一个15 mm接管口可连接复苏囊或呼吸器进行正压通气。
有效正压通气30 s后心率<60次/min。在正压通气同时须进行胸外按压。
此时应气管插管正压通气配合胸外按压,以使通气更有效。胸外按压时给氧浓度增加至100%。
胸外按压的位置为胸骨下1/3(两乳头连线中点下方),避开剑突。按压深度约为胸廓前后径的1/3,产生可触及脉搏的效果。按压和放松的比例为按压时间稍短于放松时间,放松时拇指或其他手指应不离开胸壁。按压的方法有拇指法和双指法:(1)拇指法:双手拇指的指端按压胸骨,根据新生儿体型不同,双拇指重叠或并列,双手环抱胸廓支撑背部;(2)双指法:右手食指和中指2个指尖放在胸骨上进行按压,左手支撑背部。
因为拇指法能产生更高的血压和冠状动脉灌注压,操作者不易疲劳,加之采用气管插管正压通气后,拇指法可以在新生儿头侧进行,不影响脐静脉插管,是胸外按压的首选方法。
胸外按压时应气管插管进行正压通气。因为通气障碍是新生儿窒息的首要原因,所以胸外按压和正压通气的比例应为31,即90次/min按压和30次/min呼吸,达到每分钟约120个动作。每个动作约1/2 s,2 s内3次胸外按压加1次正压通气。45~60 s重新评估心率,如心率仍<60次/min,除继续胸外按压外,考虑使用肾上腺素。
新生儿复苏时,很少需要用药。新生儿心动过缓通常是由于肺部通气不足或严重缺氧,纠正心动过缓的最重要步骤是充分的正压通气。
(1)指征:45~60 s的正压通气和胸外按压后,心率持续<60次/min。(2)剂量:新生儿复苏应使用110 000的肾上腺素。静脉用量0.1~0.3 mL/kg;气管内用量0.5~1 mL/kg。必要时3~5 min重复1次。(3)给药途径:首选脐静脉给药。如脐静脉插管操作尚未完成或没有条件做脐静脉插管时,可气管内快速注入,若需重复给药,则应选择静脉途径。
(1)指征:有低血容量、怀疑失血或休克的新生儿在对其他复苏措施无反应时。(2)扩容剂:推荐生理盐水。(3)方法:首次剂量为10 mL/kg,经脐静脉或外周静脉5~10 min缓慢推入。必要时可重复扩容1次。
分娩现场新生儿复苏时一般不推荐使用碳酸氢钠。
脐静脉是静脉注射的最佳途径,用于注射肾上腺素以及扩容剂。可插入3.5F或5F的不透射线的脐静脉导管。当新生儿复苏进行胸外按压时即可考虑开始脐静脉插管,为给药做准备。
插管方法如下:沿脐根部用线打一个松的结,如在切断脐带后出血过多,可将此结拉紧。在夹钳下离皮肤线约2 cm处用手术刀切断脐带,可在11、12点位置看到大而壁薄的脐静脉。脐静脉导管连接三通和5 mL注射器,充以生理盐水,导管插入脐静脉2~4 cm,抽吸有回血即可。早产儿插入导管稍浅。插入过深,则高渗透性药物和影响血管的药物可能直接损伤肝脏。务必避免将空气推入脐静脉。
如按复苏流程规范复苏,新生儿心率、氧饱和度和肌张力状况应有改善。如无良好的胸廓运动,未听及呼吸音,持续发绀,可能有表3所列的特殊情况。新生儿持续发绀或心动过缓,可能为先天性心脏病,此类患儿很少在出生后立即发病。所有无法成功复苏的原因几乎都是通气问题。
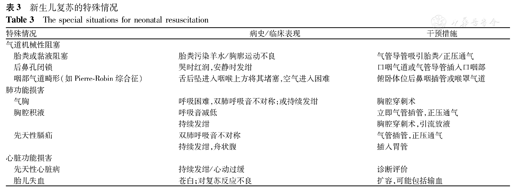
新生儿复苏的特殊情况
The special situations for neonatal resuscitation
新生儿复苏的特殊情况
The special situations for neonatal resuscitation
| 特殊情况 | 病史/临床表现 | 干预措施 | |
|---|---|---|---|
| 气道机械性阻塞 | |||
| 胎粪或黏液阻塞 | 胎粪污染羊水/胸廓运动不良 | 气管导管吸引胎粪/正压通气 | |
| 后鼻孔闭锁 | 哭时红润,安静时发绀 | 口咽气道或气管导管插入口咽部 | |
| 咽部气道畸形(如Pierre-Robin综合征) | 舌后坠进入咽喉上方将其堵塞,空气进入困难 | 俯卧体位后鼻咽插管或喉罩气道 | |
| 肺功能损害 | |||
| 气胸 | 呼吸困难,双肺呼吸音不对称;或持续发绀 | 胸腔穿刺术 | |
| 胸腔积液 | 呼吸音减低 | 立即气管插管,正压通气 | |
| 持续发绀 | 胸腔穿刺术,引流放液 | ||
| 先天性膈疝 | 双肺呼吸音不对称 | 气管插管,正压通气 | |
| 持续发绀,舟状腹 | 插入胃管 | ||
| 心脏功能损害 | |||
| 先天性心脏病 | 持续发绀/心动过缓 | 诊断评价 | |
| 胎儿失血 | 苍白;对复苏反应不良 | 扩容,可能包括输血 | |
复苏后的新生儿可能有多器官损害的危险,应继续监护,包括:(1)体温管理;(2)生命体征监测;(3)早期发现并发症。
继续监测维持内环境稳定,包括血氧饱和度、心率、血压、红细胞压积、血糖、血气分析及血电解质等。
需要复苏的新生儿断脐后立即进行脐动脉血气分析,出生后脐动脉血pH<7结合Apgar评分有助于窒息的诊断和预后的判断。及时对脑、心、肺、肾及胃肠等器官功能进行监测,早期发现异常并适当干预,以减少死亡和伤残。
一旦完成复苏,为避免血糖异常,应定期监测血糖,低血糖者静脉给予葡萄糖。如合并中、重度缺氧缺血性脑病,有条件的医疗单位可给予亚低温治疗。
置于合适中性温度的暖箱。对胎龄<32周早产儿复苏时可采用塑料袋保温(见初步复苏部分)。
早产儿由于肺发育不成熟,通气阻力大,不稳定的间歇正压给氧易使其受伤害。正压通气需要恒定的吸气峰压及呼气末正压,推荐使用T-组合复苏器进行正压通气。
胎龄<30周、有自主呼吸,或呼吸困难的早产儿,产房内尽早使用持续气道正压通气。根据病情选择性使用肺表面活性物质。
由于早产儿生发层基质的存在,易造成室管膜下-脑室内出血。心肺复苏时要特别注意保温、避免使用高渗药物、注意操作轻柔、维持颅压稳定。
围生期窒息的早产儿因缺氧缺血易发生坏死性小肠结肠炎,应密切观察,延迟或微量喂养。注意尿量、心率和心律。
早产儿对高动脉氧分压非常敏感,易发生氧损害。需要规范用氧,复苏开始时给氧浓度应低于65%,并进行脉搏血氧饱和度或血气的动态监测,使血氧饱和度维持在目标值,复苏后应使血氧饱和度维持在0.90~0.95。定期眼底检查随访。
参与本指南讨论和修订的专家:叶鸿瑁(北京大学第三医院)、虞人杰(清华大学第一附属医院)、王丹华(中国医学科学院北京协和医院)、冯琪(北京大学第一医院)、王立新(首都医科大学附属北京妇产医院)、姜梅(首都医科大学附属北京妇产医院)、朱小瑜(南方医科大学附属深圳妇幼保健院)、李明珠(新疆维吾尔自治区人民医院)、曹玉莲(山西医科大学第一医院)、王惠珊(中国疾病预防控制中心)、徐韬(中国疾病预防控制中心)、岳青(中国疾病预防控制中心)

























