
探讨早发性脊柱侧凸(EOS)不同生长棒固定方式对邻近节段生物力学的影响。
选择一例重度EOS患者,采集患者术前及生长棒术(上固定区:T4、T5,下固定区:L3、L4)后全脊柱三维重建CT数据,应用有限元方法建立不同生长棒固定模型并比较不同模型对邻近节段生物力学的影响。
生长棒术后邻近节段椎体、椎间盘与椎间韧带的应力普遍低于术前。与单生长棒相比,在双生长棒内固定模型中:T3椎体应力减少6.2%,T3/4椎间盘应力减少6.7%,T3/4椎间韧带)应力减少27.7%;T6椎体应力减少16.9%,T5/6椎间盘应力减少1.2%,T5/6椎间韧带应力减少40.4%;L2椎体应力减少32.6%,L2/3椎间盘应力减少30%,L2/3椎间韧带应力减少15.6%;L5椎体应力减少1.2%,L4/5椎间盘应力减少15.7%,L4/5椎间韧带应力减少100.0%。在近端应用椎板钩能轻度减少锚定点上方T3椎体、T3/4椎间盘和T3/4椎间韧带的应力。其中,在单棒模型中T3椎体应力减少2.8%,T3/4椎间盘应力减少2.4%,T3/4椎间韧带应力减少3.6%;在双棒模型中T3椎体应力减少2.2%,T3/4椎间盘应力减少1.5%,T3/4椎间韧带应力减少5.7%。同时,相比于双生长棒,单生长棒术后模型邻近节段应力更加集中。
在生长棒手术治疗EOS患者中,双生长棒结构和头侧应用椎板钩固定能更有效地减少邻近节段的应力。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
应用有利于生长的内固定技术稳定脊柱侧凸,通过周期性延长以发挥其最大的生长潜能是当前治疗早发性脊柱侧凸(early onset scoliosis, EOS)最理想的外科方式[1]。生长棒是一种基于撑开技术的常用的手术方案[2]。生长棒内固定方式有多种选择,如:椎板钩、椎弓根钉或其组合的方式[3]。在临床实践中,这些结构变化能够提供胸椎生长发育所需的稳定性,但由于邻近节段固定区域的应力集中往往导致诸多并发症的发生[4]。其中近端锚定点固定失败最常见[5]。理想的脊柱内固定应该既有一定的刚度,又能在脊柱固定和非固定区形成过渡以减小邻近节段和锚定点的应力集中[6]。Facchinello等[6]对猪的腰椎节段进行研究发现,椎板钩结合较软的固定棒可在固定节段上方提供更多的运动,并且可减少锚定点的应力,有可能优化固定结构的载荷分担。因此,一些医师认为在结构强度足以矫正侧凸畸形的情况下一个柔韧的生长棒结构可能会使脊柱更灵活,并发症更少[7]。但是目前尚未找到最理想的头端锚定方法[8],也没有一个模型能很好地模拟EOS儿童脊柱和胸部的严重畸形[9]。考虑到婴幼儿标本很难获得[10],畸形的复杂性和伦理问题带来的研究困难,有限元分析可能是一个更好的研究方法。本研究希望能克服上述困难,应用有限元分析找到一个理想的生长棒固定方法,通过收集1例严重EOS患者的全脊柱三维重建CT数据,建立术前和术后的有限元模型,模拟不同的生长棒固定方式并加以比较,得出相邻节段生物力学变化的一般规律。
选择1例EOS患者(男,7岁,特发性脊柱侧凸,身高100 cm,体质量15 kg)作为研究对象。患者脊柱侧凸主弯为右胸弯(Cobb角108°),上胸弯(Cobb角66°),腰弯(Cobb角38°)。术前Bending像显示主弯可矫正至99°(韧度8.3%)。术后影像显示主胸弯矫正至45°(矫正率58.3%),上胸弯矫正至42°(矫正率36.4%),腰弯矫正至15°(矫正率60.5%)。术前、术后胸椎T2~T12后凸角分别为75°和42°,腰椎L1~S1前凸角为57°和30°(图1)。
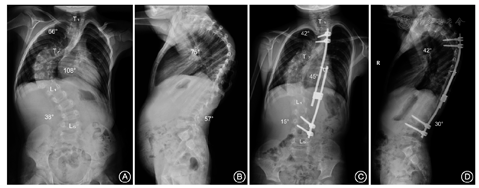

注:术前脊柱全长正侧位X线片(A,B):主胸弯Cobb角108°,上胸弯66°,腰弯38°,胸椎后凸75°,腰椎前凸57°。单侧生长棒固定术后脊柱全长正侧位X线片(C,D):主胸弯Cobb角45°,上胸弯42°,腰弯15°,胸椎后凸42,腰椎前凸30°
患者俯卧位,骨膜下剥离,显露凹侧上胸椎(T4~T5)及腰椎(L3~L4)。于凹侧T4、T5及L3、L4置入4枚椎弓根钉,肌间穿2根连接棒(直径4.75 mm),应用多米诺连接器连接。应用撑开器适当撑开后拧紧多米诺连接器。
CT扫描T1至S1段脊柱获得层距0.625 mm断层图像。应用Mimics 10软件将该断层图像转化成为Dicom格式文件,建立Stl格式的椎体,椎间盘几何模型及Iges格式的椎间韧带。将Stl格式几何模型导入到Geomagic Studio12逆向工程软件中生成Iges格式的实体,然后用Hypermesh对所有Iges格式的实体进行网格划分,生成有限元网格模型,以Inp格式导出。将Inp格式网格模型导入到有限元软件Abaqus 6.11中进行仿真模拟。
本研究对6种模型进行了研究,包括术前模型(M1)、术后模型(M2)和模拟模型(M3~6)(图2)。所有模型由17个椎间盘、18个椎体和椎间韧带组成。椎体承受重力载荷,重力加速度为9.8 m/s。根据文献[11]确定各椎体的载荷大小(表1)。根据文献[12,13,14]建立了每个解剖结构的常数和材料参数(表2)。S1的下终板通过约束相应的节点来固定。生长棒,椎弓根螺钉,椎板钩和多米诺连接器被建成弹性模量为11万MPa、泊松比为0.280的梁单元模型[15]。有限元模型共计有288 017个单元。椎体、椎间盘、椎间韧带和内固定物的应力均被计算和评估。
不同节段椎体的载荷大小分布
不同节段椎体的载荷大小分布
| 节段 | 占体质量百分比(%)[11] | 加载(N) |
|---|---|---|
| T1 | 1.1+8.0(头)a | 13.377 |
| T2 | 1.1 | 1.617 |
| T3 | 1.3+4.0(上肢)a | 7.791 |
| T4 | 1.3+4.0(上肢)a | 7.791 |
| T5 | 1.3+4.0(上肢)a | 7.791 |
| T6 | 1.3 | 1.911 |
| T7 | 1.4 | 2.058 |
| T8 | 1.5 | 2.205 |
| T9 | 1.6 | 2.352 |
| T10 | 2.0 | 2.940 |
| T11 | 2.1 | 3.087 |
| T12 | 2.5 | 3.675 |
| L1 | 2.4 | 3.528 |
| L2 | 2.4 | 3.528 |
| L3 | 2.3 | 3.381 |
| L4 | 2.6 | 3.822 |
| L5 | 2.6 | 3.822 |
| 总和 | 50.8 | 74.676 |
注:a:T1承受头部的重量,T3、T4和T5分别承受部分上肢的重量
椎间韧带、椎体和椎间盘的部件类型和材料属性
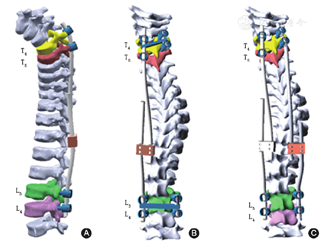

注:A:模型2,单生长棒模型(4枚椎弓根螺钉);B:模型3,单生长棒模型(8枚椎弓根螺钉);C:模型5,双生长棒模型(8枚椎弓根钉)。模型1为术前模型;模型4为将模型2(A)中T4左侧椎弓根螺钉替换为椎板钩;模型6为将模型5(C)中T4的双侧椎弓根螺钉替换为双椎板钩
生长棒治疗EOS术后各种模型下上固定点邻近节段椎体、椎间盘和椎间韧带的最大等效应力情况可见于表3。术前与术后各组进行两两比较发现,生长棒术后邻近节段椎体、椎间盘与椎间韧带的应力普遍低于术前应力。除外M4模型中头侧椎体应力大于术前模型M1的应力。
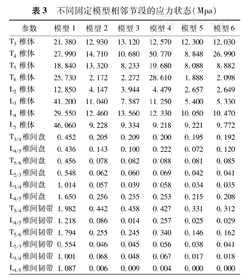
不同固定模型相邻节段的应力状态(Mpa)
不同固定模型相邻节段的应力状态(Mpa)
| 参数 | 模型1 | 模型2 | 模型3 | 模型4 | 模型5 | 模型6 |
|---|---|---|---|---|---|---|
| T3椎体 | 21.380 | 12.930 | 13.120 | 12.570 | 12.300 | 12.030 |
| T4椎体 | 27.990 | 14.710 | 10.680 | 50.770 | 8.848 | 26.990 |
| T5椎体 | 18.840 | 13.320 | 8.233 | 19.680 | 8.088 | 8.882 |
| T6椎体 | 25.730 | 2.172 | 2.272 | 28.610 | 1.888 | 2.098 |
| L2椎体 | 12.850 | 4.147 | 3.944 | 4.479 | 2.657 | 2.649 |
| L3椎体 | 41.200 | 11.040 | 7.587 | 11.250 | 5.400 | 5.330 |
| L4椎体 | 29.550 | 12.460 | 13.560 | 12.330 | 10.050 | 10.470 |
| L5椎体 | 46.060 | 9.228 | 9.334 | 9.218 | 9.221 | 9.772 |
| T3/4椎间盘 | 0.452 | 0.205 | 0.209 | 0.200 | 0.195 | 0.192 |
| L4/5椎间盘 | 0.436 | 0.143 | 0.100 | 0.222 | 0.072 | 0.120 |
| T5/6椎间盘 | 0.456 | 0.078 | 0.082 | 0.088 | 0.081 | 0.085 |
| L2/3椎间盘 | 0.548 | 0.062 | 0.060 | 0.069 | 0.042 | 0.041 |
| L3/4椎间盘 | 1.014 | 0.057 | 0.039 | 0.058 | 0.034 | 0.035 |
| L4/5椎间盘 | 1.650 | 0.256 | 0.255 | 0.253 | 0.215 | 0.208 |
| T3/4椎间韧带 | 1.982 | 0.442 | 0.458 | 0.427 | 0.331 | 0.312 |
| L4/5椎间韧带 | 1.218 | 0.086 | 0.014 | 0.257 | 0.025 | 0.029 |
| T5/6椎间韧带 | 1.794 | 0.255 | 0.245 | 0.340 | 0.146 | 0.162 |
| L2/3椎间韧带 | 0.554 | 0.046 | 0.045 | 0.056 | 0.038 | 0.041 |
| L3/4椎间韧带 | 1.001 | 0.068 | 0.048 | 0.067 | 0.017 | 0.018 |
| L4/5椎间韧带 | 1.087 | 0.006 | 0.009 | 0.004 | 0.000 | 0.000 |
在模型3与模型5的应力分析比较中,发现双侧生长棒较单生长棒能更有效地降低所有锚定点和邻近节段椎体(T3、T4、T5、T6、L2、L3、L4、L5)、椎间盘和椎间韧带的应力(T3/4、T4/5、T5/6、L2/3、L3/4、L4/5)。与单生长棒相比,在双生长棒模型中,T3椎体应力减少6.2%,T3/4椎间盘应力减少6.7%,T3/4椎间韧带应力减少27.7%;T6椎体应力减少16.9%,T5/6椎间盘应力减少1.2%,T5/6椎间韧带应力减少40.4%;L2椎体应力减少32.6%,L2/3椎间盘应力减少30%,L2/3椎间韧带应力减少15.6%;L5椎体应力减少1.2%,L4/5椎间盘应力减少15.7%,L4/5椎间韧带应力减少100%。
由图3和图4可以发现,术前头侧锚定点上方相邻节段椎体与椎间盘的应力分布是不均匀的。生长棒手术后使得邻近节段应力重新分布。单侧生长棒矫形术后模型产生较大应力集中,重要集中于椎体前方及一侧纤维环;而双侧生长棒则能够减少邻近节段应力集中情况。
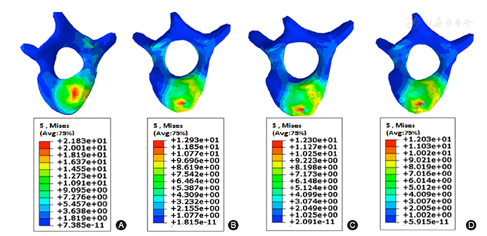

注:A:模型1应力情况;B:模型2应力情况;C:模型5应力情况;D:模型6应力情况(椎体中不同颜色代表相应区域应力的大小,下方颜色条带用科学记数法说明不同颜色对应的应力值大小,红色代表应力最大,向下依次减小,深蓝色代表最小值)
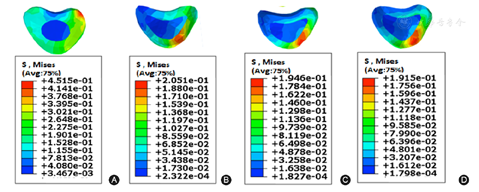

注:A:模型1应力情况;B:模型2应力情况;C:模型5应力情况;D:模型6应力情况(椎间盘中不同颜色代表相应区域应力的大小,下方颜色条带用科学记数法说明不同颜色对应的应力值大小,红色代表应力最大,向下依次减小,深蓝色代表最小值)
无论是在单生长棒模型(M2比M4)还是双生长棒模型(M5比M6)的应力对比中,发现椎板钩的应用可以减少头端锚定点上方相邻节段椎体T3、椎间盘T3/4和椎间韧带T3/4的应力,但其减少幅度较小。其中在双棒模型中T3椎体应力减少2.2%,T3/4椎间盘应力减少1.5%,T3/4椎间韧带应力减少5.7%;在单棒模型中T3椎体应力减少2.8%,T3/4椎间盘应力减少2.4% T3/4椎间韧带应力减少3.6%。但是,近端应用椎板钩固定会增加头端锚定点和其下方椎体(T4、T5、T6)、椎间盘和椎间韧带(L4/5、T5/6)的应力。近端应用椎板钩固定引起的尾端锚定点及邻近节段的应力变化未发现明确规律。
在单生长棒固定模型中,对比分析模型2与模型3,可以发现进行双侧椎弓根螺钉固定可以增加头侧相邻节段椎体(T3、T6)、椎间盘(T3/4、T5/6)和椎间韧带(T3/4、T5/6)应力,但是能够减少锚定点椎体(T4、T5)、L4/5椎间盘和L4/5椎间韧带的应力。
脊柱侧凸从形态看上千变万化,且获取侧凸脊柱标本难度极大,故研究脊柱侧凸矫形术后生物力学的变化十分困难[16]。数学计算类方法可以消除标本或患者之间的差异,提高分析效率并做到精确替代[17]。有限元分析是一种数学计算类技术,常用于分析脊柱侧凸的生物力学特点[18]。本研究针对EOS患者,应用有限元研究分析了不同生长棒固定方式的邻近节段生物力学属性,揭示了生长棒术后邻近节段应力的一些规律。
本研究显示双侧生长棒结构能够更有效地减少锚定点邻近结构的应力,而单侧生长棒结构虽然也能够减少邻近节段应力,但是更容易出现邻近结构应力集中的现象。虽然单、双侧生长棒之间存在生物力学的差别,但是既往研究表明二者术后的并发症发生率两者并无明显差异[19]。内固定的生物力学变化主要由内固定的结构类型所决定,越是柔韧的结构对脊柱本身的生物力学干扰越小[4]。Thawrani等[20]进行的一项离体实验表明在上端椎体应用横突钩固定可以有效地在邻近节段产生一种应力过渡和调整。本研究结果同样显示无论是单生长棒还是双侧生长棒,近端应用椎板钩对固定椎的应力干扰较小,同时能减小椎体上方邻近节段的应力集中。但是应用非坚强的内固定系统容易出现内固定失败,因此在近端宜采用椎弓根钉联合椎板钩固定方式以分散应力[21]。
除邻近节段应力大小的变化外,邻近节段应力中心的改变同样值得关注。在本研究中,生长棒术后邻近节段椎间盘的应力中心更加集中于单侧纤维环,而非均匀分布于髓核。这种不健康的应力集中可能是邻近节段椎间盘退变的力学基础。
当然,有限元分析这种研究方式本身存在一些局限性。首先,因无法获得脊柱各部件的真实应力值,故在有限元研究中只能参考文献数据对各结构应力进行赋值。其次,有限元模型的几何形状仅仅代表患者术前和术后短期情况,不能对其进行动态随访观察。第三,与所有脊柱有限元模型一样,模型经过简化处理:椎间盘被假设为八面体,并未囊括所有韧带,模拟的椎弓根钉或椎板钩位置发生微小的变化将造成不同曲度的生长棒结构,影响分析的准确性。总体来说,本研究结果仅代表一种应力趋势而非精确评价。
在脊柱畸形矫形手术中,影响脊柱应力改变的主要因素有:脊柱畸形的程度、矫正幅度、内固定结构、内固定材料和内固定方式。临床中在保证矫形效果的情况下,只有合理地设计内固定结构和科学地选择内固定方式,才能够对脊柱应力的负面影响达到最小。采用双生长棒结构且在近端适当应用椎板钩非坚强固定方式,可能能够减少内固定相关并发症和邻近节段退变的发生。



























