
利用质量管理工具分析儿童重症监护病房机械通气患儿发生非计划性脱管的原因,并制定质量管理措施,观察措施实施前后脱管发生率的变化。
2014年6月我院PICU建立质量管理小组,通过文献研读找到气管导管脱管的风险因素并制定查检表,调查我科气管导管脱管的原因,对2014年气管导管脱出的重要原因制定管理措施,逐一培训并在2015年至2016年落实标准化流程。用气管导管非计划性脱管的发生密度即每100个带管日(机械通气日)发生脱管的例数来评价在管理措施实施前后脱管发生率的变化。2014年的脱管病例为回顾性研究,2015年1月后均为主动收集的病例。监测脱管间隔天数,对标准化流程的实施进行质量控制。
实施质量管理前,PICU主要气管导管脱管原因是更换敷料不及时、没有落实镇静评估等,与医生培训和监督不足有关。针对上述风险,制定防止非计划性气管导管脱出的标准化流程,包括气管导管固定流程、镇静评估流程。2014年机械通气484例,非计划性气管导管脱出发生率为0.8%,脱管间隔天数中位数8.0(4,20)d。2015至2016年机械通气1 379例,脱管发生率为0.2%,脱管间隔天数中位数34.0(19,61)d。2015至2016年非计划性气管导管脱管的发生率较2014年降低(χ2=5.936,P=0.018),脱管间隔天数延长。Ramsay评分使用比例从2014年的28.6%升至2015至2016年的57.1%,Ramsay评分3~4分比例2015至2016年高于2014年(P<0.05)。
依据各医院的管理要求成立质量管理小组,针对导致非计划性气管导管脱出的主要原因制定管理措施,可降低非计划性气管导管脱出的发生率,从而提高ICU工作质量。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
非计划性拔管率是衡量ICU医护水平和工作质量的重要指标之一。而机械通气的患者气管导管的脱出居ICU病房非计划性拔管的第二位,特别是耳鼻喉疾病术后、先天性颌面部矫形术后的患者存在气道水肿或畸形,属于高级气道管理中的困难气道,一旦气管导管脱出,再置管困难,易造成上气道梗阻进而导致病死率增加[1,2,3,4]。既往医疗实践显示,气管导管脱出的危险因素来自医生、护理人员及患者本身。我科进修医生和护士多,人员更换频繁,存在管理隐患。为了降低非计划性气管导管脱出的发生率,质量管理小组利用质量管理工具分析PICU患儿发生脱管的原因,制定管理对策、落实制度,以期减少和避免患儿气管导管的脱出,降低发生率。本文是单中心研究,比较了质量管理方法实施前后PICU的非计划性气管导管脱出发生率的变化。
2014年6月成立科室质量管理小组,科主任、科副主任、科护士长、主治医师各1名,确定PICU非计划性气管导管脱管病例作为质量管理对象。2014年6月开始质量管理小组研读了2007年以来发表的国内、外相关文献,使用"头脑风暴法"筛选出契合科室工作实际的非计划性脱管的风险因素,用层别法从"人机料法测(环)"五个维度作分类归纳完成查检表[5,6,7,8,9,10]。按照医师和护师1∶1的比例发放查检表,医护人员根据工作经验对重要原因赋值5分,比较重要3分,不重要1分,2014年10月前完成至少30份合格查检表。2014年10月至11月对风险因素的累计分数进行从高到低的排序。针对高风险因素,采用标准化操作流程(standard operating procedure,SOP)的方法制定管理对策;12月开始对科室人员进行培训。
2014年的脱管病例为回顾性总结,依据我院PICU已上报的"北京市重症医学(综合/专科ICU)质控情况月报表"确定脱管病例,提取相关数据。2015年和2016年脱管病例的确定方法是:(1)医嘱执行护士接收有创通气患者的插管医嘱时,核实再插管原因,医护人员均认定脱管病例即向质量管理小组报道并记录;医护人员认定不一致时由管理小组成员确定是否为脱管。(2)科室秘书每月登记出入院患儿,再次核对再插管患儿是否为脱管病例。
使用非计划性脱管的"发生密度"来定义发生率,即(某段时间内非计划性脱管发生例数/该时间段内总带管天数)×100%,观察管理方法实施前后发生率的变化作为质量管理的评价指标[11,12]。
从2014年第1例脱管病例起用折线图标记2014年至2016年每次脱管与上次脱管的间隔天数,2015年至2016年2次脱管间隔的天数缩短时,管理小组须及时分析管理措施的落实情况。
采用SPSS 18.0软件进行统计学处理,对2014年全年和2015年至2016年两年的气管导管脱出患儿的人口学特征、临床数据等进行统计。计量资料正态分布数据采用均数±标准差( ±s)表示,进行独立样本t检验;计量资料非正态分布采用中位数(四分位数间距)[M(P25,P75)]进行统计描述,进行独立样本秩和检验;使用百分比对计数资料进行统计描述,采用Fisher确切概率法进行检验,P<0.05为差异有统计学意义。
±s)表示,进行独立样本t检验;计量资料非正态分布采用中位数(四分位数间距)[M(P25,P75)]进行统计描述,进行独立样本秩和检验;使用百分比对计数资料进行统计描述,采用Fisher确切概率法进行检验,P<0.05为差异有统计学意义。
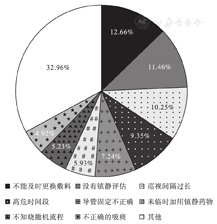
质量管理小组确定查检表内包括17项调查因素,完成合格查检表48份,结果显示:不能及时更换辅料累计205分(最高240分),占比12.66%;没有镇静评估累计185分,占比11.46%;其他因素中包括:对脱管事件重视不够80分,占比4.90%,没有约束效果评估方法75分,占比4.60%,详见图1。管理小组针对导管固定、镇静评估、气管内吸痰等技术制定SOP。

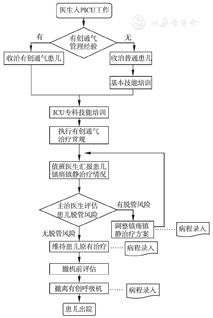
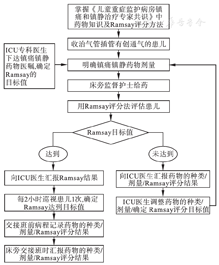
根据查检表结果制定"防止气管导管脱出的标准化操作(主)流程",详见图2。在主流程基础上对基本技能中气管导管固定、敷料更换、气管内吸痰3项技术制定SOP。ICU专科技能中"镇静评估"制定SOP,详见图3。值班人员全部接受培训,SOP从2015年1月开始实施,科室人员更替时须再次培训。


2014年发生非计划性气管导管脱管21例,2015至2016年两年共计发生14例。管理措施实施前后,患儿的人口学特征,如年龄、性别差异无统计学意义,主要疾病诊断及机械通气天数等未发现明显不同。3年中在非计划性脱管发生的48 h内均有因堵管、试用无创通气失败、咬瘪插管等致血氧饱和度<90%而抢救的病例,属于脱管前不良事件,尽管比例下降但未见明显减少,且2015至2016年再插管后P/F比值降低,即患儿缺氧更为严重,与2014年比较差异有统计学意义,见表1。
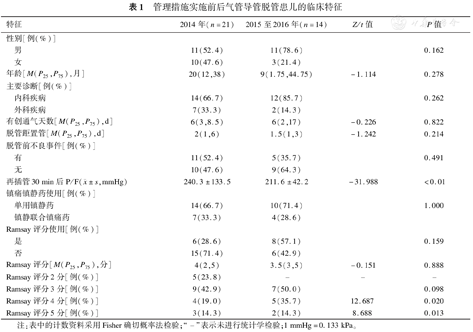
管理措施实施前后气管导管脱管患儿的临床特征
管理措施实施前后气管导管脱管患儿的临床特征
| 特征 | 2014年(n=21) | 2015至2016年(n=14) | Z/t值 | P值 | |
|---|---|---|---|---|---|
| 性别[例(%)] | |||||
| 男 | 11(52.4) | 11(78.6) | 0.162 | ||
| 女 | 10(47.6) | 3(21.4) | |||
| 年龄[M(P25,P75),月] | 20(12,38) | 9(1.75,44.75) | -1.114 | 0.278 | |
| 主要诊断[例(%)] | |||||
| 内科疾病 | 14(66.7) | 12(85.7) | 0.262 | ||
| 外科疾病 | 7(33.3) | 2(14.3) | |||
| 有创通气天数[M(P25,P75),d] | 6(3,8.5) | 6(2,17) | -0.226 | 0.822 | |
| 脱管距置管[M(P25,P75),d] | 2(1,6) | 1.5(1,3) | -1.242 | 0.214 | |
| 脱管前不良事件[例(%)] | |||||
| 有 | 11(52.4) | 5(35.7) | 0.491 | ||
| 无 | 10(47.6) | 9(64.3) | |||
再插管30 min后P/F( ±s,mmHg) ±s,mmHg) | 240.3±133.5 | 211.6±42.2 | -31.988 | <0.01 | |
| 镇痛镇静药使用[例(%)] | |||||
| 单用镇静药 | 14(66.7) | 10(71.4) | 1.000 | ||
| 镇静联合镇痛药 | 7(33.3) | 4(28.6) | |||
| Ramsay评分使用[例(%)] | |||||
| 是 | 6(28.6) | 8(57.1) | 0.159 | ||
| 否 | 15(71.4) | 6(42.9) | |||
| Ramsay评分[M(P25,P75),分] | 4(2,5) | 3.5(3,5) | -0.151 | 0.888 | |
| Ramsay评分2分[例(%)] | 5(23.8) | - | - | - | |
| Ramsay评分3分[例(%)] | 9(42.9) | 7(50.0) | 0.098 | ||
| Ramsay评分4分[例(%)] | 4(19.0) | 5(35.7) | 12.687 | 0.020 | |
| Ramsay评分5分[例(%)] | 3(14.3) | 2(14.3) | 8.688 | 0.013 | |
注:表中的计数资料采用Fisher确切概率法检验;"-"表示未进行统计学检验;1 mmHg=0.133 kPa。
本次研究对镇静的评估管理作为重点,发生非计划性气管导管脱管的患儿用药习惯、评分结果等差异不大。Ramsay评分使用比例从2014年的28.6%升至2015至2016年的57.1%。2014年Ramsay评分4(2,5)分,2015至2016年3.5(3,5)分,未见统计学差异;进一步分析实施镇静评估管理SOP后Ramsay评分3~4分比例高于2014年(P<0.05),见表1。
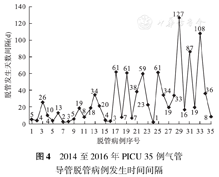
PICU固定床位27张,2014年实施有创通气484例,发生密度为0.8%,2015至2016年有创通气1 379例,发生密度为0.2%,脱管发生率明显降低(χ2=5.936,P=0.018)。图4中2014年即管理制度实施前脱管病例间隔天数中位数8(4,20) d,管理制度实施后2015至2016年脱管病例间隔天数为34(19,61) d,脱管间隔天数延长。35例患儿的脱管间隔天数见图4,其中前21例为2014年脱管患儿编号,22~35为2015至2016年脱管病例。管理小组在2015年发现编号26、27、28的患儿脱管发生间隔天数缩短时及时督导,巩固了管理效果,2016年无相似现象发生。

科室质量管理小组在查阅国内、外文献的基础上,利用质量管理工具(层别法、查检表)寻找气管导管脱出的主要可控风险,基于标准化流程实施管理对策,在2年时间内脱管的发生率降低,提高了PICU工作质量。实践证明管理的过程也是总结学习、提高认识、凝聚共识的过程,是预防气管导管脱出的有效方法[13,14]。
气管导管脱出的发生率计算方法不同,目前报道脱管的发生率为0.3%~4.2%(每100个带管日数脱管的例数)和0.2%~14.6%(某时间段内发生气管插管脱管的患者数/该时间段内接受气管插管的患者数×100%)[15]。不同的ICU因病种、人员配置等因素的差异,致导管脱出的风险因素差异较大、原因复杂,横向比较各医院ICU的脱管发生率意义有限,且研究结论相悖[1,2,12,15]。根据2011版《三级儿童医院评审标准实施细则》和《综合医院对ICU质量管理与持续改进的能力建设要求》,我科致力于利用质量管理方法降低PICU气管插管脱管的发生率,进行纵向比较和数据分析更为可行。
我院属于三级专科教学医院,进修医生和护士轮换频繁,故本次研究以气管导管固定、敷料更换、镇静评估流程等作为基本、专科技能的重点,遵照"防止气管导管脱出的标准化操作流程图"进行培训和管理,避免个性化管理的不足。2015至2016年脱管发生率降低,SOP的作用在临床工作中初见成效。在SOP执行的过程中科室质量管理小组统计脱管例次的同时,利用脱管间隔天数进行质量控制,及时发现异常,避免管理能力下降,巩固成果的同时亦可减轻监管的工作量。
发达国家的研究显示,医院制定了临床医生、护士工作守则,镇静管理,疼痛管理,脆弱管理守则等一系列的工作标准来预防脱管的发生[16,17]。袁翠等[11]和Chao等[18]研究显示,在ICU单项预防措施不能避免非计划性脱管的发生,需要集束化的护理和医疗措施的共同作用。我们的研究早期,针对能力不同的医生开展培训和监督,工作量较大,医生掌握了工作流程和标准后,可通过强化护理对策的实施确保管理的效果,即组织有经验的护理人员督促医生更换敷料、评价镇静效果等,若巡视护士没有尽到告知责任时实施问责制,对预防脱管发生和贯彻全面质量管理的理念有重要意义。
2011年美国进行了一项前瞻性队列研究发现,镇静和疼痛的管理措施对脱管发生频率已不产生影响[16]。赵小利等[19]和Gupta等[20]研究中根据疾病的不同需求给予差异性的镇痛镇静方案,根据病情使患者的Ramsay镇静评分维持在2~4分,做到适度的镇静并动态评估,可减少不良事件的发生,说明其ICU相关工作已经较为完善。我们目前的工作状况是:尽管Ramsay评估的使用率在提高,但仍有患儿未实施目标镇静,病程中常无评分依据,动态评估执行率不高,漏评现象普遍。依据我院PICU病种与患儿年龄特点,镇静目标值常设定在Ramsay评分3~4分,2015至2016年脱管患儿3~4分比例达85.7%,高于2014年61.9%,证实目标镇静观念确实较为深入。2015至2016年未发现Ramsay评分5分的患儿,镇静深度是否应酌情增加未来尚需进一步研究。另外,部分患儿脱管前存在堵管、试用无创通气失败等医源性的缺氧打击,2015至2016年再插管后患儿P/F比值较2014年降低,即患儿病情重,脱管危害更大,均未引起临床人员的重视。因此,下一阶段PICU质量管理小组需要修订标准化流程做到SOP的优化,实现质量的持续提高,缩小与国外ICU的差距。



























