
探索婴幼儿囊肿型胆道闭锁(cystic biliary atresia,CBA)与胆总管囊肿(choledochal cyst,CC)各种临床检测指标间的差异。
回顾性分析2013年1月至2015年11月96例年龄小于120 d且存在肝门处囊肿患儿的临床资料。按术中胆道造影结果将其分为CBA组(29例)和CC组(67例),并对两组患儿生化指标、术前超声特征、术中造影及病理结果进行对比分析。CBA组,男9例,女20例;手术年龄(51.8±24.0) d;体重(4.6±0.8) kg。CC组,男20例,女47例;手术年龄(50.0±26.4) d;体重(4.4±1.0) kg。
术前生化检查示,CBA组与CC组丙氨酸氨基转移酶(ALT)中位数分别为59.4 U/L和29.5 U/L,天冬氨酸氨基转移酶(AST)中位数分别为140.1 U/L和44.0 U/L,总胆红素(TBil)中位数分别为189.9 μmol/L和87.4 μmol/L,间接胆红素(DBil)中位数分别为84.9 μmol/L和14.3 μmol/L,总胆汁酸(TBA)中位数分别为111.6 μmol/L和8.7 μmol/L,上述指标组间比较,差异均有统计学意义(P均<0.001);但两组谷氨酰基转肽酶(GGT)中位数331.9 U/L和225.5 U/L比较,差异没有统计学意义(P>0.05)。CBA组囊肿的最大长径为(2.5±1.2) cm,最大横径为(1.6±0.8) cm;CC组囊肿的最大长径为(4.7±2.2) cm,最大横径为(3.4±1.8) cm,组间比较,差异均有统计学意义(P均<0.001)。CBA组出现胆囊偏小4例(13.8%)、胆囊萎缩21例(72.4%)、肝内胆管扩张6例(20.7%)、肝门处纤维块征象9例(31.0%);CC组出现胆囊偏小1例(1.5%)、肝内胆管扩张29例(43.3%),无胆囊萎缩及肝门处纤维块征象患儿,组间比较,上述指标差异均有统计学意义(P<0.05或P<0.001)。肝活检结果示,CBA组与CC组均存在不同程度的肝纤维化与胆管增生,但CC组患儿肝纤维化及胆管增生程度均显著轻于BA组。
如B型超声检查提示囊肿体积小、胆道闭锁特征性表现及生化指标显著增高,就应该考虑胆道闭锁,需尽早行胆道造影确诊,以便尽早进行手术治疗。GGT不能作为鉴别CBA与CC的敏感指标。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
胆道闭锁(biliary atresia, BA)是由于围产期的胆管损伤影响胆道系统发育的疾病,发病率介于1∶5 000到1∶19 000[1]。囊肿型胆道闭锁(cystic biliary atresia,CBA)为胆道闭锁的一个亚型,约占所有胆道闭锁的5%~10%[2,3,4]。胆总管囊肿(choledochal cyst,CC)是一个亚洲人群高发疾病,其发病率在亚洲约为1∶1 000,在西方仅为1∶100 00到1∶150 000[5]。CBA和CC在小儿外科领域为婴幼儿胆汁淤积性疾病的主要病因,均表现为肝门处囊肿,并在产前可以通过超声检测出来[6]。但术前区分CBA和CC十分困难,它们的超声影像及临床表现相似但预后不同。BA预后的好坏与早期手术干预有关,因此早期区分CBA和CC势在必行。本研究目的在于探索CBA与CC临床指标的差异,以便尽早区分CBA并及时进行手术治疗。
我们收集了从2013年1月至2015年11月肝门处存在囊肿的患儿的病历资料,手术年龄均<120 d,按术中胆道造影结果分为CBA组(29例)和CC组(67例)。其中,CBA组男9例,女20例;手术年龄(51.8±24.0) d;体重(4.6±0.8) kg;按照日本小儿外科协会分型[7]:Ⅰ型24例,Ⅲ型5例。CC组男20例,女47例;手术年龄(50.0±26.4) d;体重(4.4±1.0) kg。组间比较,上述指标差异均无统计学意义,具有可比性。
包括术前的丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)、总胆红素(TBil)、直接胆红素(DBil)、谷氨酰基转肽酶(GGT)和总胆汁酸(TBA)。
B型超声测量两组囊肿的最大长径及最大横径;获取术前超声特征包括:胆囊大小、形态、肝内胆管扩张及肝门纤维块征像。胆囊形态分为正常和萎缩,胆囊最长径<15 mm定义为偏小,最长径≥15 mm定义为正常[8]。肝门处纤维块征象为胆道闭锁特征性改变,并对两组的肝内胆管扩张及肝门处纤维块超声征象进行比较。通过对胆囊或囊肿进行腹腔镜胆道造影,仔细观察肝内胆管扩张及胆总管开放至十二指肠的情况,并对CBA和CC进行诊断和分型。
使用SPSS 20.0软件进行数据分析,服从正态分布的数据按均数±标准差(SD)表示,非正态分布使用中位数(范围)表示。根据情况选择Student t检验,非参数检验(例如:曼-惠特尼检验)及χ2检验。P <0.05为差异有统计学意义。
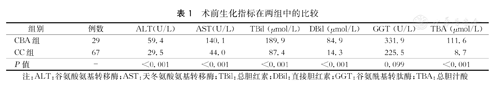
术前生化检查示,CBA组与CC组ALT中位数分别为59.4 U/L和29.5 U/L,AST中位数分别为140.1 U/L和44.0 U/L,TBil中位数分别为189.9 μmol/L和87.4 μmol/L,DBil中位数分别为84.9 μmol/L和14.3 μmol/L,TBA中位数分别为111.6 μmol/L和8.7 μmol/L,上述指标组间比较,差异均有统计学意义(P均<0.001,表1);但两组GGT中位数331.9 U/L和225.5 U/L比较,差异没有统计学意义(P>0.05)。
术前生化指标在两组中的比较
术前生化指标在两组中的比较
| 组别 | 例数 | ALT(U/L) | AST(U/L) | TBil (μmol/L) | DBil (μmol/L) | GGT (U/L) | TBA (μmol/L) |
|---|---|---|---|---|---|---|---|
| CBA组 | 29 | 59.4 | 140.1 | 189.9 | 84.9 | 331.9 | 111.6 |
| CC组 | 67 | 29.5 | 44.0 | 87.4 | 14.3 | 225.5 | 8.7 |
| P值 | - | <0.001 | <0.001 | <0.001 | <0.001 | 0.099 | <0.001 |
注:ALT:谷氨酸氨基转移酶;AST:天冬氨酸氨基转移酶;TBil:总胆红素;DBil:直接胆红素;GGT:谷氨酰基转肽酶;TBA:总胆汁酸
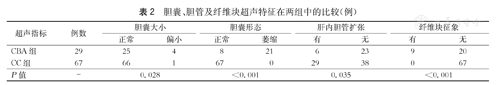
B型超声检查示,CBA组囊肿的最大长径为(2.5±1.2) cm,最大横径为(1.6±0.8) cm;CC组囊肿的最大长径为(4.7±2.2) cm,最大横径为(3.4±1.8) cm,组间比较,差异均有统计学意义(P均<0.001)。CBA组29例患儿中,出现胆囊偏小4例(13.8%)、胆囊萎缩21例(72.4%)、肝内胆管扩张6例(20.7%)、肝门处纤维块征象9例(31.0%);CC组67例患儿中,出现胆囊偏小1例(1.5%)、肝内胆管扩张29例(43.3%),无胆囊萎缩及肝门处纤维块征象患儿,组间比较,上述指标差异均有统计学意义(P<0.05或P<0.001,表2)。
胆囊、胆管及纤维块超声特征在两组中的比较(例)
胆囊、胆管及纤维块超声特征在两组中的比较(例)
| 超声指标 | 例数 | 胆囊大小 | 胆囊形态 | 肝内胆管扩张 | 纤维块征象 | ||||
|---|---|---|---|---|---|---|---|---|---|
| 正常 | 偏小 | 正常 | 萎缩 | 有 | 无 | 有 | 无 | ||
| CBA组 | 29 | 25 | 4 | 8 | 21 | 6 | 23 | 9 | 20 |
| CC组 | 67 | 66 | 1 | 67 | 0 | 29 | 38 | 0 | 67 |
| P值 | - | 0.028 | <0.001 | 0.035 | <0.001 | ||||
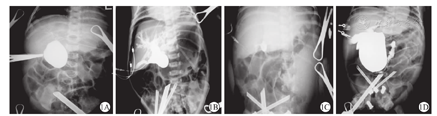
碘海醇通过胆囊或囊肿注入后,所有囊肿均有显示。24例Ⅰ型CBA患儿均有肝内胆管显影(图1A),其中包括6例患儿肝内胆管扩张(图1B)。5例Ⅲ型CBA患儿囊肿与肝内外胆管无相通(图1C)。所有CBA患儿十二指肠均无显影。67例CC患儿肝内胆管均有显影,其中包括29例患儿肝内胆管扩张,大部分CC患儿囊肿与十二指肠相通(图1D)。CBA组包括24例Ⅰ型和6例Ⅲ型囊肿型胆道闭锁患儿,24例Ⅰ型CBA患儿行肝管空肠吻合术,5例Ⅲ型CBA患儿行肝门空肠吻合术。CC组患儿均行肝管空肠吻合术。

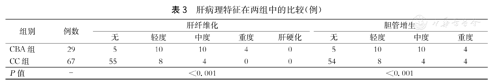
CBA组与CC组的肝活检结果如表3所示,CBA组与CC组均存在不同程度的肝纤维化与胆管增生。29例CBA患儿中,无肝纤维化5例(17.2%),轻度肝纤维化10例(34.5%),中度肝纤维化10例(34.5%),重度肝纤维化4例(13.8%),无肝硬化患儿。67例CC组患儿中,无肝纤维化55例(82.1%),轻度肝纤维化8例(11.9%),中度肝纤维化4例(6.0%),无重度肝纤维化及肝硬化患儿。CBA组肝纤维化程度严重于CC组,且组间差异有统计学意义(P<0.001)。29例CBA组患儿中,无胆管增生5例(17.2%),轻度胆管增生10例(34.5%),中度胆管增生10例(34.5%),重度胆管增生4例(13.8%)。67例CC组患儿中,无胆管增生54例(80.6%),轻度胆管增生8例(11.9%),中度胆管增生4例(6.0%),重度胆管增生1例(1.5%)。CBA组胆管增生程度严重于CC组,且两组间差异有统计学意义(P<0.001)。
肝病理特征在两组中的比较(例)
肝病理特征在两组中的比较(例)
| 组别 | 例数 | 肝纤维化 | 胆管增生 | |||||||
|---|---|---|---|---|---|---|---|---|---|---|
| 无 | 轻度 | 中度 | 重度 | 肝硬化 | 无 | 轻度 | 中度 | 重度 | ||
| CBA组 | 29 | 5 | 10 | 10 | 4 | 0 | 5 | 10 | 10 | 4 |
| CC组 | 67 | 55 | 8 | 4 | 0 | 0 | 54 | 8 | 4 | 4 |
| P值 | - | <0.001 | <0.001 | |||||||
本研究是有关CBA与CC临床指标对比的单中心大样本回顾性研究。实验室结果表明CBA患儿的血清转氨酶显著增高,其肝损伤比CC患儿严重。本研究也显示CBA组中TBil和DBil显著增高,该现象表明CBA患儿胆汁淤积程度更严重。有研究报道,新生儿时期肝门处囊肿患儿TBA>111 μmol/L更有可能诊断为BA而非CC[11]。新生儿早期出现总胆汁酸增高有可能提示胆道闭锁,更多研究发现胆汁酸有可能作为胆道闭锁的筛查和诊断指标[12,13]。以上所有研究及本研究中CBA组TBA水平均显著高于CC组。GGT是鉴别胆道闭锁与胆汁淤积的重要指标之一[14,15]。以GGT>250 U/L为诊断BA的指标,计算灵敏度为83.3%,特异度为70.6%[16]。但在本研究中,GGT并不能作为鉴别CBA与CC的敏感指标,CBA组与CC组的GGT均显著增高,且两组间差异无统计学意义。
本研究CBA组囊肿的最大长径及最大横径均显著短于CC组,该结果与许多已报到的文献结果相一致[17,18]。这一现象可能与CBA患儿胆汁分泌量较少有关[19]。肝门处纤维块征象、胆囊萎缩、胆囊壁不规则是超声诊断BA的特征性影像学表现[20,21]。如果肝门处囊肿患儿合并以上任一超声征象,应高度怀疑CBA并建议尽快行胆道造影进一步明确诊断。本研究发现CBA组胆囊长径显著小于CC组。Kanegawa等[22]报道,以胆囊长径<15 mm作为诊断胆道闭锁的标准,其灵敏度为72%,特异度为69%。这一结论支持本研究结果。肝内胆管扩张为胆总管囊肿的常见超声影像学表现,但并非所有的CC均会出现肝内胆管扩张,且一有小部分Ⅰ型CBA也会出现肝内胆管扩张现象。
胆道造影是目前区分CBA与CC的可靠方法。本研究中,术中胆道造影示,Ⅰ型CBA肝内胆道可显影,有一部分肝内胆管显影呈云雾状(图1A),一部分肝内胆管扩张(图1B)。Ⅰ型CBA患儿的囊肿与肝内外胆管相通,但与十二指肠不相通。Ⅲ型CBA患儿的囊肿与肝内外胆管不相通,且十二指肠无显影(图1C)。CC患儿的囊肿与肝内胆管及十二指肠均相通(图1D)。肝内胆管显影不佳预示可能与胆汁分泌量少有关,囊肿大小可以反映肝内胆汁流量与胆汁流入十二指肠的梗阻程度。
肝活检在诊断胆道闭锁中起到关键作用,它的准确率在88.2%~96.8%[23]。Chen等[24]近期报道了一个8个特征,21分的组织学评分系统,用以诊断胆道闭锁及评估预后,以8分为诊断胆道闭锁的界值,其诊断的准确率可达91.9%。在本研究中,CBA组患儿肝活检结果表现为不同程度的肝纤维化及胆管增生,大部分为轻度或中度肝纤维化;但大部分CC组患儿无肝纤维化。CBA组患儿大部分为轻或中度胆管增生,但CC组患儿中大部分无胆管增生。CC组患儿肝纤维化及胆管增生程度均显著轻于BA组。
总之,本研究表明,如超声检查提示囊肿偏小并伴有胆囊形态僵硬萎缩或肝门处纤维块等任一征象,并伴有生化指标(ALT、AST、TBil、DBil和TBA)增高,应高度怀疑CBA,需尽快行胆道造影明确诊断,以便尽早行手术治疗。GGT不能作为鉴别CBA与CC的敏感指标。
无



























