
探讨婴幼儿声门下血管瘤的临床、病理特征及诊断和治疗。
对厦门市儿童医院诊治的2例声门下血管瘤患儿的临床资料进行分析并文献复习。
例1患儿,男,4个月,以间断喘息18 d入院;查体:SpO2 98%,呼吸频率50次/min,三凹征阳性,双肺可闻及明显喘鸣音;左腘窝见两处红色肿物,压之色淡;予呼吸机辅助呼吸,先用激素后用普萘洛尔治疗,患儿症状3~8 d明显减轻,10 d拔出气管导管,12 d停止吸氧,16 d出院。例2患儿,女,1个月,以气促伴咳嗽10 d入院;查体:呼吸频率61次/min,三凹征阳性,双肺闻及痰鸣音;右侧腹部可见一绿豆大小红色肿物,压之色淡;单用普萘洛尔治疗,5 d后由CPAP改为鼻导管吸氧,10 d停止吸氧,13 d出院。两例患儿均经支气管镜、颈部CT增强诊断。
婴幼儿声门下血管瘤的诊断建议内镜联合CT增强,治疗上气道堵塞严重且气管插管不能者可紧急外科治疗,如气道堵塞严重可气管插管者先行内科治疗,如效果不理想或病情反复者,可用硬化剂、激光、低温等离子、外科等手段,否则建议普萘洛尔为主的治疗方案。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
病例1:患儿,男,4个月,体重7.3 kg,间断喘息18 d于2016年11月7日入院,患儿于18 d前无明显诱因出现喘息,1周前患儿喘息加重,伴气促,无发绀,期间轻微咳嗽,间断喉鸣,无发热,外院考虑鼻炎,予左卡巴斯汀喷鼻治疗后无好转,近2 d患儿喘息明显加重,就诊我院,查喉镜示急性咽喉炎,以"支气管肺炎"入院。
入院查体:SpO2 98%,神志清楚,口唇红,无发绀,无鼻翼煽动,咽充血,呼吸急促,频率50次/min,吸气时胸骨上窝凹陷,双肺可闻及痰鸣及明显喘鸣音。心腹可,左大腿部腘窝上方可见两处红色肿物,压之色淡,大小分别为0.5 cm×0.5 cm、0.5 cm×1.0 cm。血气分析:pH 7.378,PCO2 40.1 mmHg(1 mmHg=0.133 kPa),PO2 90.8 mmHg,HCO3- 23.1 mmol/L,BE -1.86 mmol/L,乳酸3.2 mmol/L。入院后予抗感染、布地奈德雾化混悬液+复方异丙托溴胺雾化液雾化、小剂量甲泼尼龙治疗,第2天喘息较入院稍有减轻,喉中痰响稍减少,无咳嗽,双肺仍闻及双气相喘鸣音。肺部CT:胸段气管内(距声门裂约2.6 cm)软组织密度影,考虑异物。行纤维支气管镜检查:声门下约2.5 cm膜部偏右侧可见一半圆形淡红色隆起物,表面光滑,可见小血管,长度约1.5 cm,约占管腔3/4腔隙,见图1A。肺部+心脏大血管增强CT:气管胸段见一类圆形软组织结节影,CT值约44 HU,边缘光整,最大界面约为4.6 mm×5.7 mm,增强扫描呈明显强化,各期CT值分别为167 HU(动脉期),233 HU(延迟期),局部气道明显变窄,结节影周围见小血管影与右侧锁骨下动脉起始端关系密切,见图1B。
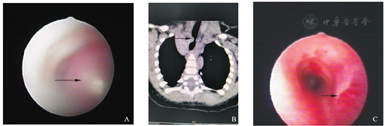

A.治疗前支气管镜所见;B.颈部CTA ;C.治疗后支气管镜所见。
入院诊断:(1)声门下血管瘤;(2)皮肤血管瘤;(3)支气管肺炎伴节段性实变不张。患儿喘息反复,较前加剧,复查血气分析:pH 7.299,PCO2 52.8 mmHg,PO2 64.2 mmHg,HCO3- 25.4 mmol/L,BE -1.31 mmol/L,乳酸2.0 mmol/L。考虑血管瘤处于快速增长过程,存在低氧,予气管导管呼吸机辅助呼吸,并大剂量激素冲击3 d,后渐减量并停用,第5天开始服用普萘洛尔,第9天复查胸部增强CT:气管胸段软组织结节影较前略减少,大小约4.7 mm×6.4 mm×11.3 mm,增强扫描仍呈明显强化,局部气道受压变窄较前略改善。第10天停用呼吸机拔出气管导管,第12天停止吸氧,患儿呼吸平稳,无喘鸣音,少许喉鸣,肺部未闻及啰音,左大腿部腘窝上方可见两处肿物变为暗红色,生命体征平稳,第16天出院继续抗血管瘤治疗,随访中。8个月后复查支气管镜示声门下血管瘤明显消退,见图1C。
病例2:患儿,女,1个月,体重4.05 kg,气促伴咳嗽10 d于2017年1月11日入院。10 d前出现咳嗽、气促,口唇稍青紫,哭闹时加剧,外院予抗感染、布地奈德雾化混悬液雾化等治疗。气促未见好转,三凹征阳性,肺部CT:气管上段左侧壁占位性病变可能;气管狭窄;双肺下叶炎症;肝内多发低密度影。拟"气管狭窄,气管上段占位性病变?"入院。
入院查体:T 37 ℃,P 131次/min,R 61次/min,神志清楚,精神反应尚可。口周无发绀。喉鸣明显,呼吸急促,三凹征阳性,双肺可闻及痰鸣音。心腹可。右侧腹部可见一绿豆大小鲜红色肿物,边界清楚,压之变淡。血气分析:pH 7.284,PCO2 63.3 mmHg,PO2 50 mmHg,HCO3- 30 mmol/L,BE 3 mmol/L,Na+ 135 mmol/L,K+ 4.7 mmol/L,Ca2+ 1.45 mmol/L。红细胞压积21%,Hb 7.1 g/dl。腹部彩超:肝内多发低回声病变(血管瘤?),肝内多个低回声团块,大者约2.7 cm×2.6 cm,边界清,探及血流信号。纤维支气管镜检查:紧邻左侧声带声门下侧壁可见一直径约1 cm紫红色团状物,向管腔内凸出,并声门下狭窄。左侧壁声门下肿物待查:声门下血管瘤?(图2A)。颈部平扫+增强CT:左颈部气管与左侧甲状腺之间见不规则软组织密度影,最大截面积约为8.2 mm×3.8 mm,长约8.8 mm,上至声门下区,下至甲状腺峡部水平,与周围组织分界不清,增强动脉期均匀强化,静脉期及延迟期强化更为明显,边界清晰,呈弧形包绕左侧气管壁,局部气管狭窄。左颈部富血供占位性病变,考虑来源于气管管壁血管源性肿瘤,血管瘤?(图2B)。
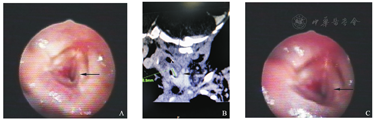

A.治疗前支气管镜所见;B.颈部CTA;C.治疗后支气管镜下所见。
入院诊断:声门下血管瘤并皮肤血管瘤并肝内多发血管瘤。入院予CPAP辅助呼吸,抗感染,布地奈德雾化混悬液+特布他林雾化等治疗,第3天开始口服普萘洛尔,第6天气促缓解,喉鸣明显减轻,改鼻导管给氧,第10天患儿呼吸平稳,喉鸣消失,停止吸氧,第11天复查腹部彩超:肝内多发低回声病变(血管瘤?),肝内多个低回声团块,大者约2.2 cm×2.1 cm,气管上段左侧壁(环状软骨下方)探及一等回声团块大小约0.8 cm×0.7 cm,通气的气管腔气体回声较上次增多。第12天复查支气管镜:紧邻左侧声带声门下侧壁可见一直径约0.9 cm紫红色团状物,较前略缩小,声门下通气较前改善(图2C)。第13天患儿少许喉鸣,呼吸平稳,肺部未闻及啰音,右侧腹部绿豆大小肿物颜色变为暗红色,生命体征平稳,出院并继续抗血管瘤治疗,随访中。
婴幼儿血管瘤是胎儿在胚胎时期血管形成过程出现的一种先天性发育异常,发病率占新生儿良性肿瘤的10%[1],部分血管瘤由于生长部位的特殊性,如婴幼儿声门下血管瘤,具有血管畸形、肿瘤的双重特征,占先天性喉部畸形的1.5%。声门下血管瘤属罕见病,但由于声门下瘤体的快速增长可导致急性喉梗阻危险,如诊治不及时,病死率极高。20世纪80年代国外文献报道未经治疗其病死率高达30%~70%。本文就两例声门下血管瘤患儿的诊治经过并相关文献复习,对声门下血管瘤的临床、病理特征、诊断和治疗等逐一阐述。
血管瘤并非真性肿瘤,而是脉管发育异常所致。脉管系由间胚叶发展而来,如果胚胎时期原始细胞离散残存,不受约束地生长,将发展为血管瘤,是婴幼儿最常见的肿瘤,它与低出生体重、多胎妊娠、女性、早熟等多因素相关[2]。声门下血管瘤起源于中胚层,目前认为可能的病因为:(1)雌激素水平增高,血管瘤瘤体中有增高的特异性雌激素受体;(2)肥大细胞直接刺激血管内皮细胞增生,部分血管瘤患儿组织中肥大细胞有增多表现,即所谓的肥大细胞学说[3]。Ada等[4]近期一项多中心研究证实,大多数的声门下血管瘤在组织病理学、免疫组织化学上就是毛细血管瘤,并且与其他部位的血管瘤相似。声门下血管瘤的发展经历了3个阶段:(1)初始增殖期,出生6~18个月快速增长;(2)相对稳定期,如未予治疗,肿瘤将持续数月;(3)自然消退期,此最后阶段可持续数月至数年。但并非所有患者均有此阶段。血管瘤为一种自限性疾病,其消退过程较为缓慢,50%的病例在5年内完全消退,70%在7年内完全消退,100%在12年内完全消退。虽然这些数据来自于皮肤血管瘤,但声门下血管瘤与之病程相似。
声门下血管瘤多见于1岁以下婴儿,女性多于男性,约2∶1,约50%的患儿伴皮肤血管瘤。本文两例患儿均有皮肤血管瘤,其中例2患儿同时有肝内多发血管瘤,目前文献尚未有类似报道。声门下血管瘤属先天性疾病,患儿出生后一般无症状,可持续数周甚至数月,85%在生后6个月内发病,常以喘鸣、喉鸣、咳嗽为首发症状,平均年龄约为7.7周,其中80.6%为双向喘鸣。随着血管瘤进入增生期,气道阻塞进行性加重,并逐渐出现睡眠呼吸暂停、呼吸困难、口唇发绀、喂哺困难等症状。如瘤体侵犯到声门可出现声嘶,如瘤体破裂可因出血堵塞气道致窒息甚至死亡。临床常与喉软化症、急性喉炎、喘息性支气管炎难于鉴别,易误诊,例1患儿即出现误诊为鼻咽炎。声门下血管瘤属自限性疾病,退化期通常自12月龄开始,直至血管瘤完全退化,但在增生期可因气道阻塞而致死,故需尽早诊断并给予快速有效的临床干预[5,6]。婴幼儿气道最狭窄的部位在声门下区,当声门下区水平出现直径1 mm的环形狭窄时,呼吸横截面积即可减少60%。目前,国际上应用最多的是1994年Myer等[7]提出的分度方法,按照阻塞平面狭窄面积占正常管腔面积的百分比计算:Ⅰ度狭窄面积≤50%,Ⅱ度狭窄面积为51%~70%,Ⅲ度狭窄面积为71%~99%,Ⅳ度为完全阻塞。
内镜(包括直视喉镜和支气管镜)可直观、清晰地观察到喉部的病变,典型镜下表现联合颈部增强影像学检查对于声门下血管瘤诊断有重要意义。呼吸道血管瘤的内镜下可见声门下区黏膜损害,对称或不对称表面光滑的新生物,为红色或蓝色(取决于黏膜层病变叠加的厚度)、质软,病变多位于左侧,也可位于右侧、环周或双侧,并可延伸至气管上段[8] 。本文两例及张忠晓等[9]报道的24例,共26例声门下血管瘤镜下特点:血管瘤位于声门下左侧15例,右侧2例,双侧2例,气管膜部4例,气管前壁l例,左后壁l例,右侧+右侧喉室l例。合并其他脏器血管瘤:肝脏1例,腮腺1例。本文两例患儿均有皮肤血管瘤。内镜很大程度上可以诊断本病,但依赖于术者的操作熟练程度及经验,存在较大主观性。最好结合影像学及疗效评估诊断。
本文两例患儿均进行了CTA及三维重建,对声门下血管瘤进行定位,并且清楚显示其大小、范围以及同气道关系,同时可以多角度、多方位显示声门下血管瘤的供血血管、与之相邻血管的细小分支以及区分重叠血管,也可清晰显示声门下血管瘤的空间位置及毗邻关系、相邻器官或组织的受压、受侵状况。但也应清楚地认识到,由于血管对比剂增强高峰时间限制的特点,经治疗后血管瘤普遍缩小,对微小动脉瘤显示不理想;对图像后处理如邻近骨骼组织剔除等对技术人员水平有一定要求;且虽为低剂量扫描,但扫描范围包括射线敏感器官甲状腺等诸多因素的限制,故CTA不适合作为复查手段[10]。
虽然典型镜下表现联合颈部增强影像学检查对于声门下血管瘤诊断有重要意义,但是诊断的金标准还是组织活检。当内镜检查有困难时,需要组织病理学检查证实,但有导致出血的风险,以及高达50%的可能过于表浅而无法确切诊断[11]。因此目前用活检来诊断的并不多,也不推崇,大家认为病灶的出现本身就是诊断。1983年,Brodsky等[12]复习了文献报道的136例婴儿先天性声门下血管瘤,加上作者的4例共140例,对其中21例死亡病例中的17例进行尸检,病理检查结果示:4例黏膜下有典型的血管瘤并向软骨膜侵犯,其余13例中有1例呈环形侵犯,1例未指明大体所见。所有病变均始于声带下方向下扩展0.3 cm到第三气管环。瘤组织呈灰色、暗蓝色、红褐色等不一,基底广,4例(24%)完全阻塞呼吸道;2例边缘呈颗粒状;1例黏膜溃疡;1例黏膜增厚,6例(35%)合并其他部位血管瘤,包括前胸皮肤、胸骨柄、上纵隔、耳廓软骨及心瓣膜。光镜下见12例(70.5%)有黏膜急性或慢性炎症;13例(76%)肿瘤限于黏膜下与软骨膜之间;1例肿瘤由两个气管环之间扩展至气管外。15例(8%)为毛细血管瘤,1例为海绵状血管瘤,另1例为混合型。瘤体基质内有出血。病理组织方面声门下血管瘤约有91.6%属于微血管型,其余为海绵状型或混合型。
上海交通大学医学院附属上海儿童医学中心耳鼻咽喉头颈外科报道了窄带成像内镜在小儿声门下血管瘤中的应用,对比了普通白光内镜下所见声门下后方见3处黏膜局限性粉红色肿物,呈半球形突起,表面光滑;窄带成像内镜下观察所见肿物表面有大量微血管影,呈棕褐色。显示了窄带成像内镜在小儿声门下血管瘤诊断中的作用[13]。目前报道很少,参考价值有待进一步研讨证实。
2008年Léauté-Labrèze等首次报道口服普萘洛尔治疗血管瘤,2009年Denoyelle等[14]首次报道普萘洛尔成功治疗声门下血管瘤,随后又有诸多文献证明了普萘洛尔在声门下血管瘤的治疗是有效的。普萘洛尔治疗声门下血管瘤的可能机制为:治疗初期通过收缩周围血管来减少瘤体体积,使其颜色变淡,治疗后期则通过减少碱性成纤维细胞生长因子和血管内皮生长因子的表达(在增殖期血管瘤这两种因子表达增加、血管内皮细胞增殖),促使血管瘤进一步消退,并促进血管内皮细胞的凋亡[15]。Schiestl等的前瞻性研究证实普萘洛尔可以作为血管瘤的一线治疗。Hogeling等[16]进一步的前瞻性研究证实,6个月以内的婴儿和5岁以上的儿童口服普萘洛尔2 mg/(kg·d)能明显降低肿瘤体积、颜色和病灶的高度。一般经过4周治疗后可终止血管瘤生长,12周后肿瘤可明显缩小。国外有研究证明普萘洛尔较传统糖皮质激素能更为有效地治疗声门下血管瘤[17,18]。其常见的不良反应有心率减慢、低血压、低血糖、胃肠道反应、腹泻、支气管痉挛及皮疹等,较激素不良反应少。同时也认识到,因普萘洛尔无法迅速解除气道阻塞,因此在瘤体稍大而引起呼吸不畅的声门下血管瘤治疗中受到一定限制,仍需再次手术治疗。Canadas等[19]报道了1例普萘洛尔治疗2个月后再次增生,可能与其后期不敏感有关,所以辅以其他手段治疗是有必要的。2013年发表的关于普萘洛尔治疗婴幼儿血管瘤的专家共识提到[20],初始剂量1 mg/(kg·d),分3次口服,如需增加剂量,每次增加0.5 mg/(kg·d),分3次口服,而目前诸多医疗机构采用初始剂量0.5 mg/(kg·d),3 d后加量至1 mg/(kg·d),再3 d后加量至2 mg/(kg·d),并维持剂量,1 d 3次。我院采用后者,未见明显不良反应,疗效可。
治疗声门下血管瘤最传统的方法是糖皮质激素,其作用机制是通过阻断雌激素-17β受体(刺激内皮细胞的细胞质增殖)来抑制肿瘤的生长。Cohen和Wang[21]首先提出激素治疗,随后多位学者报道了糖皮质激素治疗声门下血管瘤的经验,仅30%~60%的患者对该药敏感,长期激素治疗还能给10%~20%的患儿带来较多不良反应[3,22]。况且激素仅对增生期血管瘤有效,对消退期血管瘤无效,本文例1患儿应用普萘洛尔联合甲泼尼龙治疗,效果满意。目前应用糖皮质激素治疗声门下血管瘤常作为联合治疗的一部分,对其单独疗效的评估比较困难。有文献报道口服激素治疗声门下血管瘤有效率不高,同时因长期服用激素不良反应较大,如满月脸、向心性肥胖、多毛等库欣综合征症状,免疫力下降,生长发育受到抑制等,故应用激素治疗声门下血管瘤时应严格掌握其适应证及剂量,尤其是长期使用。
INF也曾用于婴幼儿血管瘤的治疗,自1992年Ezekowitz等[23]报道皮下注射INFα-2a治疗声门下血管瘤后,相继有学者研究证明INF在治疗颈面部多发且危及生命的血管瘤方面疗效显著。曾有国外学者对接受INFα病变内注射治疗的32例严重血管瘤患者的临床资料进行回顾性研究,认为瘤内注射INF是治疗巨大或致命血管瘤的一种安全方法,其疗程短、并发症少、治疗费用低[24],但随着研究的深入,发现由于应用INF的患者中有5%~20%出现较严重不良反应,如低热、转氨酶升高、中性粒细胞减少、贫血和痉挛性麻痹等,目前仅将其作为其他治疗均告失败时采用的一种姑息性治疗方法。
平阳霉素是一种抗生素类抗肿瘤药。1991年最早报道应用于治疗血管瘤,自此瘤体内注射平阳霉素开始广泛应用于临床。主要作用机制:抑制瘤体内皮细胞DNA合成从而抑制内皮细胞增生,使瘤体细胞坏死、瘤体消退。对毛细血管瘤、海绵状血管瘤、混合血管瘤和淋巴管瘤有较好疗效。刘文中等[25]报道平阳霉素对毛细淋巴管瘤治愈率为60.0%、海绵状血管瘤治愈率为88.4%、毛细血管型血管瘤治愈率为100%。不良反应有局部坏死性溃疡、皮疹、过敏性休克、发热、食欲不振等。目前已有学者报道采用平阳霉素瘤内注射方法治疗声门下血管瘤取得较好效果。但平阳霉素注射法不能立即解除气道梗阻,且多数需要瘤内重复注射平阳霉素,其局部应用主要不良反应为组织坏死及影响组织发育,重者可引起肺纤维化[26,27]。因此,在治疗过程中应权衡利弊,选择最佳方案。
低温等离子技术是一项新的外科技术,已用于切除鼻腔血管瘤,且取得较好效果。该技术原理为两个电极在血管瘤体之间形成等离子的薄层,薄层中等离子接受电场加速而获得足够的动能,在低温下即可打断组织的分子键,40~60 ℃可形成精确、高效的气化融切效果,使瘤体减容并封闭血管,避免出血。与此同时能避免伤口表面炭化和对深部气管软骨环及周围黏膜的热损伤,减少术后周围组织肿胀。然而,低温等离子技术开始应用声门下血管瘤国内直到2013年才有报道,陈彦球等[28]尝试采用气管内镜下DNR数字式低温等离子消融技术,将声门下血管瘤直接气化消融,使血管瘤体缩小。根据瘤体大小,对于体积稍小的声门下血管瘤,全麻下行瘤体等离子消融术,对于体积较大的声门下血管瘤,采用气管切开后再用低温等离子消融治疗,可迅速缓解气道梗阻,缩短病程,无术后声门下狭窄等并发症;因此低温等离子消融术联合普萘洛尔治疗声门下血管瘤具有微创、简单、安全及复发率低等优势,是治疗声门下血管瘤的一种有效方法。由于本方法报道不多,其疗效及并发症还有待进一步观察评估。
1970年Healy等[29]首次提出CO2激光治疗,随后很多研究也同样证实了其是安全有效的方法,总治愈率达94%,6.5%出现并发症。国外有学者曾对1975至1983年近8年采用CO2激光治疗声门下血管瘤的31例患者进行回顾性分析,治疗的总成功率为94 %,取得满意效果(但没有提到满意评判标准)。相反有一些学者并不支持,Brodsky等[12]认为CO2激光治疗并不能加速拔管;Cotton和Tewfik[30]认为使用CO2激光治疗具有显著瘢痕组织形成的风险并可导致声门下狭窄。美国波士顿儿童医院在一项10年的回顾性研究发现,CO2激光治疗声门下狭窄发生率达18%,30%的患儿需要行气管切开。有学者指出,CO2激光不宜治疗海绵状血管瘤,因CO2激光对血管直径>0.5 mm者无止血作用;也不宜治疗弥漫性血管瘤包括或超越喉部者。
1940年Suehs和Herbur[31]首先将气管切开术用于声门下血管瘤的治疗,但因术后易出现局部感染或影响喉气管发育等并发症,这一方法已少有采纳。经颈部径路外科摘除被认为是一种保险的手术方式,虽然其手术效果好,但由于创伤较大,临床开展也存在一定争议。笔者认为,对于气道堵塞严重插管困难者需选择外科干预,而大部分病例可用创伤小的治疗方案。
我国台湾马偕纪念医院于2007年9月经历1例40日龄女婴因声门下血管瘤造成呼吸道阻塞,通过硬式支气管镜于患部施行局部类固醇注射来治疗。不但缩短插管及住院时间,在肿瘤萎缩方面也有满意效果。其所利用的原理是类固醇抑制血管瘤的增生,使病灶萎缩速率大于增生速率达到疗效。目前尚未找到其他类似病例报道。
声门下血管瘤是婴幼儿期罕见的、病死率极高的重症之一,该病虽然有自愈性,但由于其病变位置的特殊性,对患儿生命构成潜在威胁。对于婴幼儿声门下血管瘤的诊断建议是内镜联合CTA诊断,当然窄带成像内镜可更多的尝试总结。目前声门下血管瘤治疗方法较多,包括普萘洛尔、激素、瘤体内注射硬化剂、低温等离子消融术、激光、开放性手术切除等,但均无统一标准,疗效也不能统一判定。气道堵塞严重且气管插管不能者可紧急外科治疗,如气道堵塞严重可气管插管者先行内科治疗,效果不理想或病情反复者,可用硬化剂、激光、低温等离子、外科等手段,否则均建议普萘洛尔为主的治疗方案。



























