
提出一种新的复发性髌骨脱位"J"形征(屈膝30°至完全伸直过程中髌骨突然出现外侧移位)的分度方法并探讨其危险因素。
从2017年1月至2018年8月就诊的复发性髌骨脱位患者中选取术前髌骨轨迹准确记录的患者111例,其中"J"形征阳性患者68例、"J"形征阴性患者43例。于膝关节纯侧位X线片测量Caton指数(>1.2定义为高位髌骨)和滑车发育Dejour分型(C型和D型定义为严重滑车发育不良),将CT图像进行叠加测量胫骨结节-股骨滑车(tibial tuberosity-trochlear groove,TT-TG)距离,同时使用三维重建CT图像测量下肢旋转参数(股骨前倾角、胫骨外旋角及膝关节扭转角)。比较两组解剖参数的差异,分析复发性髌骨脱位患者出现"J"形征的危险因素。根据终末伸膝阶段髌骨外移的形式和程度,制定新的"J"形征分度方法。
复发性髌骨脱位"J"形征的发生率为61.3%(68/111)。"J"形征Ⅰ、Ⅱ和Ⅲ度患者分别为28、30和10例;随"J"形征分度的增加,股骨前倾角、胫骨外旋角、关节扭转角、TT-TG距离、Caton指数均有增大趋势。单因素分析结果显示"J"形征阳性组的股骨前倾角(t=3.376,P=0.001)、膝关节扭转角(t=4.886,P=0.001)、TT-TG距离(t=3.177,P=0.002)和高位髌骨发生率(χ2=9.809,P=0.002)均大于"J"形征阴性组,组间差异有统计学意义;Logistic回归分析结果显示股骨前倾角增大(OR=1.118,P=0.012)、膝关节扭转角增大(OR=1.178,P=0.016)和高位髌骨(OR=3.229,P=0.040)是复发性髌骨脱位出现"J"形征的三个独立危险因素。
对CT片上股骨前倾角增大、膝关节扭转角增大以及表现为高位髌骨的复发性髌骨脱位患者应警惕"J"形征的出现。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
复发性髌骨脱位是青年人常见的膝关节疾病,其病因复杂,如高位髌骨、滑车发育不良、膝外翻以及下肢旋转畸形等。手术方法众多,主要为近端重排和远端重排手术两大类。在髌骨的众多稳定结构中,内侧髌骨股骨韧带是最主要的稳定结构,因此近十年来内侧髌股韧带(medial patellofemoral ligament,MPFL)重建逐渐成为复发性髌骨脱位最常用的手术治疗方法[1]。
"J"形征是用于评估复发性髌骨脱位患者髌骨轨迹不良的体征。近期的研究结果显示,70%~80%的复发性髌骨脱位患者存在近端髌骨轨迹不良[2,3,4],表现为在屈膝30°至完全伸直过程中髌骨突然出现外侧移位,髌骨轨迹表现为字母"J"形,因此称为"J"形征[5]。"J"形征的临床识别相对简单,但其表现形式及严重程度差异较大。轻者表现为髌骨轻微外移,重者在伸膝位时呈现完全的髌股关节脱位。因此,建立"J"形征的临床分度标准至关重要,对复发性髌骨脱位的治疗及疗效评估具有指导意义。目前尚无统一的、操作简便、准确度高的"J"形征分度方法。既往曾有学者使用动态CT扫描对"J"形征进行分度[6],但考虑到辐射剂量,这种分度方法具有很大的局限性。
"J"形征的存在增加了MPFL移植物的内在张力,最终可能导致手术失败[7]。因此,复发性髌骨脱位的治疗在恢复髌骨稳定性的同时应纠正"J"形征[8]。产生"J"形征的原因尚不明确。既往研究提示高位髌骨、滑车发育不良、胫骨结节-股骨滑车距离(tibial tuberosity-trochlear groove,TT-TG)增大及下肢旋转畸形与髌骨的外移增加相关,但尚无探讨"J"形征危险因素的文献报道。
本研究采用病例对照研究方法,根据是否存在"J"形征,将患者分为"J"形征阳性组和"J"形征阴性组,比较两组患者的髌骨高度、滑车发育程度以及下肢旋转角度是否存在差异。研究目的:①建立一种基于伸膝位髌骨外移形式和程度的"J"形征分度方法;②探讨复发性髌骨脱位患者出现"J"形征的危险因素。
纳入标准:①复发性髌骨脱位患者,术前CT证实骨骺已闭合;②接受内侧髌骨股骨韧带重建和(或)胫骨结节截骨手术治疗;③术前有髌骨轨迹检查的视频记录、膝关节纯侧位X线片、髋膝踝CT扫描及三维重建。
排除标准:①既往有髌骨脱位手术史;②患侧有股骨或胫骨骨折史;③伴多发韧带松弛症。
2017年1月至2018年8月,于我科住院治疗的复发性髌骨脱位连续病例231例。按纳入标准和排除标准筛选患者111例,男21例,女90例,年龄(21.1±6.3)岁。
术前由手术医生进行髌骨轨迹评估:患者清醒状态,坐位,双腿垂于床边,主动伸直膝关节,观察髌骨在整个屈伸过程中的运动轨迹。在终末伸膝阶段如果髌骨出现外侧移位,则为"J"形征阳性,未出现则为阴性。
根据终末伸膝阶段髌骨外移严重程度,我们提出一种新的"J"形征分度标准(表1)。随分度增加,髌骨外移逐渐明显(Ⅰ度和Ⅱ度);外移达到一定程度即出现完全髌股关节脱位(Ⅲ度),临床表现为屈膝时髌骨绞索,少数表现为明显的伸膝恐惧,坐位时不敢伸直膝关节。

复发性髌骨脱位"J"形征的分度标准
复发性髌骨脱位"J"形征的分度标准
| 分度 | 终末伸膝阶段临床特征 |
|---|---|
| 阴性 | 髌骨无外移 |
| Ⅰ度 | 髌骨轻微的外侧滑动 |
| Ⅱ度 | 髌骨明显的外侧移位,或伴有明显的髌骨弹跳 |
| Ⅲ度 | 屈膝过程中髌骨出现绞索现象;或患者有明显的伸膝恐惧,坐位时不敢伸直膝关节 |
(一)术前行髋膝踝CT扫描,采用Mimics 20.0软件(Materialise,比利时)对数据进行三维重建,测量如下指标。
①股骨前倾角:将重建模型进行旋转,使股骨后髁连线处于水平位置;确认股骨头中心点和股骨颈中心点,股骨头中心点和股骨颈中心点的连线与股骨内外髁后缘切线的夹角即为股骨前倾角(图1)。
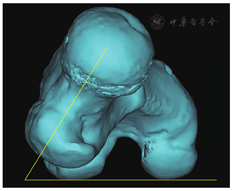

②膝关节扭转角:将重建模型进行旋转,使胫骨平台后缘连线处于水平位置,胫骨平台后缘切线与股骨内外髁后缘切线的夹角即为膝关节扭转角(图2)。
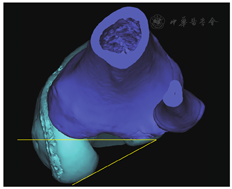

③胫骨外旋角:将重建模型进行旋转,使胫骨平台后缘连线处于水平位置,胫骨平台后缘切线与内外踝中点连线的夹角即为胫骨外旋角(图3)。
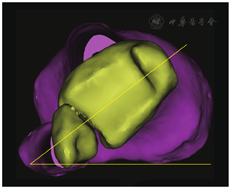

④TT-TG距离:将股骨滑车近端层面与胫骨结节近端层面进行叠加,标记股骨后髁连线作为参考线,标记股骨滑车最低点和胫骨结节中点,分别投影在参考线上,两线之间的距离即为TT-TG距离。
(二)术前摄膝关节纯侧位X线片,即在侧位像上使得内外髁完全重合,测量如下两个指标。
①髌骨高度:使用Caton指数测量髌骨高度(髌骨远端关节面至胫骨平台前缘距离/髌骨关节面长度),>1.2定义为高位髌骨。
②滑车发育:以Dejour分型评估股骨滑车发育程度。C型是指存在"双轮廓征",D型是同时存在"双轮廓征"和"突起征",C型和D型定义为严重滑车发育不良。
采用SPSS 21.0统计软件(SPSS,美国)进行数据分析。六个解剖学参数中,股骨前倾角、胫骨外旋角、膝关节扭转角、TT-TG距离和Caton指数为连续性变量,Dejour分型为分类变量。先行单因素分析,分类变量的组间比较采用卡方检验,连续性变量的组间比较采用成组设计资料t检验或单因素方差分析(满足方差齐性和正态分布)或Mann-Whitney U检验(不满足方差齐性或正态分布)。再采用Logistic回归,分析解剖学参数与髌骨轨迹"J"形征的相关性。检验水准α值取双侧0.05。
本组"J"形征阳性患者68例、阴性患者43例,"J"形征发生率61.3%(68/111)。"J"形征Ⅰ、Ⅱ和Ⅲ度患者分别为28例、30例和10例(图4)。


"J"形征阳性组与"J"形征阴性组患者年龄、性别、侧别、体重指数的差异无统计学意义(表2)。
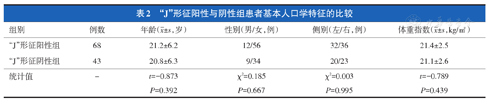
"J"形征阳性与阴性组患者基本人口学特征的比较
"J"形征阳性与阴性组患者基本人口学特征的比较
| 组别 | 例数 | 年龄( ±s,岁) ±s,岁) | 性别(男/女,例) | 侧别(左/右,例) | 体重指数( ±s,kg/㎡) ±s,kg/㎡) |
|---|---|---|---|---|---|
| "J"形征阳性组 | 68 | 21.2±6.2 | 12/56 | 32/36 | 21.4±2.5 |
| "J"形征阴性组 | 43 | 20.8±6.3 | 9/34 | 20/23 | 21.1±2.6 |
| 统计值 | - | t=-0.873 | χ2=0.185 | χ2=0.003 | t=-0.789 |
| P=0.392 | P=0.667 | P=0.995 | P=0.439 |
"J"形征阳性组与"J"形征阴性组患者,随"J"形征分度增加,股骨前倾角、胫骨外旋角、膝关节扭转角、TT-TG距离、Caton指数、严重滑车发育不良发生率均有增大趋势(表3)。

不同"J"形征分度组解剖学参数的比较
不同"J"形征分度组解剖学参数的比较
| 组别 | 例数 | 股骨前倾角( ±s,°) ±s,°) | 胫骨外旋角( ±s,°) ±s,°) | 膝关节扭转角( ±s,°) ±s,°) | TT-TG距离( ±s,mm) ±s,mm) | Caton指数( ±s) ±s) | 滑车发育不良(有/无,例) |
|---|---|---|---|---|---|---|---|
| 阴性 | 43 | 24.1± 6.4 | 28.5± 9.1 | 8.8±4.9 | 19.1±3.0 | 1.10±0.2 | 3/40 |
| Ⅰ度 | 28 | 25.6± 9.2 | 29.8± 7.2 | 11.8±5.5 | 21.9±3.8 | 1.21±0.2 | 1/27 |
| Ⅱ度 | 30 | 32.4±11.4 | 30.5± 8.1 | 15.0±5.2 | 23.2±3.2 | 1.23±0.2 | 5/25 |
| Ⅲ度 | 10 | 37.3±14.3 | 32.0±10.2 | 17.1±5.4 | 25.4±4.0 | 1.40±0.2 | 7/3 |
| 统计值 | - | F=2.801 | F=0.695 | F=9.077 | F=7.236 | F=8.522 | χ2=30.464 |
| P=0.043 | P=0.557 | P<0.001 | P<0.001 | P<0.001 | P<0.001 |
注:TT-TG,胫骨结节-股骨滑车
"J"形征阳性组患者的股骨前倾角、膝关节扭转角、TT-TG距离和高位髌骨发生率均大于"J"形征阴性组,组间差异有统计学意义(P<0.05),而胫骨外旋角和严重滑车发育不良发生率的组间差异无统计学意义(表4)。
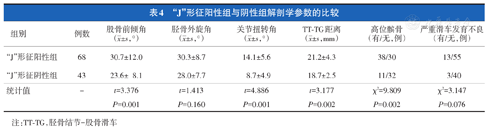
"J"形征阳性组与阴性组解剖学参数的比较
"J"形征阳性组与阴性组解剖学参数的比较
| 组别 | 例数 | 股骨前倾角( ±s,°) ±s,°) | 胫骨外旋角( ±s,°) ±s,°) | 关节扭转角( ±s,°) ±s,°) | TT-TG距离( ±s,mm) ±s,mm) | 高位髌骨(有/无,例) | 严重滑车发育不良(有/无,例) |
|---|---|---|---|---|---|---|---|
| "J"形征阳性组 | 68 | 30.7±12.0 | 30.3±8.7 | 14.1±5.6 | 21.2±4.3 | 38/30 | 13/55 |
| "J"形征阴性组 | 43 | 23.6± 8.1 | 28.0±7.7 | 8.7±4.9 | 18.7±2.5 | 11/32 | 3/40 |
| 统计值 | - | t=3.376 | t=1.413 | t=4.886 | t=3.177 | χ2=9.809 | χ2=3.147 |
| P=0.001 | P=0.160 | P=0.001 | P=0.002 | P=0.002 | P=0.076 |
注:TT-TG,胫骨结节-股骨滑车
将单因素分析显示差异有统计学意义的四个变量(股骨前倾角、膝关节扭转角、TT-TG距离和高位髌骨)纳入Logistic回归分析。结果显示股骨前倾角增大、膝关节扭转角增大和高位髌骨是髌骨轨迹"J"形征发生的危险因素(表5)。
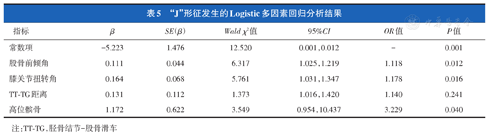
"J"形征发生的Logistic多因素回归分析结果
"J"形征发生的Logistic多因素回归分析结果
| 指标 | β | SE(β) | Wald χ2值 | 95%CI | OR值 | P值 |
|---|---|---|---|---|---|---|
| 常数项 | -5.223 | 1.476 | 12.520 | 0.001,0.012 | - | 0.001 |
| 股骨前倾角 | 0.111 | 0.044 | 6.317 | 1.025,1.219 | 1.118 | 0.012 |
| 膝关节扭转角 | 0.164 | 0.068 | 5.761 | 1.031,1.347 | 1.178 | 0.016 |
| TT-TG距离 | 0.131 | 0.112 | 1.373 | 1.016,1.420 | 1.140 | 0.241 |
| 高位髌骨 | 1.172 | 0.622 | 3.549 | 0.954,10.437 | 3.229 | 0.040 |
注:TT-TG,胫骨结节-股骨滑车
复发性髌骨脱位"J"形征表现为伸膝终末阶段髌骨突然出外侧移位,其外移程度和形式差异较大。像前十字韧带损伤中的轴移试验一样,这种差异可能存在不同的病因[9]。因此,对"J"形征进行准确的分度可能会对复发性髌骨脱位的手术治疗提供重要的信息。Tanaka等[6]首次提出"J"形征分度的概念,对髌骨脱位患者进行动态CT测量,依据髌骨平分指数(bisect offset index,BOI)大小将"J"形征分为Ⅰ~Ⅲ度。但动态CT的辐射剂量大,这种"J"形征分度方法显然不适合大部分患者。而我们提出的"J"形征分度方法是基于体格检查,通过肉眼观察,操作简便,对患者伤害小。本研究结果还证实"J"形征的分度与下肢旋转参数和髌骨高度有明显的相关性。
下肢旋转畸形包括股骨前倾角、胫骨外旋角及膝关节扭转角异常,其中股骨前倾角增大是最为常见的下肢旋转畸形。近年来,下肢旋转畸形在复发性髌骨脱位中的作用逐渐受到重视,通过股骨旋转截骨治疗复发性髌骨脱位已有较多的临床报道[10,11,12]。但股骨前倾角与复发性髌骨脱位"J"形征的关系却并不明确。我们的研究显示股骨前倾角增大是复发性髌骨脱位出现"J"形征的重要危险因素之一。与本研究结果相似,Nelitz等[13]指出股骨前倾角对髌骨轨迹有明显的影响,特别是在伸膝位。在近期的一项生物力学试验中,Kaiser等[14]发现,在MPFL完整的情况下,增加20°的股骨前倾角能够显著增加髌骨外移程度,这会增加MPFL移植物的张力,最终导致MPFL失效以及再脱位的发生。
膝关节扭转角是胫骨近端相对于股骨远端的外旋角度,扭转角异常属于膝关节内部的扭转畸形[15]。虽然同属于下肢旋转畸形的组成部分,但其与复发性髌骨脱位的关系却不明确。有研究指出关节扭转角增大可能是复发性髌骨脱位的病因[16]。我们的研究结果显示,膝关节扭转角同样是"J"形征的危险因素之一。目前并没有研究探讨膝关节扭转角与"J"形征或髌骨轨迹不良的关系,我们推测关节扭转角与股骨前倾角对"J"形征的作用相似,只不过膝关节扭转属于软组织的扭转,无法通过骨性手术加以纠正。
高位髌骨是复发性髌骨脱位患者常见的骨性解剖异常,它在复发性髌骨脱位中的作用已被大量研究证实[17,18,19]。但高位髌骨与"J"形征的关系目前尚不明确。本研究结果显示高位髌骨能够显著增加"J"形征发生的风险(OR=3.229)。同本研究结果类似,Ward等[20]的研究结果证实伸膝位时复发性髌骨脱位患者的Insall-Salvati指数与髌骨外偏有明显的相关性。Møller等[21]同样发现在髌骨不稳定患者中,髌骨高度会影响髌股关节的对合关系。推测其原因,当存在高位髌骨时,在伸膝终末阶段髌骨会失去股骨滑车的骨性限制,在股四头肌的收缩作用下出现外侧移位[22],进而导致"J"形征的出现。
不同于股骨前倾角和膝关节扭转角,本研究单因素分析未发现胫骨外旋角在"J"形征阳性组和阴性组的差异存在统计学意义。Schueda等[23]指出,胫骨外旋对复发性髌骨脱位的作用较股骨前倾弱。另外,本研究纳入病例中存在胫骨外旋角异常增大的例数少,胫骨外旋增大的比例低,111例的患者数量可能不足以检验出胫骨外旋角与"J"形征的相关性。
滑车发育畸形也是复发性髌骨脱位常见的骨性解剖异常之一[24]。在本研究中,我们将Dejour C型、D型定义为严重滑车发育不良,结果显示严重滑车发育不良与"J"形征没有明显的相关性。与本研究结果不同,Biyani等[25]认为在复发性髌骨脱位患者中滑车外侧倾斜角是影响髌骨轨迹最重要的解剖学参数,强调了滑车发育不良在髌骨轨迹不良中的作用。但他们的研究纳入的是儿童复发性髌骨脱位患者,而本研究纳入的患者多数是成人,少数是骨骺已经闭合的儿童,纳入标准存在不同;他们的研究中评估髌骨轨迹的参数是髌骨平分指数,而本研究则是"J"形征,可能导致结果不同。因为已有研究指出髌骨平分指数能够较好地预测"J"形征,但准确性不是特别高[3]。
本研究样本量不是很大,可能会影响到某些结论的准确性,如胫骨外旋角与"J"形征的相关性。其次"J"形征的分度不够客观,这可能是基于体征的分度必然存在的问题。在后续的研究中,我们将进一步探讨"J"形征量化的可能性,通过更加准确、客观的方法来对"J"形征进行分度。



























