
研究新生儿脐血血气和乳酸对新生儿生后24 h内早期结局的预测作用。
对2016年4月至2017年4月在北京新世纪妇儿医院产科出生的1 375例胎龄35周(及以上)无明显先天畸形的单胎活产新生儿进行前瞻性研究,生后1 min内进行脐血血气和乳酸检测,并观察新生儿生后24 h内的早期结局指标:是否复苏,1 min、5 min Apgar评分,是否入住新生儿病房,有无严重不良结局(插管、机械通气,新生儿窒息、缺氧缺血性脑病、胎粪吸入综合征,死亡)。
胎龄35~41周(平均39周),脐血血气多元回归分析显示乳酸与pH、BE呈负相关(P<0.001);受试者工作特征(receiver operating characteristic,ROC)曲线分析提示乳酸、pH和BE均能预测新生儿是否需要进一步复苏(P<0.01),三者的最佳界值点分别是pH 7.26,BE -7.5,乳酸5.465 mmol/L,但不能预测新生儿的早期严重不良结局(P>0.05)。
单独乳酸水平的监测可以作为简易的脐血血气指标予以应用。新生儿脐血pH、BE和乳酸水平均可以预测新生儿是否需要复苏,但不能预测早期严重不良结局。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
新生儿窒息是围生期新生儿死亡和神经系统致残的主要原因,脐血血气是窒息的客观诊断指标,但对其能否指导新生儿复苏,以及24 h内的临床结局,研究较少,为此,我们对2016年4月至2017年4月在北京新世纪妇儿医院出生的1 375例胎龄35周(及以上)的单胎活产新生儿进行前瞻性研究,记录生后1 min内脐血血气分析和乳酸结果,并记录其生后24 h内的早期结局指标:是否复苏和入住新生儿病房,有无插管和死亡等严重不良结局。旨在探索新生儿脐血血气和乳酸能否预测新生儿24 h内的结局并指导临床。
以2016年4月至2017年4月在北京新世纪妇儿医院分娩的胎龄≥35周超声提示为单胎者为观察对象,签署知情同意书,本研究经新世纪妇儿医院伦理委员会批准(PP/ETC/021906001/01)。病例排除标准:未在本院出生,死产,生后新生儿有明显先天畸形,遗传代谢性疾病。
设计研究观察表,记录母亲的年龄、孕产史等。生后检测新生儿脐动脉血血气、乳酸值,观察是否需要气囊复苏,1 min、5 min Apgar评分,是否入住新生儿病房,是否有早期严重不良结局(即插管、机械通气,新生儿窒息、缺氧缺血性脑病、胎粪吸入综合征,死亡)。
新生儿分娩后立即用两把止血钳快速夹闭脐带,用血气针抽取该段脐带脐动脉血2 ml,应用Abbott新型便携式血液分析仪(i-STAT1)检测并记录脐血的血气和乳酸。
数据分析使用SPSS13.0软件,呈正态分布的计量资料用均值±标准差(Mean±SD)表示,两样本均数比较采用t检验,多样本均数比较采用方差分析,组间比较采用Dunnett′s T3法。计数资料的比较采用卡方检验,建立乳酸和pH、BE的多元线性回归模型,绘制乳酸、pH及BE的受试者工作特征(receiver operating characteristic,ROC)曲线。检验水准α=0.05,P<0.05为差异有统计学意义。
共收集1 375例病例,胎龄35~41周,平均(39.04±1.23)周。其中顺产732例(53.24%),剖宫产564例(41.02%),吸引和产钳助产组为79例(5.75%)。Apgar评分1 min<7分2例(0.15%),1 min≥7分为1 373例(99.85%)。pH<7.2为77例(5.60%),pH≥7.2为1 297例(94.33%),数据缺失1例。乳酸≤4.5 mmol/L为1 115例(81.09%),乳酸>4.5 mmol/L为253例(18.40%),乳酸数据缺失7例。BE<-12为7例(0.51%),BE≥-12为1 368例(99.49%)。
以乳酸为因变量,pH、BE为自变量作多元回归分析,模型检验F值为995.44,P<0.001,说明pH、BE对乳酸的联合影响有统计学意义。决定系数R2=0.59,说明pH与BE可解释乳酸59%的变化,拟合优度较好。对pH、BE的系数检验结果显示,两个变量对乳酸的影响都有统计学意义(P均<0.001),结合系数考虑,说明这两个变量的降低会引起乳酸的增高(表1)。
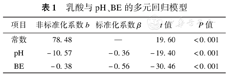
乳酸与pH、BE的多元回归模型
乳酸与pH、BE的多元回归模型
| 项目 | 非标准化系数b | 标准化系数β | t值 | P值 |
|---|---|---|---|---|
| 常数 | 78.48 | — | 19.60 | <0.001 |
| pH | -10.57 | -0.36 | -19.40 | <0.001 |
| BE | -0.38 | -0.56 | -30.46 | <0.001 |
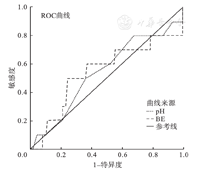
对pH、BE及乳酸预测复苏的ROC曲线显示pH<7.26提示需要复苏(曲线下面积0.84,P<0.001),BE<-7.5提示需要复苏(曲线下面积0.68,P<0.01),乳酸>5.465 mmol/L提示需要复苏(曲线下面积0.74,P<0.001)(图1,图2)。




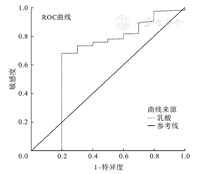
1 375例新生儿中,无死亡病例;有31例入住新生儿病房,入住的原因以呼吸系统疾病为主,需要进一步观察和治疗,其中10例患儿具有早期严重不良结局,9例需要插管、机械通气,1例诊断新生儿窒息,均治愈出院。ROC曲线提示pH、BE及乳酸不能预测早期严重不良结局(曲线下面积分别为0.544、0.543、0.662,P均>0.05)(图3,图4)。


围生期窒息可导致7%~15%的新生儿死亡和致残。1952年Virginia Apgar将Apgar评分用于新生儿的简易和快速评估,但是由于缺少酸中毒的客观依据,并不能预测新生儿的远近期结局[1]。脐动脉血气分析被英国和美国妇产科学会推荐应用于高危新生儿,在澳大利亚已被广泛应用到助产机构中,从长远看可提高产科质量,减少费用[2]。我院作为市级民营二级助产机构,全面开展了新生儿脐动脉血气分析,并分析研究了脐血乳酸和pH、BE的关系。
既往的研究认为脐血pH具有重要的意义。我国新生儿窒息多器官损害临床诊断多中心研究协作组在多中心研究中证实脐动脉血pH和BE可准确评价新生儿窒息和多器官损害[3]。既往对胎儿酸中毒的循证医学研究认为脐动脉血气pH小于7.00与新生儿的死亡密切相关[4]。Yeh等[5]对51 519名新生儿进行回顾性分析,发现脐动脉血气pH <7.10和严重的神经系统后遗症有关。有学者研究认为脐血血气pH<7.2新生儿需要复苏,入住新生儿重症监护病房、惊厥、喂养不耐受等发生率明显高于pH>7.2者 [6]。我国新生儿复苏学组多中心研究认为pH<7.2,结合Apgar评分可诊断新生儿窒息[7]。
本研究共纳入1 375例新生儿,脐血pH<7.2共77例,其中1 min Apgar评分<7分的新生儿仅2例,5 min Apgar评分均大于5分。提示对于产前或产时窒息患儿,早期复苏往往先于Apgar评分,脐动脉血流由胎儿流出,更能反映新生儿的情况,因此脐动脉血pH比Apgar评分更能反映患儿产时和产前的真实状态,可以作为新生儿缺氧状态的主要客观评判指标之一。同时说明早期的复苏非常重要,直接影响Apgar评分和新生儿的预后。在本研究中,无死亡病例,诊断新生儿窒息1例,无缺氧缺血性脑病病例,说明及时有效地复苏是避免严重颅脑并发症的关键。对于Apgar评分正常,脐血pH小于7.2者应予以早期关注。
随着窒息研究的深入,乳酸检测的重要性被一部分研究证实,各种原因如脐动脉受压,胎儿心输出量下降,胎盘功能不全导致胎儿缺氧窒息,葡萄糖无氧酵解为乳酸,乳酸升高导致实际碳酸氢根下降。因此,脐血气中的BE是计算结果,乳酸才是酸中毒严重性的直接指标,并且可以直接检测。既往有研究表明脐血中的乳酸主要来自于胎儿,受母体和胎盘影响因素小[8],动物实验证明窒息过程中乳酸的产生先于pH的下降,也有研究证实单独乳酸的检测有和pH一样的临床意义,但操作更简便,费用更低[9,10]。在本研究中,多元回归分析了乳酸和pH、BE的关系,表明乳酸和pH、BE密切相关(P<0.001),与Revathy Natesan[11]的研究结果一致,提示乳酸检测有望作为pH检查的替代方法,用于偏远地区的广泛开展以降低检查成本。
Ahmadpour-Kacho等[6]的前瞻性研究发现脐血pH<7.2的病例组需要复苏的比例明显大于pH>7.2的对照组。本研究发现,脐血pH、BE及乳酸均可以预测复苏,证实三者与新生儿是否需要复苏的结局密切相关。有学者在非洲马拉维一个大型妇产科医院进行了前瞻性研究,发现进入新生儿病房治疗的患儿乳酸值在5 mmol/L以上[12]。我们的研究发现乳酸预测复苏的最佳界值点是5.465 mmol/L,提示高乳酸血症是复苏的关键因素,及时有效地复苏是新生儿抢救成功、避免进一步损害的关键,但高乳酸血症是否和远期预后有关,还需进一步的随访研究。
近年来对于脐血指标是否和新生儿的早期结局有关存在争议,King等[13]研究也发现脐血pH<7.0但临床评估无异常的患儿可以和无酸中毒的正常新生儿同等对待。Williams和Singh[14]发现脐血pH、BE和缺氧缺血性脑病、惊厥等无相关性。也有学者对足月单胎新生儿进行脐血血气pH和乳酸的比较研究,有56例新生儿出现异常(包括死亡、插管、机械通气、胎粪吸入、低温治疗),异常病例组的乳酸平均值为6.49 mmol/L,是正常组(3.26 mmol/L)的两倍(P<0.001),而两组的pH相差不大(病例组为7.19,正常组为7.29),提示在足月儿中脐血乳酸比pH更能预测新生儿的早期严重结局[15]。并非所有需要复苏的酸中毒患儿都会有严重不良结局,本研究纳入的1 375例患儿中,有31例入住了新生儿病房,以呼吸系统疾病为主,需要观察和治疗,无新生儿死亡。有早期严重不良结局的仅10例,其中需要插管、机械通气、肺泡表面活性物质治疗的共9例,新生儿窒息1例,均治愈出院。乳酸预测早期严重不良结局的ROC曲线下面积为0.662,pH和BE预测早期严重不良结局的ROC曲线下面积分别为0.544、0.543,P均>0.05,提示乳酸、pH和BE不能预测新生儿早期严重不良结局。进一步应扩大样本量研究,同时随访此类患儿的临床结局以明确脐血血气的长期临床意义。
综上,本研究证实了脐血乳酸和pH、BE密切相关,可以作为脐血血气分析的替代检查,以降低检查成本。脐血的乳酸和pH、BE可预测是否进行复苏,但尚不能预测患儿早期严重不良结局,与远期不良结局的关系还需进一步研究。
所有作者均声明不存在利益冲突



























