
该文报道1例高嗜酸性粒细胞增多症累及心脏患者,通过基因学检测,予甲磺酸伊马替尼对症治疗后患者病情好转。该文结合文献,分析诊断依据、发病机制及治疗方案,以供临床借鉴。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患者男,34岁,主因"间断性气短1个月"于2018年7月1日入院。患者自2018年5月始出现易疲劳,不伴胸闷、胸痛、头晕、气短、恶心、心悸、出汗等症状。6月上旬感冒好转后10 d开始出现气短症状,持续存在,活动后不加重,未在意。后因胃部不适就诊于当地医院,心电图异常,随后就诊我院门诊。超声心动图示左心房前后径(LAd)46 mm,右心房(RA)46 mm×51 mm,左心室中间段近心尖部心内膜面不规则增厚,呈高回声,其上可见纤维状回声随心动周期摆动,提示嗜酸性粒细胞增多心内膜炎。此后患者自行就诊于上级医院,6月20日血常规示白细胞计数(WBC)12.75×109/L,中性粒细胞百分比24.7%,嗜酸性粒细胞百分比58.5%,嗜酸性粒细胞7.46×109/L,红细胞计数(RBC)3.9×1012/L,血红蛋白(Hb)117 g/L,血小板计数(PLT)81×109/L。复查超声心动图示嗜酸性粒细胞增多性改变,给予阿司匹林肠溶片、托拉塞米、螺内酯、氯化钾缓释片、阿替洛尔、头孢哌酮、舒巴坦等药物治疗,气短症状未见缓解。既往否认食物药物过敏史、寄生虫感染史。无传染病疫区生活史。家族中无同类患者。
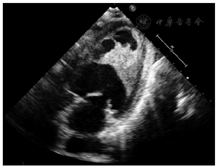
入院体格检查:血压120/70 mmHg(1 mmHg=0.133 kPa)。自主体位,双侧颈静脉未见充盈及怒张,双肺呼吸音清,未闻及干湿啰音,心界叩诊不大,心率80次/min,心音有力、律不齐、未闻及病理性杂音,双下肢无水肿。入院心电图:窦性心律,Ⅰ、Ⅱ、Ⅲ、aVF导联ST段上斜型压低约0.05 mV,aVL导联T波低平。入院诊断:嗜酸性粒细胞增多性心内膜炎。入院实验室检查:血常规示WBC 14.3×109/L,RBC 3.86×1012/L,Hb 117 g/L,红细胞压积35.0%,PLT 56×109/L,嗜中性粒细胞百分比23.7%,淋巴细胞百分比13.1%,嗜酸性粒细胞百分比58.42%,嗜酸性粒细胞8.36×109/L,嗜碱性粒细胞0.11×109/L。血沉5 mm,C反应蛋白(CRP)11.8 mg/L。心肌酶、肌钙蛋白、肾功能未见异常。复查超声心动图示(图1):LAd 50 mm,RA 50 mm×54 mm,左心室游离壁中段运动减弱,左心室腔中部至心尖部心内膜面不规则增厚,凸向心腔内,呈等高回声,其上可见纤维条索状回声附着并随心动周期摆动。左、右心房扩大,左心室内异常回声,左心室腔中部狭窄,左心室壁节段性运动异常(符合嗜酸性粒细胞增多心内膜炎超声表现)。心脏磁共振示中央段左心室内心内膜下纤维化,合并左心室血栓形成。继续给予抗凝、抗血小板、抑制心肌重构、抗感染治疗。7月12日复查血常规WBC、嗜酸性粒细胞无降低。复查便常规未见寄生虫及虫卵,排除过敏、寄生虫、家族及自身免疫等导致的嗜酸性粒细胞增多性疾病。行骨穿融合基因TEL/PDGFRB(定性)阴性,融合基因FIP1L1/PDGFRA(定性)阳性。FISH检测:PDGFα 1%(阈值<2.61%),PDGFRβ 1.2%(阈值<2.67%),FGR1 0.8%(阈值<2.07%)。免疫分型原幼细胞占1.6%,为髓系幼稚细胞。骨髓象增生明显活跃,原始细胞占0.5%,粒系占73.5%,嗜酸性粒细胞比例高达33%。骨髓活检:造血面积约占50%伴纤维组织增生(MF-2),粒系增多,以晚幼胞浆嗜酸性粒细胞为主。结合基因学检查,伴嗜酸性粒细胞增多FIP1L1/PDGFα基因阳性慢性髓系肿瘤累及心脏诊断明确。调整治疗方案给予低剂量甲磺酸伊马替尼(100 mg/d)、利伐沙班抗凝治疗,患者未诉气短不适。7月23日复查血常规:WBC 7.71×109/L,PLT 90×109/L,嗜中性粒细胞百分比83.30%,嗜酸性粒细胞绝对值0.03×109/L,嗜碱性粒细胞绝对值0.01×109/L。患者无气短不适,嗜酸粒细胞计数明显减低。病情好转出院。出院后10 d复查血常规:白细胞5.9×109/L,嗜酸性粒细胞百分比2.0%,嗜酸性粒细胞绝对值0.12×109/L。院外坚持服用伊马替尼、利伐沙班,出院后1、2个月门诊复查血常规白细胞及嗜酸粒细胞计数及比率未见明显升高。

嗜酸粒细胞增多症,即外周血嗜酸粒细胞绝对计数>0.5×109/L[1,2],按增多程度可分为轻度(<1.5×109/L)、中度(1.5~5.0×109/L)和重度(>5.0×109/L)[3]。高嗜酸粒细胞增多症定义为外周血2次检查(间隔时间>1个月)嗜酸粒细胞绝对计数>1.5×109/L和/或骨髓有核细胞计数嗜酸粒细胞比例≥20%和/或病理证实组织嗜酸粒细胞广泛浸润和/或发现嗜酸粒细胞颗粒蛋白显著沉积。如满足血液高嗜酸粒细胞增多症的诊断标准并伴有因嗜酸性粒细胞增多所导致的器官损伤或功能受累,或组织型高嗜酸粒细胞增多症伴有血液嗜酸性粒细胞增多均称为高嗜酸性粒细胞增多综合征。
高嗜酸粒细胞增多症常伴有多脏器功能受损,嗜酸粒细胞浸润和/或发现嗜酸粒细胞颗粒蛋白广泛沉积损伤心肌细胞,可能与嗜酸性粒细胞脱颗粒现象有关,并作用于肌浆膜和线粒体呼吸链中的酶成分。嗜酸性粒细胞增多可浸润心脏三层结构、传导系统及冠状动脉血管,引起心肌损伤及冠状动脉痉挛、闭塞等[4]。此外,嗜酸性粒细胞增多具有高凝倾向,易形成血栓,伴或不伴栓塞。嗜酸性粒细胞增多性心内膜炎又称Löffler心内膜炎,其病理过程可分为坏死期、血栓形成期和纤维化期,心电图多表现为ST-T改变,超声心动图表现为心内膜增厚、心室心尖部血栓形成、瓣膜受累及心室腔扩大等[5]。该病以男性为主,常见的临床症状为乏力,伴有呼吸、心脏、胃肠道症状,最严重的临床表现为心内膜纤维化导致的限制性心肌病,是影响预后的重要指标。
结合本例患者病史、体格检查及辅助检查,排除继发因素,考虑原发性(克隆性)嗜酸性粒细胞增多,完善骨髓穿刺涂片分类计数、骨髓活检活组织切片病理细胞学分析、FISH和RT-PCR检测FIP1L1-PDGFRA融合基因检查,考虑为伴嗜酸性粒细胞增多的FIP1L1/PDGFRα基因阳性的慢性髓系肿瘤。
FIP1L1-PDGFRA融合基因阳性患者应首选伊马替尼治疗。起始剂量为100 mg/d,如疗效不佳,可加大剂量至400 mg/d,直至达完全临床、血液学和分子生物学缓解。待达到完全血液学缓解和完全分子学缓解后可逐渐减少伊马替尼剂量,维持剂量至少100 mg/周[6]。本例患者给予伊马替尼100 mg/d治疗后已达完完全血液学缓解,待疾病缓解后还需进行定期监测。
所有作者均声明不存在利益冲突



























