
总结伴指固有动脉缺损的手指创面修复现状及其治疗进展,为临床上此类损伤的修复提供参考。
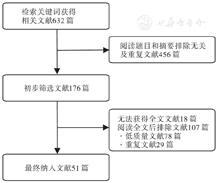
以"指动脉缺损""皮肤软组织缺损"和"digital artery defect""soft tissue defect"为中英文关键词,在中国知网、万方数据、EMbase和PubMed数据库检索2000年1月—2018年12月关于伴有指动脉缺损的手指创面修复的文献。共检索到文献632篇,排除无法获得全文、内容不符、重复性及低质量文献,最终纳入51篇文献,进行分析总结。
随着显微外科技术的不断发展、穿支皮瓣的广泛应用、医患对修复的结果要求提高及修复理念的不断改进,伴有指固有动脉缺损的手指创面修复方式逐渐由创伤较大的血管移植联合皮瓣转移覆盖、邻指指动脉岛状皮瓣转移修复等方式,向创伤小、疗效好的flow-through皮瓣方式发展,达到了在较小医源性损伤的情况下,同时解决主干血管损伤重建和创面覆盖的目的。
flow-through穿支皮瓣兼具穿支皮瓣和桥接指固有动脉的优点,通过一次手术即可有效解决主干血管损伤重建和创面覆盖,符合当前修复重建的理念,具有最大的经济性,是修复伴有指固有动脉缺损的手指损伤创面的最佳方式。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
随着工业的发展,手部外伤也随之增多,约占外科急诊总数的20%,占骨科急诊的40%[1]。手部皮肤组织有别于身体其他部位:为适应抓握、捏持等功能需要,其掌侧网状纤维格丰富,组织滑动性小,神经末梢丰富,感觉灵敏;背侧皮下组织少,皮肤松弛,组织滑动性较大。手指主干血管与神经相伴行,走行于指掌侧屈肌腱体表投影的两侧,较表浅。各种损伤导致手指皮肤软组织缺损合并指固有动脉、神经、肌腱、骨损伤或关节等重要组织外露或缺损在临床中较为常见,其修复仍是具有挑战性的问题[2,3,4]。临床上伴有指主干血管的损伤较为常见,常影响远端血供,导致指远端组织坏死的风险增大,其治疗需同时满足覆盖创面和修复主干血管两个条件,以达到覆盖重要组织及恢复血供的目的。手指修复的要点包括恢复长度、保留感觉及美观[5]。如何选择最合适的皮瓣以达到"受区外形功能好,供区隐蔽损害少"的目的,一直是手外科医生追求的方向[6]。1983年Soutar等[7]首次在应用flow-through皮瓣覆盖创面的同时重建主干动脉的连续性。此后随着flow-through技术和穿支皮瓣在临床应用推广[8,9,10],已成为现阶段的主流修复方式[2,3,4,11,12,13,14,15,16,17]。
本文以"指动脉缺损""皮肤软组织缺损"和"digital artery defect""soft tissue defect"为中英文关键词,分别在中国知网、万方数据、EMbase和PubMed数据库检索2000年1月—2018年12月关于伴有指动脉缺损的手指创面修复的文献。共检索到文献632篇,排除无法获得全文、内容不符、重复及低质量文献,最终纳入51篇文献。见图1。本文重点讨论伴指固有动脉缺损的手指创面修复现状及其治疗进展,为临床治疗方式的选择提供参考。

小段动脉缺损,常经短缩骨质、两动脉断端适当游离处理后直接吻合修复;但是,对于动脉缺损经两端游离不能直接吻合或缺损大于其管径10倍以上的大段缺损时,应进行血管移植,不可在张力下勉强缝合[18]。由于静脉取材方便,对供区和机体影响小,移植后较少发生痉挛,故自体静脉游离移植常被临床用于血管缺损的修复;但因有静脉瓣,术中静脉常需倒置后,再吻合桥接修复动脉。前臂掌侧皮下浅静脉丰富,与损伤位于同一术区内,同一体位下进行手术操作,并可直视下选择血管管径、走行和形状等诸多优点,成为血管游离移植的常用供区,但也存在以下缺点:静脉管壁薄,吻合难度增大;术中如忘记倒置静脉,需切断重新进行吻合,使得手术用时增加,伤口暴露时间延长,术后感染等并发症风险增大等缺点。采用动脉移植,常选用废弃指、同指非吻合侧或邻指指动脉转位,具有管径接近、管壁厚、易吻合等优点,但来源有限,除废弃指外,其他方式均对供指损伤较大[19]。
手部软组织缺损合并指固有动脉大段缺损的早期修复常分两步进行:第一步进行血管移植;第二步切取皮瓣修复创面[14,15,16,20],其中常用的联合皮瓣如邻指皮瓣、指动脉岛状皮瓣、前臂交臂皮瓣、掌背动脉皮瓣等[21,22,23,24]。该治疗方法虽可获得较高的成功率和有效的修复效果,但手术一般需两处供区,操作复杂,术后易出现血管危象[14,16],经济性不足。
手部指总动脉在近节指骨髁部水平分为相邻两指的尺、桡侧指固有动脉。指固有动脉在手指各指节掌侧形成弓,并发出数条掌侧和背侧分支,相互交通形成网,基于此解剖基础,可设计顺行或逆行带蒂邻指指动脉岛状皮瓣。以邻指为供区的指动脉转位修复合并动脉缺损的手指皮肤软组织缺损是较为有效的方法。邻指指动脉岛状皮瓣因血管恒定、管径近似,同一术区和止血带下,仅需吻合一条动脉血管、手术操作简单、难度相对较低,且皮瓣成活后颜色、质地更为接近;同时,可根据受区需要携带指固有神经或其分支,重建感觉神经,在临床应用中获得了满意的疗效[25,26,27]。因此,邻指指动脉岛状皮瓣是修复伴有指固有动脉缺损的手指创面的有效方法。
周晓等[28]报道,对6例伴有指动脉缺损的拇指离断患者,采用多个不同供指的指动脉皮瓣转移修复拇指创面,并桥接指固有动脉恢复指体血运,术后进行6~24个月的随访,术后疗效均达优良。朱从坤等[26]报道,应用邻指指动脉岛状皮瓣修复23例手指掌侧创面并桥接修复指固有动脉缺损患者,经过平均18个月的随访证实,皮瓣外观、质地及功能均满意。侯桥等[25]采用邻指指动脉皮瓣转移修复4例热压伤创面,并将指动脉远端与患指优势侧指固有动脉吻合重建远端血供,同时根据需要携带指固有神经背侧支修复患指指固有神经,术后皮瓣均顺利成活,进行2~17个月随访,患指外观及功能均恢复良好。刘刚义等[29]报道,应用邻指指动脉岛状皮瓣修复21例手指皮肤软组织缺损伴动脉缺损患者,平均随访18个月,结果显示功能及外观均满意,功能优良率达90%。杨焕友等[27]对11例伴有指动脉缺损合并患指掌侧皮肤软组织缺损患者,采用邻指岛状皮瓣转移修复,并重建患指感觉神经:经平均12个月随访证实,11例患者不仅患指外观及质地良好,且指腹感觉均达S4级,术后功能均达优良;但其缺点是损伤供指的一条主干血管,影响供指血供,且还需选择第二供区取皮,覆盖供指创面。因此,需术者权衡利弊、慎重选择。随着修复理念的进步,在当前技术水平和设备条件下,修复此类损伤可供选择的供区丰富。因此,建议不应将邻指指动脉岛状皮瓣桥接作为修复合并指固有动脉缺损的手指创面的首选方式。如必须选择,尽可能选择供指非优势侧指固有动脉和指固有神经指背分支,以减小对供指的损伤。
随着修复技术和理念的不断发展,为进一步减小手术损伤,降低手术相关并发症,手术方式在不断改进。flow-through皮瓣是指包含有轴型血管、满足在覆盖创面的同时桥接动脉,恢复其连续性的一类皮瓣,由Soutar等[7](1983年)首次应用游离桡动脉皮瓣桥接修复10例口腔内创面,获得了满意的疗效。2003年,Koshima等[30]首次应用股前外侧穿支皮瓣flow-through修复3例四肢创面,均获得成功。近年来在国内,该技术被广泛应用于临床[2,3,4,11,12,13,14,15,16,17,24]。
1981年,Nakayama等首次在大鼠腹部进行静脉flow-through皮瓣的实验研究,并获得成功。此后,静脉flow-through皮瓣即被临床研究和应用。由于静脉皮瓣为动脉血或静脉血流经静脉系统供养成活的皮瓣,不同于动脉流入、静脉流出的生理状态下的生理皮瓣,而被称为非生理性皮瓣。非生理性皮瓣虽具有不损伤主干血管、供区丰富、切取简单、供区损伤小,且无明显并发症和应用形式多样等优点,但是也存在皮瓣萎缩、色素沉着、易出现张力性水泡等不足;同时,非生理性皮瓣因成活机制不明确,成活率不可靠,临床应用存在较有争议[31,32]。研究显示,非生理性皮瓣成活的关键因素是输入和输出血管间的压力梯度,此压力梯度是维持皮瓣内有效血液灌注并在微循环中完成物质交换的原动力[33]。已有较多的文献报道,当静脉皮瓣的动脉流入和静脉流出间存在合适的压力,在临床应用中可获得较高的成活率及良好的恢复效果[20,34,35,36,37,38,39,40,41],但两者间具体的压力梯度数值尚缺乏相关的定量研究报道。随着研究的不断深入,临床应用静脉皮瓣修复皮肤软组织缺损的面积在逐渐增大。郑大伟等[41]报道9例上肢皮肤软组织缺损,创面平均缺损面积达9.2 cm×12.0 cm,应用大型静脉皮瓣修复,并同时桥接修复缺损的动脉,其中7例移植的静脉皮瓣完全成活,2例远端仅浅表小部分坏死,临床效果较好。Ueda等[42]应用分期手术的动脉化静脉皮瓣修复4例面积为7 cm×13 cm~9 cm×13 cm Ⅲ度烧伤患者的创面,3例获得完全成活,1例发生小部分浅表皮肤坏死良好效果。实验研究和临床应用结果业已证实,flow-through动脉化静脉皮瓣更适合修复3 cm×3 cm以上的创面[42]。
采用静脉flow-through皮瓣血管吻接方式,减少了游离移植血管的供区,简化了手术步骤,同时也降低了手术操作的复杂程度和创伤。虽非生理性flow-through皮瓣的临床应用存在争议,但临床上成功的病例也证实,该皮瓣为伴指固有动脉缺损的手指创面的修复提供了一种具有潜力的选择方式。
生理性穿支皮瓣是在20世纪80年代后期提出,近十余年来发展迅速。生理性穿支皮瓣是指以营养皮肤的细小(管径>0.5 mm)穿支血管为蒂的轴型皮瓣。2012年,张世民等[8]在中国穿支皮瓣的名词术语与临床应用原则共识(暂定稿)中描述,在创面的修复中,利用皮肤穿支血管的源血管及其营养的皮肤软组织,作为一个串联的序列移植,重建受区主干血管,并覆盖创面,此种生理性穿支皮瓣即为血流桥接穿支皮瓣。2016年,唐举玉等[43]在穿支皮瓣的临床应用原则专家共识中指出:显微外科技术突破了小血管吻合的难题,显微解剖的深入研究揭示了皮瓣血供的规律,依次诞生出游离皮瓣与穿支皮瓣。游离皮瓣扩大了皮瓣修复的范围,使以往一些无法修复的创面问题得以解决,是皮瓣外科发展史上重要的里程碑。穿支皮瓣打破了传统观念—深筋膜层血管网是皮瓣存活必不可少的条件,使皮瓣小型化、精细化、薄型化、微创化,达到最小供区损害,获得最佳的受区修复效果[8,44]。
近年来,应用flow-through桥接修复的生理皮瓣种类较多,文献报道疗效满意[3,4,11,12,13,14,15,16,17,45]。唐林峰等[4]采用第一跖背动脉flow-through皮瓣修复手指掌侧皮肤软组织缺损,同时桥接修复动脉和神经,进行平均12个月的随访证实,术后皮瓣外观满意,患指功能恢复满意。李祥军等[45]应用第二趾胫侧flow-through皮瓣和修复伴动脉缺损的手指创面,术后1个月时经多普勒超声证实,桥接血管的血流畅通;平均随访18个月,结果显示皮瓣外观及质地恢复满意,临床疗效均满意。罗登科等[44]应用flow-through 趾腓侧皮瓣桥接血管再植断指11例,随访6~18个月,再植断指成活顺利,术后疗效均达优良。足部作为与手部同源的器官,组织特性有绝对近似的优势,因此,以足部为供区的皮瓣修复手指,使患指术后外观、功能及皮瓣质地均接近正常手指,且可同时携带神经,术后可获得满意的感觉恢复。但选择足部作为供区修复手指缺损,其缺点亦较为显著,如两个术区需两种麻醉方式结合或气管内全麻;皮瓣切取面积有限或可能患有足癣,均为其不足。
趾腓侧皮瓣桥接血管再植断指11例,随访6~18个月,再植断指成活顺利,术后疗效均达优良。足部作为与手部同源的器官,组织特性有绝对近似的优势,因此,以足部为供区的皮瓣修复手指,使患指术后外观、功能及皮瓣质地均接近正常手指,且可同时携带神经,术后可获得满意的感觉恢复。但选择足部作为供区修复手指缺损,其缺点亦较为显著,如两个术区需两种麻醉方式结合或气管内全麻;皮瓣切取面积有限或可能患有足癣,均为其不足。
李涛等[46]报道应用相邻指指动脉flow-through皮瓣治疗7例伴有动脉缺损的不全离断伤患者,术后皮瓣和患指均成活顺利,皮瓣外形和质地良好,恢复效果满意。随后,李涛等[11]报道应用flow-through骨间后动脉皮瓣修复11例合并指动脉缺损的手指创面,并应用皮瓣区域内包含的皮神经与指神经吻合,9例获得S3+的良好效果[11]。研究显示:骨间背动脉皮瓣在同一术区内操作,血管管径接近,吻合方便,并可携带神经修复指固有神经,术后皮瓣外形及感觉恢复满意;但血管存在一定变异性,皮瓣可切取面积有限,宽度超过4.0 cm不能直接闭合供区,且供区是前臂暴露部,对美观影响较大[47,48]。桡动脉掌浅支皮瓣因具有同一术区、供区隐蔽、不损伤主干血管、管径与指动脉匹配度高,可携带掌长肌腱、皮神经形成复合组织瓣移植,且应用形式多样等显著优点成为临床上近几年来手指损伤修复的常用方法[3,14,40,49,50]。Chi等[51]设计腕横纹部联合鱼际部的双叶皮瓣修复手指全脱套伤,获得满意的外观和功能。但也有多项研究显示,桡动脉掌浅支皮瓣也存在不足之处:存在切取面积有限,宽度超过3 cm,供区即不能直接闭合;血管存在变异,血管蒂解剖、血管吻合技术均对术者地技术要求高;腕横纹部多支神经交叉路过,皮肤感觉支配尚不确切等不足,临床应用中需关注[38,49,50]。
综上,穿支皮瓣结合flow-through血管吻合技术,允许一次手术完成手部血管和/或神经重建连续性,并完成创面覆盖,减少了医源性损伤,兼具了此两种技术的优点,使手指损伤的修复重建更接近修复重建的经济性的目标。
手部具有精细复杂的解剖结构,损伤后经修复常难以恢复原状;合并动脉损伤的手部创面,可危及指体远端成活,其修复难度更大。传统的皮瓣应用以次要部位修复主要部位、宜近勿远、宜简勿繁、宜带蒂勿游离为原则,以覆盖创面、皮瓣成活为主要目的。随着flow-through皮瓣的穿支皮瓣技术及组织修复的经济学理论的不断发展,外观和功能已成为术者和患者新的追求。穿支皮瓣实现了供区自由化选择,微创化切取,供、受区美观,实现了"成活、功能、外观和供区微创"的高度统一[43]。通过穿支皮瓣flow-through吻接血管的方式,一次手术即可有效解决主干血管损伤重建和创面覆盖,在保指(肢)治疗中发挥着重要的作用。
目前,有关手指血管损伤合并组织缺损的修复方法多种多样,可形成flow-through形式的穿支皮瓣也较多,其中邻指指动脉岛状皮瓣、桡动脉掌浅支皮瓣等均可形成带神经的感觉皮瓣,但不同皮瓣切取面积不同,需针对患者创面的实际情况选择。如何达到符合穿支皮瓣的最大得失比原则,实现皮瓣修复的经济学原理,需进一步对不同方法间的疗效进行对比观察;是否能够针对此种类型的损伤建立阶梯化的修复方案供选择,尚缺乏理论支持,需进一步研究。
所有作者均声明不存在利益冲突



























