
总结急诊抽搐患儿的病因分类、发病年龄、病情转归等,为儿科急诊医师提供经验指导。
对昆明医科大学附属儿童医院急诊科2015年1月至2018年12月接诊抽搐患儿的临床资料进行回顾性分析。
4年期间急诊科共接诊抽搐患儿2 957例,占危重症患儿总数的22.20%,发病男女比例1.7∶1。急诊抽搐患儿病因诊断:热性惊厥733例(24.79%)、中枢神经系统感染477例(16.13%)、不明原因抽搐476例(16.09%)、癫痫371例(12.55%)、轻度胃肠炎伴婴幼儿良性惊厥240例(8.12%)。发病年龄:新生儿期8.25%、婴儿期33.99%、幼儿期34.87%、学龄前期12.17%、学龄期7.88%、青春期2.84%。去向统计:72.00%收住院继续治疗,13.29%转神经专科门诊就诊,7.85%转儿内专科门诊就诊,1.66%转康复科门诊就诊,0.17%患儿死亡。收住院科室分布:43.64%收住神经内科,17.52%收住儿童重症监护病房,13.71%收住新生儿科,12.64%收住消化内科,2.72%收住康复科。
我院儿科急诊接诊的抽搐患儿以热性惊厥为主,抽搐病例发病以出生至学龄前期年龄段儿童为主,经积极救治大多预后良好。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
抽搐是以横纹肌不随意运动为表现的神经-肌肉疾病的病理现象,在儿童发生率较高,抽搐发作给机体带来较大的伤害,严重者遗留神经系统后遗症,影响患儿正常发育,进而加重家庭心理和经济负担[1]。抽搐发病原因较复杂,及时止惊对症抢救治疗,可有效降低患儿神经系统后遗症的发生率,同时避免医患纠纷的产生。本研究收集昆明医科大学附属儿童医院急诊科2015年1月至2018年12月4年期间接诊的抽搐患儿临床资料并进行回顾性分析,总结急诊抽搐患儿的病因、发病年龄、病情转归等,为儿科急诊医师提供经验指导。
昆明医科大学附属儿童医院是云南省唯一一所集急救、医疗、教学、科研、康复、保健、预防为一体的三级甲等儿童专科医院,2018年医院获批成为云南省儿童医学中心,医院急诊科收治的患儿来源较广,接诊昆明市区、昆明市周边地、市、县级医院,乃至云南省各个地州县级医院转诊的所有危重症患儿,还有少部分患儿来自邻近的贵州、四川等省份,临床病例来源广、数量大,统计数据具有一定的区域代表性。
收集昆明医科大学附属儿童医院急诊科2015年1月至2018年12月收治的抽搐患儿病例资料,急危重症病例的纳入标准参照加拿大五级儿科分诊系统[2],1级是指患儿处于濒临死亡的状态,2级是指患儿生命体征不平稳、病情迅速恶化、随时存在生命危险,1级和2级均属于急危重症。4年合计,危重症患儿占急诊接诊总人数的1.65%;抽搐病例2 957例,占危重症患儿总数的22.20%,其中,男1 851例(62.60%),女1 106例(37.40%),男女比例1.7∶1。抽搐病例最小年龄为生后6 d,最大年龄为16岁,年龄中位数5.9岁。
对4年间所有抽搐患儿的临床资料进行回顾性分析,包括疾病诊断分类、发病年龄分布、患儿去向及收住院科室分布等,疾病分类标准采用国际疾病分类ICD-10标准。所有资料以例(%)进行描述。
2018年较2015年危重病例数同比增长26.57%,抽搐病例数同比下降33.11%,见表1。
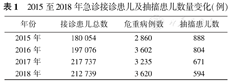
2015至2018年急诊接诊患儿及抽搐患儿数量变化(例)
2015至2018年急诊接诊患儿及抽搐患儿数量变化(例)
| 年份 | 接诊患儿总数 | 危重病例数 | 抽搐患儿数 |
|---|---|---|---|
| 2015年 | 180 054 | 2 860 | 888 |
| 2016年 | 197 076 | 3 602 | 804 |
| 2017年 | 217 737 | 3 235 | 671 |
| 2018年 | 212 739 | 3 620 | 594 |
2015至2018年连续4年急诊监护室抽搐患儿疾病诊断分类统计前5位排序:热性惊厥(24.79%)、中枢神经系统感染(16.13%)、不明原因抽搐(16.09%)、癫痫(12.55%)、轻度胃肠炎伴婴幼儿良性惊厥(8.12%),其中,热性惊厥每年均占据排序首位。热性惊厥病例数呈现明显逐年递减趋势,中枢神经系统感染病例数自2016年起逐年递减,而急性中毒病例数呈现明显逐年递增趋势。其他疾病发病病例数变化趋势不明显,各年度相对持平。见表2。
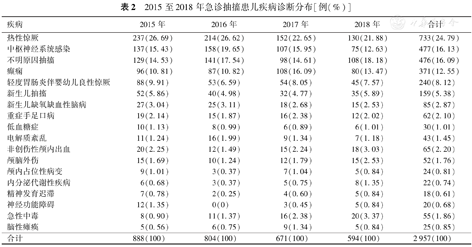
2015至2018年急诊抽搐患儿疾病诊断分布[例(%)]
2015至2018年急诊抽搐患儿疾病诊断分布[例(%)]
| 疾病 | 2015年 | 2016年 | 2017年 | 2018年 | 合计 |
|---|---|---|---|---|---|
| 热性惊厥 | 237(26.69) | 214(26.62) | 152(22.65) | 130(21.88) | 733(24.79) |
| 中枢神经系统感染 | 137(15.43) | 158(19.65) | 107(15.95) | 75(12.63) | 477(16.13) |
| 不明原因抽搐 | 129(14.53) | 141(17.54) | 98(14.61) | 108(18.18) | 476(16.09) |
| 癫痫 | 96(10.81) | 87(10.82) | 108(16.09) | 80(13.47) | 371(12.55) |
| 轻度胃肠炎伴婴幼儿良性惊厥 | 88(9.91) | 53(6.59) | 54(8.05) | 45(7.57) | 240(8.12) |
| 新生儿抽搐 | 52(5.86) | 40(4.98) | 32(4.77) | 35(5.89) | 159(5.38) |
| 新生儿缺氧缺血性脑病 | 27(3.04) | 25(3.11) | 18(2.68) | 15(2.53) | 85(2.87) |
| 重症手足口病 | 19(2.14) | 15(1.87) | 16(2.38) | 12(2.02) | 62(2.10) |
| 低血糖症 | 10(1.13) | 8(0.99) | 6(0.89) | 6(1.01) | 30(1.01) |
| 电解质紊乱 | 11(1.24) | 16(1.99) | 9(1.34) | 7(1.18) | 43(1.45) |
| 非创伤性颅内出血 | 20(2.25) | 12(1.49) | 15(2.24) | 18(3.03) | 65(2.20) |
| 颅脑外伤 | 15(1.69) | 10(1.24) | 12(1.79) | 15(2.53) | 52(1.76) |
| 颅内占位性病变 | 9(1.01) | 3(0.37) | 7(1.04) | 5(0.84) | 24(0.81) |
| 内分泌代谢性疾病 | 6(0.68) | 3(0.37) | 5(0.75) | 8(1.35) | 22(0.74) |
| 精神发育迟滞 | 7(0.78) | 2(0.25) | 4(0.60) | 5(0.84) | 18(0.61) |
| 神经功能障碍 | 12(1.35) | 0(0) | 3(0.45) | 5(0.84) | 20(0.68) |
| 急性中毒 | 8(0.90) | 11(1.37) | 16(2.38) | 20(3.37) | 55(1.86) |
| 脑性瘫痪 | 5(0.56) | 6(0.75) | 9(1.34) | 5(0.84) | 25(0.85) |
| 合计 | 888(100) | 804(100) | 671(100) | 594(100) | 2 957(100) |
2 957例患儿中,新生儿期占8.25%,婴儿期占33.99%,幼儿期34.87%,学龄前期12.17%,学龄期7.88%,青春期2.84%,合计统计显示在出生至学龄前期发病占89.28%,符合儿童期疾病发生的特点。各年度抽搐患儿发病的高峰年龄均是婴儿期和幼儿期,见表3。
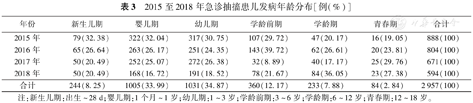
2015至2018年急诊抽搐患儿发病年龄分布[例(%)]
2015至2018年急诊抽搐患儿发病年龄分布[例(%)]
| 年份 | 新生儿期 | 婴儿期 | 幼儿期 | 学龄前期 | 学龄期 | 青春期 | 合计 |
|---|---|---|---|---|---|---|---|
| 2015年 | 79(32.38) | 322(32.04) | 317(30.75) | 107(29.72) | 47(20.17) | 16(19.05) | 888(100) |
| 2016年 | 65(26.64) | 263(26.17) | 251(24.35) | 143(39.72) | 62(26.61) | 20(23.81) | 804(100) |
| 2017年 | 50(20.49) | 252(25.07) | 272(26.38) | 32(8.89) | 40(17.17) | 25(29.76) | 671(100) |
| 2018年 | 50(20.49) | 168(16.72) | 191(18.52) | 78(21.67) | 84(36.05) | 23(27.38) | 594(100) |
| 合计 | 244(8.25) | 1005(33.99) | 1031(34.87) | 360(12.17) | 233(7.88) | 84(2.84) | 2 957(100) |
注:新生儿期:出生~28 d;婴儿期:1个月~1岁;幼儿期:1~3岁;学龄前期:3~6岁;学龄期:6~12岁;青春期:12~18岁。
经急诊科镇静止惊抢救治疗后,72.00%的患儿收住院继续治疗,13.29%转到神经专科门诊就诊,7.85%转到儿内专科门诊就诊,1.66%转康复科门诊就诊,0.17%患儿死亡。其中,5例患儿死亡分别是:2015年1例颅脑外伤(车祸伤颅内出血)、1例重症手足口病;2016年1例非创伤性颅内出血(晚发性维生素K1缺乏症);2017年2例颅脑外伤(高坠伤颅内出血)。4年间,收住院病例数随着抽搐病例数递减而逐年递减,见表4。
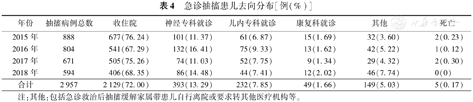
急诊抽搐患儿去向分布[例(%)]
急诊抽搐患儿去向分布[例(%)]
| 年份 | 抽搐病例总数 | 收住院 | 神经专科就诊 | 儿内专科就诊 | 康复科就诊 | 其他 | 死亡 |
|---|---|---|---|---|---|---|---|
| 2015年 | 888 | 677(76.24) | 101(11.37) | 61(6.87) | 15(1.69) | 32(3.60) | 2(0.23) |
| 2016年 | 804 | 541(67.29) | 132(16.41) | 75(9.33) | 13(1.62) | 42(5.22) | 1(0.12) |
| 2017年 | 671 | 505(75.26) | 74(11.03) | 52(7.75) | 9(1.34) | 29(4.32) | 2(0.30) |
| 2018年 | 594 | 406(68.35) | 86(14.48) | 44(7.41) | 12(2.02) | 46(7.74) | 0(0) |
| 合计 | 2 957 | 2 129(72.00) | 393(13.29) | 232(7.85) | 49(1.66) | 149(5.03) | 5(0.17) |
注:其他:包括急诊救治后抽搐缓解家属带患儿自行离院或要求转其他医疗机构等。
43.64%收住神经内科,17.52%收住儿童重症监护病房,13.71%收住新生儿科,12.64%收住消化内科,2.72%收住康复科。其中,神经内科、消化内科、感染科收治患儿数呈现逐年递减趋势。见表5。
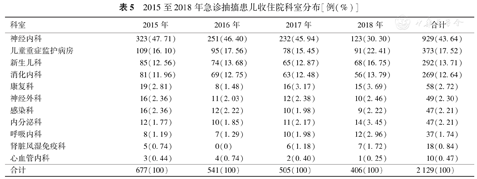
2015至2018年急诊抽搐患儿收住院科室分布[例(%)]
2015至2018年急诊抽搐患儿收住院科室分布[例(%)]
| 科室 | 2015年 | 2016年 | 2017年 | 2018年 | 合计 |
|---|---|---|---|---|---|
| 神经内科 | 323(47.71) | 251(46.40) | 232(45.94) | 123(30.30) | 929(43.64) |
| 儿童重症监护病房 | 109(16.10) | 95(17.56) | 78(15.45) | 91(22.41) | 373(17.52) |
| 新生儿科 | 85(12.56) | 74(13.68) | 65(12.87) | 68(16.75) | 292(13.71) |
| 消化内科 | 81(11.96) | 69(12.75) | 63(12.48) | 56(13.79) | 269(12.64) |
| 康复科 | 19(2.81) | 8(1.48) | 16(3.17) | 15(3.69) | 58(2.72) |
| 神经外科 | 16(2.36) | 11(2.03) | 12(2.38) | 10(2.46) | 49(2.30) |
| 感染科 | 16(2.36) | 12(2.22) | 10(1.98) | 9(2.22) | 47(2.21) |
| 内分泌科 | 12(1.77) | 10(1.85) | 11(2.17) | 14(3.45) | 47(2.21) |
| 呼吸内科 | 8(1.19) | 7(1.29) | 10(1.98) | 12(2.96) | 37(1.74) |
| 肾脏风湿免疫科 | 5(0.74) | 0(0) | 6(1.18) | 7(1.72) | 18(0.84) |
| 心血管内科 | 3(0.44) | 4(0.74) | 2(0.40) | 1(0.25) | 10(0.47) |
| 合计 | 677(100) | 541(100) | 505(100) | 406(100) | 2 129(100) |
抽搐为儿科常见急症之一,表现为全身或局部肌群呈强直性和阵挛性抽搐,儿童抽搐的发生率为4%~6%,较成人高10~15倍。近年来,国内外文献报道儿童抽搐的发生率呈现上升趋势[3,4],且年龄越小,发生率越高。
本研究对我院连续4年急诊科收治的抽搐患儿病例资料进行统计分析发现,急诊科接诊的患儿总数呈逐年递增趋势,但抽搐患儿数量逐年递减,2018年较2015年危重病例数同比增长26.57%,抽搐病例数同比下降33.11%。分析原因主要有两个方面,一是国家推行分级诊疗政策,以及三甲医院医师到县区医院坐诊、对口帮扶,一部分抽搐发作的患儿在社区医院、县级医院得到了首诊救治;二是2017年我院授牌成立了"昆明市儿童医院-美国心脏协会心血管急救培训中心",面向全省儿科医护人员开展基础生命支持和高级生命支持培训,最远的培训地域延伸到了香格里拉,尤其是基础生命支持技术在儿科医务人员中得到了普及,在一定程度上整体提升了儿科医师的救治能力。因此,抽搐发作患儿在当地、在县级医院、在社区得到了救治,而越来越多的疑难危重症向我院转诊。
疾病诊断分类统计,排在前5位的疾病是:热性惊厥(24.79%)、中枢神经系统感染(16.13%)、不明原因抽搐(16.09%)、癫痫(12.55%)、轻度胃肠炎伴婴幼儿良性惊厥(8.12%),有别于其他省份文献报道[5]。其中,热性惊厥每年均占据排序首位,与其他研究结果相似[6]。发病年龄分段统计显示:出生至学龄前期发病占89.28%,符合儿童期疾病发生的特点,结合疾病诊断分类统计热性惊厥占首位,高发于6月龄至5岁的儿童,两个结果具有一致性。
热性惊厥是儿童抽搐发作最常见的原因,确切的发病机制尚不明确,主要系患儿脑发育未完全成熟、髓鞘形成不完善、遗传易感性及发热等多方面因素相互作用所致,大多数预后良好,有一定的复发风险[7]。中枢神经系统感染仅次于热性惊厥,也是引起儿童抽搐的重要原因,以婴幼儿细菌性脑膜炎多见,与文献报道相符[8,9]。疫苗接种的推广与普及使脑膜炎的发病率已显著降低[10]。本研究的脑膜炎病例多来自农村、边远山区,未进行规范疫苗接种。随着分级诊疗、对口帮扶政策的推行,我院接诊的热性惊厥、中枢神经系统感染病例数呈现逐年递减趋势。癫痫排在第4位,是一种病程长、严重威胁患儿身心健康的疾病,早期确诊并且准确识别癫痫发作类型及癫痫综合征、选择合理治疗方式对控制癫痫发作至关重要,国际抗癫痫联盟2017年最新分类方案对癫痫发作的分型更全面,临床操作性、实用性更强[11],推荐学习。轻度胃肠炎伴婴幼儿良性惊厥排第5位,近年来本病发病率呈上升趋势[12,13],受到广泛关注,多与肠道轮状病毒感染相关,尽管患儿抽搐可呈现丛簇性全面强直阵挛发作,但绝大多数病例可在1周至1个月完全缓解,不遗留后遗症,预后良好[14,15],儿科医师应能对本病早期识别,避免过度治疗。其他的病因诊断还包括新生儿疾病、重症手足口病、颅内出血、内分泌遗传代谢病、急性中毒等,也有文献报道一些疫苗接种后可能引起发热,进而导致儿童抽搐发作[16,17],但本研究中没有出现因接种疫苗引起发热导致儿童抽搐的病例。值得一提的是,儿童抽搐病因诊断中急性中毒呈现逐年递增趋势,儿童急性中毒病例若诊断明确、救治及时,大多数预后良好,但也见死亡病例报道[18,19],因此对于以抽搐为首发表现的急性中毒,详细询问病史,及时应用解毒剂对症救治尤为重要,或可避免死亡不良结局。
抽搐患儿去向统计分析发现,经急诊科镇静止惊抢救治疗后,72.00%的患儿收住院继续治疗,主要收住神经内科(43.64%)、儿童重症监护病房(17.52%)以及新生儿科(13.71%)。22.80%的患儿在急诊科救治抽搐缓解后,转到相应专科就诊治疗专科疾病。
本研究2 957例患儿中,共有5例死亡,最终死因是呼吸循环衰竭。颅内出血是引起儿童抽搐发作的常见病因之一,而车祸伤、高空坠落伤等意外伤害事件最易引发儿童颅内出血,病死率高[20,21]。
抽搐发作是儿童常见急症,热性惊厥、中枢神经系统感染、不明原因抽搐、癫痫、轻度胃肠炎伴婴幼儿良性惊厥是我院急诊抽搐患儿前五位病因,年龄越小,发生率越高,出生至学龄前期发病占89.28%。本次研究统计结果可为基层儿科医生在诊治儿童抽搐病例时提供诊断参考。急诊抽搐患儿需及时给予镇静止惊治疗,抽搐缓解后应尽早明确病因,收住院对因治疗,改善预后,避免不良结局。
所有作者均声明不存在利益冲突






























