
探讨红细胞分布宽度(RDW)和RDW与血小板比值(RPR)在HEV相关肝衰竭诊断及预后中的价值。
回顾性地分析浙江大学医学院附属第一医院、盐城市第一人民医院、无锡市第五人民医院和盐城市第二人民医院2013年1月至2020年5月152例无肝衰竭HEV感染(HEV-non-LF)患者和62例HEV诱导的肝衰竭(HEV-LF)患者的临床资料。使用受试者工作特征曲线(ROC)来评估RDW和RPR对诊断HEV相关肝衰竭及其预后的能力。
多因素Logistic回归分析显示,RDW(OR=1.189,95%CI 1.026~1.376)和RPR(OR=4.758,95%CI 1.621~13.965)均为影响戊型肝炎患者发生相关肝衰竭的独立危险因素(P<0.05或<0.01)。RPR和RDW预测HEV发生相关肝衰竭的ROC曲线下面积(AUC)分别为0.73(95%CI 0.67~0.79, P<0.01)和0.68(95%CI 0.61~0.74, P<0.01)。RPR和RDW预测HEV相关肝衰竭患者预后的AUC分别为0.62(95%CI 0.49~0.74, P<0.01)和0.57(95%CI 0.44~0.70, P>0.05)。
RPR和RDW对HEV相关肝衰竭有一定的预测价值,RPR对肝衰竭患者预后有一定的预测价值。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
戊型肝炎病毒(HEV)感染是发展中国家和发达国家急性病毒性肝炎最常见的原因之一。尽管戊型肝炎呈自限性,暴发性肝炎导致急性肝衰竭(ALF)或慢加急性肝衰竭(ACLF)在流行地区经常被报道[1]。在发展中国家中大约有20%~40%的急性HEV患者可进展为ALF,这个比例在感染基因1型HEV的孕妇中有升高趋势,有着较高的病死率[2]。此外,慢性HEV感染患者发生ACLF的风险较高,会导致非常高的病死率,中位数为34%(0~67%)[3]。及时、有效地预测和评估戊型肝炎发生肝衰竭及其预后显得非常重要。
红细胞分布宽度(RDW)是临床血液学检验的常规参数。RDW通常被用于探讨贫血的病因,尤其是对缺铁性贫血的不同诊断[4,5]。近年来,相关研究报道表明RDW可用于预测疾病的风险和预后,比如心血管疾病、乙型肝炎病毒(HBV)相关肝病、自身免疫性疾病或中风[6,7]。秦娇等[8]研究发现RDW可作为乙型肝炎相关ACLF患者短期死亡的独立预测因子。大量的研究已经证实血小板随着肝病的发展而不断减少[9,10]。RDW-血小板比值(RPR)结合了RDW和血小板两个参数,有研究报道RPR在自身免疫性肝病患者肝纤维化的诊断方面优于APRI和FIB-4[11]。本研究旨在评估RDW和RPR在HEV相关肝衰竭诊断及预后中的作用。
对2013年1月至2020年5月浙江大学医学院附属第一医院、盐城市第一人民医院、无锡市第五人民医院和盐城市第二人民医院收治的HEV患者进行回顾性分析,包括152例急性HEV感染未发生肝衰竭的患者(HEV-non-LF)和62例急性HEV感染的非慢性肝衰竭患者(HEV-LF)(ALF、亚急性肝衰竭和ACLF)。戊型肝炎的诊断标准参照2008年原卫生部颁布的《戊型病毒性肝炎诊断标准(WS-2008)》[12],戊型肝炎相关肝衰竭是指患者在戊型肝炎基础上出现的肝衰竭,诊断标准参照《肝衰竭诊治指南(2018年版)》[13]。本研究经浙江大学医学院附属第一医院伦理委员会审批通过(伦理批准号:2020454)。患者排除标准:(1)合并其他肝炎病毒感染;(2)在入院前3个月接受可能引起严重肝损害的药物;(3)患有恶性疾病,包括肝癌;(4)患有血液系统疾病;(5)接受过肝移植。患者每3~6个月随访一次,通过查阅病历或直接与患者及其家属联系收集生存数据,以死亡或肝移植为研究终点。
包括RDW、白细胞计数、丙氨酸转氨酶(ALT)、天冬氨酸转氨酶(AST)、血清总胆红素(TBil)、白蛋白、肌酐(Cr)、凝血酶原时间、腹水、血尿素氮、血小板计数、肝性脑病(HE)、国际标准化比值(INR)、FIB-4指数、APRI指数、iMELD评分等。FIB-4、APRI指数和iMELD评分具体计算方式如下:
FIB-4指数=年龄×(AST/血小板)×ALT)/2; APRI指数=[AST/(血小板×40)]×100;iMELD评分=0.030×年龄+1.759×(HE评分)+0.104×MELD;MELD=3.78×ln[TBil(mg/dL)]+11.2×ln[INR]+9.57×ln[Cr(mg/dL)]+6.43。
使用IBM SPSS Statistics 25以及GraphPad Prism 8软件进行统计学分析。计量资料采用Shapiro-Wilk方法进行正态性检验,正态分布的计量资料以 ±s表示,采用独立样本t检验;偏态分布的计量资料以中位数(M)和上下四分位数间距(P25, P75)表示,采用Mann-Whitney U秩和检验;计数资料以例(百分数)表示,采用χ2检验。以受试者工作特征曲线(ROC)及二元Logistic回归分析来评价RDW、RPR对戊型肝炎相关肝衰竭的预测能力,并评估RDW、RPR水平对戊型肝炎相关肝衰竭患者预后的预测能力。以P<0.05为差异具有统计学意义。
±s表示,采用独立样本t检验;偏态分布的计量资料以中位数(M)和上下四分位数间距(P25, P75)表示,采用Mann-Whitney U秩和检验;计数资料以例(百分数)表示,采用χ2检验。以受试者工作特征曲线(ROC)及二元Logistic回归分析来评价RDW、RPR对戊型肝炎相关肝衰竭的预测能力,并评估RDW、RPR水平对戊型肝炎相关肝衰竭患者预后的预测能力。以P<0.05为差异具有统计学意义。
HEV-non-LF组和HEV-LF组患者的年龄、性别比例、ALT、AST和血小板-淋巴细胞比值(PLR)差异均无统计学意义(P>0.05)。HEV-LF组的TBil、RPR、RDW和INR水平较HEV-non-LF组高;而血小板和白蛋白水平较HEV-non-LF组低(P<0.01)(表1)。
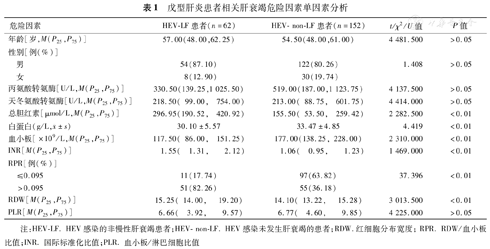
戊型肝炎患者相关肝衰竭危险因素单因素分析
戊型肝炎患者相关肝衰竭危险因素单因素分析
| 危险因素 | HEV-LF患者(n=62) | HEV-non-LF患者(n=152) | t/χ2/U值 | P值 | |
|---|---|---|---|---|---|
| 年龄[岁,M(P25,P75)] | 57.00(48.00,62.25) | 54.50(48.00,61.00) | 4 481.500 | >0.05 | |
| 性别[例(%)] | |||||
| 男 | 54(87.10) | 122(80.26) | 1.408 | >0.05 | |
| 女 | 8(12.90) | 30(19.74) | |||
| 丙氨酸转氨酶[U/L,M(P25,P75)] | 330.50(139.25,1 025.50) | 519.00(187.00,1 123.75) | 4 137.500 | >0.05 | |
| 天冬氨酸转氨酶[U/L,M(P25,P75)] | 218.50( 99.00, 754.00) | 213.00( 88.75, 601.75) | 4 414.000 | >0.05 | |
| 总胆红素[μmol/L,M(P25,P75)] | 296.95(190.52, 420.92) | 155.50( 53.50, 259.42) | 2 282.500 | <0.01 | |
白蛋白(g/L, ±s) ±s) | 30.10±5.57 | 33.47±4.85 | 4.419 | <0.01 | |
| 血小板[×109/L,M(P25,P75)] | 117.50( 86.00, 151.25) | 177.00(138.25, 228.00) | 2 310.000 | <0.01 | |
| INR[M(P25,P75)] | 1.55( 1.31, 2.12) | 1.06( 0.95, 1.23) | 1 469.000 | <0.01 | |
| RPR[例(%)] | |||||
| ≤0.095 | 11(17.74) | 97(63.82) | 37.396 | <0.01 | |
| >0.095 | 51(82.26) | 55(36.18) | |||
| RDW[M(P25,P75)] | 15.25( 14.00, 19.20) | 14.10( 13.22, 15.28) | 3 013.500 | <0.01 | |
| PLR[M(P25,P75)] | 6.66( 3.92, 9.57) | 6.77( 4.60, 9.85) | 4 225.000 | >0.05 | |
注:HEV-LF. HEV感染的非慢性肝衰竭患者;HEV-non-LF. HEV感染未发生肝衰竭的患者;RDW.红细胞分布宽度;RPR. RDW/血小板比值;INR.国际标准化比值;PLR.血小板/淋巴细胞比值
将单因素分析中有统计学意义的指标纳入多因素Logistic回归分析,结果显示INR(OR=12.822, 95% CI 4.366~37.652,P<0.01)、RPR(OR=4.758, 95% CI 1.621~13.965,P<0.01)和RDW(OR=1.189, 95% CI 1.026~1.376,P<0.05)均为影响戊型肝炎患者发生相关肝衰竭的独立危险因素(表2)。同时对FIB-4和APRI的诊断能力进行了分析,发现RPR、FIB-4、RDW和APRI预测HEV发生相关肝衰竭的ROC曲线下面积(AUC)分别为0.73(95%CI 0.67~0.79),0.70(95%CI 0.64~0.76),0.68(95%CI 0.61~0.74)和0.62(95%CI 0.56~0.69),RPR和RDW与FIB-4和APRI预测价值相比,差异无统计学意义(P>0.05)(表3,图1)。
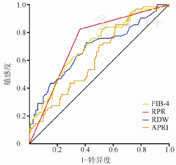

注:RDW.红细胞分布宽度;RPR. RDW/血小板比值
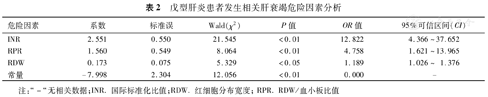
戊型肝炎患者发生相关肝衰竭危险因素分析
戊型肝炎患者发生相关肝衰竭危险因素分析
| 危险因素 | 系数 | 标准误 | Wald(χ2) | P值 | OR值 | 95%可信区间(CI) |
|---|---|---|---|---|---|---|
| INR | 2.551 | 0.550 | 21.545 | <0.01 | 12.822 | 4.366~37.652 |
| RPR | 1.560 | 0.549 | 8.064 | <0.01 | 4.758 | 1.621~13.965 |
| RDW | 0.173 | 0.075 | 5.329 | <0.05 | 1.189 | 1.026~ 1.376 |
| 常量 | -7.998 | 2.304 | 12.056 | <0.01 | 0.000 | - |
注:"-"无相关数据;INR.国际标准化比值;RDW.红细胞分布宽度;RPR. RDW/血小板比值
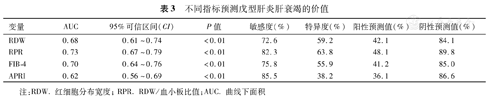
不同指标预测戊型肝炎肝衰竭的价值
不同指标预测戊型肝炎肝衰竭的价值
| 变量 | AUC | 95%可信区间(CI) | P值 | 敏感度(%) | 特异度(%) | 阳性预测值(%) | 阴性预测值(%) |
|---|---|---|---|---|---|---|---|
| RDW | 0.68 | 0.61~0.74 | <0.01 | 72.6 | 59.2 | 42.1 | 84.1 |
| RPR | 0.73 | 0.67~0.79 | <0.01 | 82.3 | 63.8 | 48.1 | 89.8 |
| FIB-4 | 0.70 | 0.64~0.76 | <0.01 | 75.8 | 55.9 | 41.2 | 85.0 |
| APRI | 0.62 | 0.56~0.69 | <0.01 | 85.5 | 38.2 | 36.1 | 86.6 |
注:RDW.红细胞分布宽度;RPR. RDW/血小板比值;AUC.曲线下面积
RPR预测HEV相关肝衰竭患者预后的AUC为0.62(95%CI 0.49~0.74),其敏感度和特异度分别为96.2%和27.8%,RDW预测HEV相关肝衰竭患者预后的AUC为0.57(95%CI 0.44~0.70),其敏感度和特异性分别为46.2%和77.8%,iMELD预测HEV相关肝衰竭患者预后的AUC为0.61(95% CI 0.48~0.73),其敏感度和特异度分别为88.5%和44.4%(表4)。
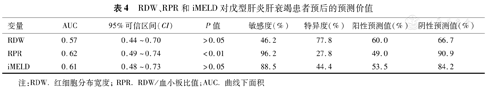
RDW、RPR和iMELD对戊型肝炎肝衰竭患者预后的预测价值
RDW、RPR和iMELD对戊型肝炎肝衰竭患者预后的预测价值
| 变量 | AUC | 95%可信区间(CI) | P值 | 敏感度(%) | 特异度(%) | 阳性预测值(%) | 阴性预测值(%) |
|---|---|---|---|---|---|---|---|
| RDW | 0.57 | 0.44~0.70 | >0.05 | 46.2 | 77.8 | 60.0 | 66.7 |
| RPR | 0.62 | 0.49~0.74 | <0.01 | 96.2 | 27.8 | 49.0 | 90.9 |
| iMELD | 0.61 | 0.48~0.73 | >0.05 | 88.5 | 44.4 | 53.5 | 84.2 |
注:RDW.红细胞分布宽度;RPR. RDW/血小板比值;AUC.曲线下面积
本研究的主要结果如下:HEV-non-LF和HEV-LF两组的RDW和RPR水平差异具有统计学意义。RPR和RDW对预测HEV相关肝衰竭均具有较高的准确度,可被作为戊型肝炎相关肝衰竭良好的预测指标。RPR对戊型肝炎相关肝衰竭患者预测具有一定的预测价值,可以作为戊型肝炎相关肝衰竭患者预后的预测指标。
近年来,大量的研究报道了RDW与肝病之间的关系。Fan等[15]研究发现RDW水平在HBV相关肝病中明显升高,并与疾病严重程度有关。Zhang等[16]研究发现RDW可能是评估HCV严重程度的潜在标记。然而,对于HEV感染患者的研究相对较少。在本研究中,研究了RDW水平与HEV-non-LF和HEV-LF之间的关系。在HEV-non-LF和HEV-LF组中,RDW值均有增加,这与Fan等[15]的结果是一致的。本研究中,通过二元Logistic回归分析发现RDW是戊型肝炎相关肝衰竭发生的独立危险因素,RDW预测HEV相关肝衰竭具有较高的准确度,RDW可以作为戊型肝炎相关肝衰竭患者的诊断的指标。但是在评估RDW预测戊型肝炎相关肝衰竭患者预后能力时,结果显示AUC、敏感度和特异度均不理想,因此,RDW不能成为戊型肝炎相关肝衰竭患者的预后有用的预测指标。
与RDW类似,RPR也是一种炎症标记[17,18]。在病毒性肝病中,血小板随肝脏损伤加重而减少[19,20]。因此,RPR结合了RDW和血小板两个参数,有可能对HEV引起的肝衰竭诊断尽早做出诊断。本研究结果表明,跟RDW一样,RPR也是戊型肝炎相关肝衰竭发生的独立危险因素,RPR对HEV相关肝衰竭诊断的AUC为0.73,其敏感度和特异度均高于RDW,因此,RPR可以作为戊型肝炎相关肝衰竭良好的预测指标。因此推测RPR在诊断戊型肝炎相关肝衰竭能力优于RDW,原因可能是由于绝对RDW和淋巴细胞计数相比,RPR受贫血等其他因素的影响较小等。在预测戊型肝炎相关肝衰竭患者不同预后能力方面,RPR对戊型肝炎相关肝衰竭患者预后的AUC为0.62,尽管特异度只有27.8%,但是敏感度达到了96.2%,因此RPR可以推荐作为戊型肝炎相关肝衰竭患者预后的预测指标。
本研究有如下不足:第一,有不同基因型的HEV病毒,没有对所有感染病毒的基因型进行分类,也没有将RDW、RPR水平与不同基因型进行比较;第二,没有收集HEV RNA数据,也不能分析RPR和HEV RNA水平之间的相关性[21,22];第三,在研究两者对戊型肝炎肝衰竭患者预后预测能力时,对年龄、性别及其他生化指标考虑的基础上并没有考虑治疗过程中药物种类及使用、上消化道出血、腹水等因素是否影响预后。
总之,RPR和RDW对HEV相关肝衰竭发生有一定的预测价值,RPR对肝衰竭患者预后有一定的预测价值。RPR和RDW作为无创、便捷、高效的预测指标,同时由于这两个指标在基层医疗机构非常容易获得,因此对于基层机构的临床诊断及转诊预筛有着极其重要的价值。当然,需要进一步的前瞻性设计和开展大样本的研究,以更好地评估证实RDW和RPR在HEV相关肝衰竭中的应用价值。
所有作者均声明不存在利益冲突



























