
马尔尼菲篮状菌是艾滋病患者中常见的一种机会性感染,常见的感染部位是皮肤、肺和内皮网状系统,但累及中枢神经系统较为少见。本研究报道1例艾滋病合并播散型马尔尼菲篮状菌感染的患者,因发热伴神志改变入院,通过血培养确诊。提示感染科医师应提高对该病的认识和诊治水平,减少漏诊、误诊。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
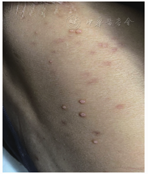
患者男,45岁,因"发热、咳嗽1个月余,神志改变半个月余"于2021年1月29日入温州医科大学附属衢州医院。1个月余前患者出现发热,伴咳嗽、咳痰,至温州医科大学附属衢州医院门诊就诊,予左氧氟沙星抗感染治疗后,患者上述症状好转。半个月前,患者出现神志改变,胡言乱语,答非所问,反复发热,至外院就诊(具体不详)后症状无明显好转。2 d前至温州医科大学附属衢州医院发热门诊就诊,实验室检查:血红蛋白为93 g/L,中性粒细胞比例为0.874,淋巴细胞绝对值为0.49×109/L,红细胞计数为3.34×1012/L,血小板计数为87×109/L,超敏CRP为164.06 mg/L,白细胞计数为4.7×109/L,淋巴细胞比例为0.105;ALT为82.5 U/L,肌酐为68.3 μmol/L,钾为4.13 mmol/L,钠为127.6 mmol/L,氯为92.6 mmol/L,脂肪酶为63.1 U/L,淀粉酶为79.0 U/L。于急诊留观,予头孢噻肟、地塞米松抗炎后,行实验室检查:血红蛋白为86 g/L,淋巴细胞比例为0.045,血小板计数为66×109/L,中性粒细胞比例为0.937,红细胞计数为3.23×1012/L,白细胞计数为7.3×109/L;超敏CRP为46.80 mg/L;ALT为405.0 U/L,钙为1.89 mmol/L,乳酸脱氢酶为1 020.0 U/L,钠为128.7 mmol/L,氯为93.7 mmol/L,脂肪酶为74.0 U/L,肌酐为54.8 μmol/L,钾为3.96 mmol/L,淀粉酶为75.4 U/L。胸部CT检查:左肺上叶舌段少量慢性炎症,右侧少量胸膜粘连。经感染科会诊后,拟"感染性发热"收住入院。否认慢性病及传染病史,否认吸毒史。体格检查:体温为36.7 ℃,心率为113次/min,呼吸为20次/min,血压为121/84 mmHg(1 mmHg=0.133 kPa),血氧饱和度为100%,呈谵妄状态,胡言乱语,精神一般,颈软,左颈部可触及多发淋巴结肿大,不融合,全身可见红色丘疹(图1),巩膜无黄染,两肺听诊呼吸音粗,未闻及干、湿啰音,心脏听诊律齐,未闻及杂音,腹部平软,未及压痛和反跳痛,肝脾肋下未及,移动性浊音阴性,双下肢无水肿,双上肢肌张力增高,右侧巴宾斯基征阴性,左侧巴宾斯基征可疑阳性。入院诊断:感染性发热;颅内感染?肝功能异常;血小板减少;贫血。实验室检查:血红蛋白为84 g/L,血小板计数为66×109/L,白细胞计数为6.6×109/L;ALT为332.3 U/L,AST为717.7 U/L,白蛋白为23.2 g/L,总胆红素为18.2 μmol/L,肌酐为65.5 μmol/L;超敏CRP为126.98 mg/L;PT为15.6 s,INR为1.30,D-二聚体为84.03 mg/L,纤维蛋白原为2.88 g/L;降钙素原为2.090 μg/L;ESR为28 mm/1 h;三碘甲状腺原氨酸为0.66 nmol/L,促甲状腺素为2.508 μIU/mL,游离甲状腺素为12.43 pmol/L,游离三碘甲状腺原氨酸为2.72 pmol/L。CMV抗体IgG>250.00 AU/mL,CMV抗体IgM为1.19 AU/mL。痰结核分枝杆菌实时荧光定量核酸扩增结果为阴性。乙型肝炎、丙型肝炎、丁型肝炎、戊型肝炎和肾综合征出血热抗体均阴性。β-D-葡聚糖试验>1 000.00 ng/L。弓形虫抗体IgM、IgG均为阴性。补体C3为0.28 g/L,补体C4为0.01 g/L,IgM为0.77 g/L,IgA为1.45 g/L,IgG为17.65 g/L。头颅MRI检查未见异常。予美罗培南(1.0 g/次,每8 h 1次,静脉滴注)、盐酸多西环素肠溶胶囊(0.1 g/次,2次/d,口服)、伏立康唑(200 mg/次,每12 h 1次,口服)抗感染,完善血培养及腰椎穿刺,同时脑脊液(DNA+RNA)行宏基因组学第二代测序(metagenomics next generation sequencing,mNGS)技术检测,脑脊液压力为150 cmH2O(1 cmH2O=0.098 kPa),脑脊液常规检查:无色,澄清,潘氏试验阴性,有核细胞计数为0。脑脊液生物化学检查:氯化物为116.5 mmol/L,葡萄糖为2.69 mmol/L,蛋白质定量为0.29 g/L,乳酸脱氢酶为26.3 U/L。脑脊液隐球菌检查未见隐球菌。2月2日血培养(图2)和药物敏感试验示马尔尼菲篮状菌(Talaromyces marneffei, TM)。衢州市CDC进行HIV抗体检测确认阳性,CD4+T淋巴细胞计数为13.6/μL,脑脊液mNGS检出TM(序列数为157)、HIV(序列数为3)。改予两性霉素B(1 mg/d,逐渐加量至25 mg/d,静脉滴注)联合地塞米松(2 mg,1次/d,静脉注射)抗真菌治疗,更昔洛韦(250 mg/次,每12 h 1次,静脉滴注)抗病毒治疗。2月20日开始HAART,予富马酸替诺福韦二吡呋酯(300 mg,1次/d)+拉米夫定(300 mg,1次/d)+依非韦伦(400 mg,每晚1次)口服。经上述治疗后,患者神志转清,无胡言乱语,对答切题,体温恢复正常,复查血常规、血清生物化学和炎症指标恢复正常。2月23日患者出院,予伊曲康唑(200 mg,每12 h 1次,口服)抗真菌治疗。随访至6月30日未见异常。

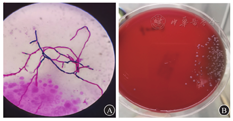

TM是篮状菌属中唯一的温度依赖的双态真菌,1956年,Capponi等[1]首次在越南竹鼠的肝脏中发现TM。TM为地方性条件致病菌,主要流行于东南亚、印度和我国华南地区[2]。TM病多见于HIV感染者或免疫功能低下者,易被误诊,即使经过及时、有效的抗真菌治疗,病死率仍可达30%[3,4]。
TM感染一般分为局限型和播散型,AIDS合并TM感染常表现为播散型,其常见症状包括发热、体质量减轻、乏力、全身皮肤损伤和贫血,也可出现真菌败血症、淋巴结肿大、肝脾大、咳嗽、呼吸困难等[5]。HIV合并TM感染者累及神经系统的报道极少,可表现为精神错乱、亢奋或抑郁等。我国云南省一项回顾性研究报道了10例HIV合并TM感染中枢神经系统病例,脑脊液中均培养出TM,因及时、长期接受抗真菌治疗和抗病毒治疗,只有1例患者在住院期间死亡[6]。Le等[7]的研究中,21例越南患者出现精神症状,脑脊液中均分离出TM,总病死率为81%。本例患者有发热、贫血、皮疹、淋巴结肿大和精神错乱等临床表现,同时伴有血小板计数减少、肝功能异常等骨髓、肝脏器官受累,患者脑脊液常规、生物化学检查均正常,且无明显脑膜刺激征表现,其与Le等[7]的报道有相似之处。
TM感染确诊依靠病原学培养,骨髓培养和淋巴结活组织培养是较敏感的诊断方法,其次是皮肤损伤处刮取物和血液培养,但培养时间长[8]。本例患者β-D-葡聚糖试验结果高度提示真菌感染,遂加用伏立康唑抗真菌治疗;血培养和mNGS检测提示TM感染,改为两性霉素B抗真菌治疗。研究显示,当患者早期诊断出篮状菌感染合并AIDS并接受抗真菌和抗反转录病毒治疗时,其预后得到改善[9]。虽然血培养阳性率较高[8],但培养过程可能较缓慢,尤其是脑脊液培养阳性率较低。目前,mNGS技术作为病原学辅助诊断已逐渐被应用于感染性疾病中,且2014年即有应用mNGS技术在脑脊液中发现神经钩端螺旋体的报道[10]。HIV感染合并中枢神经系统机会性感染患者的临床表现往往呈非特异性,当常规针对性检测阴性时,需早期考虑行mNGS指导临床治疗[11]。
因TM感染致中枢神经系统病变实属罕见,在未明确诊断之前,医师首先需排除以下常见疾病的可能:①新型隐球菌性脑膜炎,新型隐球菌是AIDS患者中枢神经系统主要机会致病菌感染最常见的病原体[12],临床中常表现为渐进性头痛和恶心、呕吐等颅内压增高征象,其确诊需脑脊液培养出隐球菌。②结核性脑膜炎,常以发热、头痛、体质量下降等非特异性症状起病,脑脊液病原体诊断非常困难,临床上以脑脊液结核分枝杆菌实时荧光定量核酸扩增术快速检测、抗酸染色等明确。③病毒性脑膜炎,临床急性起病,有发热、头痛、惊厥、抽搐等非特异性表现,脑脊液检查常无异常。结合本例患者病史及辅助检查结果可排除以上疾病。
对于TM病累及神经系统的抗真菌治疗,目前建议诱导期使用两性霉素B脂质体5 mg/(kg·d),同时建议延长诱导期治疗时间至4~6周[13]。TM病患者抗病毒治疗最佳启动时机目前暂无定论,现有研究启动时间为3(1,5)周,研究者认为两性霉素B有效抗真菌治疗1周后启动抗病毒治疗较为安全[14]。因本例患者CD4+T淋巴细胞计数极低,故在使用两性霉素B脂质体2周后行HAART。
综上所述,AIDS患者出现中枢神经系统病变,β-D-葡聚糖试验结果极高时,需考虑TM感染,因其培养时间长,病死率高,及时、明确的诊断及有效抗真菌药物的使用是治疗的关键。
所有作者均声明不存在利益冲突































