
自上世纪90年代开始,微创手术技术逐渐应用于拇外翻的治疗,到目前已经逐渐发展了三代微创技术,包括第一代的无内固定的Reverdin-Isham技术、第二代主要依靠克氏针临时内固定的Bösch技术、应用螺钉内固定以微创下行远端跖骨Chevron截骨联合Akin截骨术(MICA)为代表的第三代微创技术及其他改良技术。各项微创技术有其显著的疗效,但与开放手术及不同微创手术之间对比,临床效果差异并不明显,需要广大医生针对不同的拇外翻患者进行个体化选择术式。目前的随访研究尚无明确证据表明微创技术比开放技术有显著性优势,仍需大样本、长时间的随机对照研究来证实。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
拇外翻是临床上十分常见的一种疾病,统计表明,除保守治疗之外,关于拇外翻的手术方式已超过100多种[1],由于拇外翻畸形的复杂性,常需进行个体化手术治疗。近二三十年来,微创手术逐渐应用于拇外翻畸形的矫正,并取得了良好的临床疗效,存在创伤小、手术时间短、术后瘢痕小、患者恢复较快、手术效果与开放式手术相当等优点[2, 3, 4, 5],现对拇外翻微创技术的发展、不同微创技术的操作重点、临床疗效、与开放式手术之间及不同微创技术之间的对比、存在的弊端等几个方面进行综述。
最早将微创技术应用于足踝部可追溯到1945年的美国学者Morton Polokoff[6],但当时微创技术并没有得到广泛的发展,直到1991年的Isham[7]对Reverdin截骨术进行了改进,逐渐打开了微创技术治疗拇外翻的大门,我国学者温建民等[8]也从1993年开始,行小切口下中西医结合微创治疗拇外翻。而Reverdin-Isham技术也被称为第一代拇外翻微创技术[9, 10],因其本身缺乏内固定,容易发生骨不连、复杂性畸形等并发症,应用并不广泛[10]。由Bösch等[11]提出的关于跖骨颈部行经皮远端横行截骨术,并使用克氏针进行内固定,被称为第二代微创技术。尽管多篇文献报道第二代技术效果良好[11, 12],但其术后引起的钉道感染及稳定性不高仍是其不可否认的弊端,主要在欧洲应用[10]。针对于前两代微创技术的不足,Vernois[13]和Redfern等[14]在2011年提出的微创下行远端跖骨Chevron截骨联合Akin截骨术(minimally invasive Chevron and Akin osteotomies,MICA)被称为拇外翻第三代微创技术,此类微创技术采用了螺钉进行内固定,较前两代技术提供了更大的稳定性,得益于此,近10年来有大量关于MICA的文献相继发表,对此类技术的临床疗效、与开放手术的对比、术后并发症等方面均有详细的阐述[4,15, 16, 17, 18, 19]。
1.Reverdin-Isham技术:Reverdin-Isham技术是Isham对经典的Reverdin拇囊炎切除术的改进,主要适用于轻中度拇外翻患者[7,20, 21]。首先用钻头对跖骨头进行截骨,截骨方向为从远端背侧向近端跖侧,截骨时内侧皮质完全切断,保留外侧皮质的连续性。根据跖骨远端关节固定角(DMAA)的大小选择合适大小的楔形钻头进行楔形截骨术,截出一个以内侧为基底部,外侧为尖端的楔形空隙,继而将跖骨头向近端按压,封闭楔形空隙。对于需要联合Akin截骨的,与跖骨干截骨方式相同,进行楔形截骨术。值得注意的是,截骨术后并无任何形式的内固定,而是采用绷带进行牢固的术后包扎(图1)。
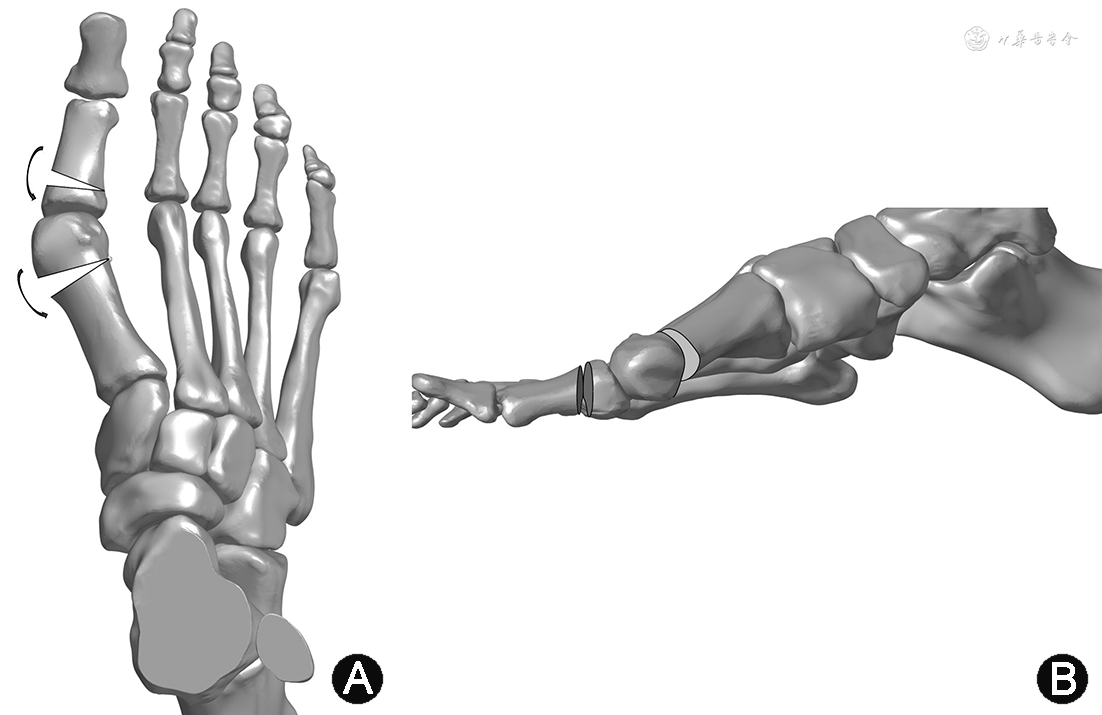

多项研究证实,此类技术的影像学及术后功能评分、患者满意度等方面取得了良好的随访结果,尤其是针对DMAA和拇外翻角(HVA)的改善十分明显[22, 23, 24];但也存在明显的劣势,由于截骨方式并未改变第一跖骨的内收位置,此类技术的适应证仅限于轻中度拇外翻[第一二跖骨间角(IMA)≤15°,HVA≤30°],并且伴有明显增大的DMAA和第一跖趾关节匹配者[21]。
另外,我国学者温建民教授从上世纪九十年代开始应用微创截骨技术并结合中医正骨手法创立了温氏中西医结合微创技术,术中同样采取无内固定技术,术后采用“裹帘法”行外固定取得了良好的临床疗效,生物力学研究结果认为此种术式术后能够有效保持截骨端周围稳定,减小截骨端位移,有利于骨折愈合[8,25, 26, 27]。
2.Bösch技术及其改良手术:Bösch在1990年首次提出该技术[28],切口位于第一跖骨头内侧,应用钻头在跖骨头颈部进行横行截骨,随后将跖骨头向外侧移动,直到达到矫正预期,并应用克氏针进行固定(图2)。Magnan等[29, 30]在2005年对Bösch技术进行了改进,在行跖骨截骨之前先由远端向近端插入一枚2 mm克氏针,应用钻头垂直于跖骨干矢状面进行横行截骨,并可根据需要,在截骨时进行冠状面的角度调整,达到延长或缩短第一跖骨长度的目的。另外,截骨后跖骨头不仅可起到外侧、跖侧移位的作用,还可在轴位上进行旋转,以期达到矫正跖骨旋前畸形的目的。
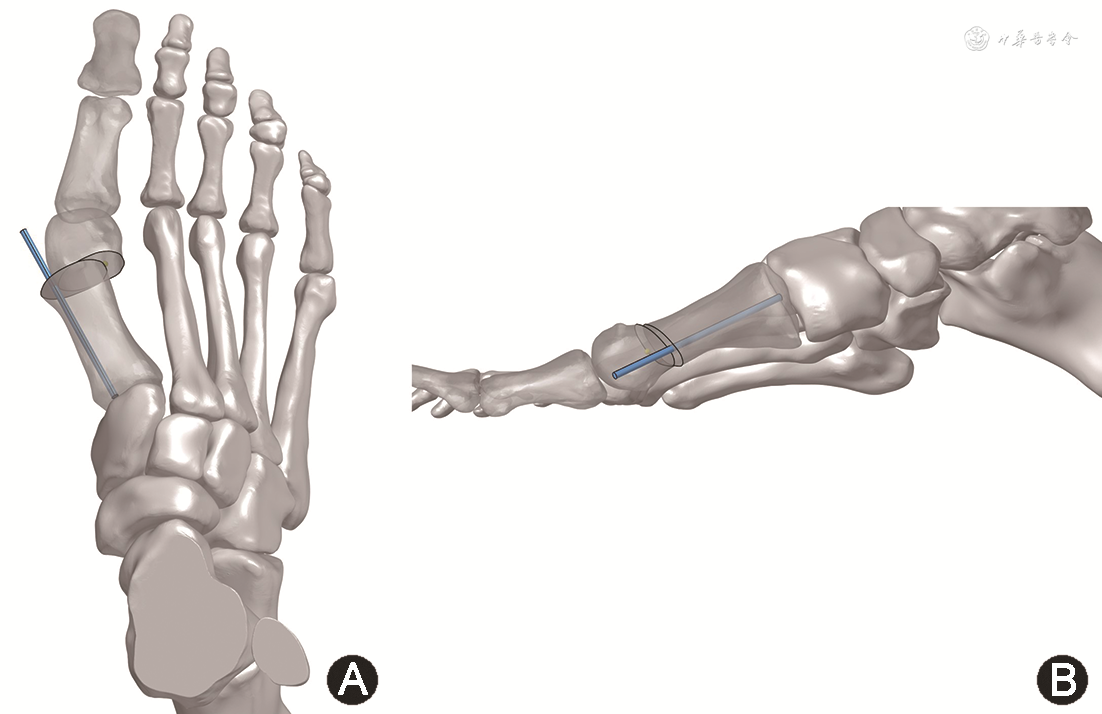

与Reverdin-Isham技术相同,多项随访研究提示,Bösch技术可获得满意疗效,临床结果可与开放手术相当[11, 12,30],但术后相对较高的并发症(0~22%)[2],尤其是针道感染及腓深神经背侧皮支的损伤风险明显增加[31],使得此类技术在临床上应用并不广泛。
3.Endolog技术:与其他微创手术的适应证多局限于轻中度拇外翻患者不同,Endolog技术更侧重于中重度拇外翻畸形的矫正。Di Giorgio等[32]介绍了该技术的操作方法,在第一跖趾关节背内侧行约3 cm大小的切口,需将内侧骨赘切除,微型钻头在跖骨头颈部进行横行或斜行(根据是否需要延长或短缩第一跖骨)截骨,然后将Endolog髓内钉置入跖骨干内,并应用螺钉固定于跖骨头。
Biz等[33, 34]在两项研究中分别对30例和100例患者进行了4年和97个月的随访研究,无论是影像学评估还是美国足踝外科协会(AOFAS)、疼痛视觉模拟(VAS)评分均得到了良好改善。作者认为,Endolog技术能够对截骨后的跖骨头进行三维多平面的调整,尤其是针对存在拇指旋前者,坚强的内固定是其术后稳定性的基础,可保证调整角度的长期维持,内固定物不用取出也是其优势之一。在最新的一项研究中,Bertolo等[35]对194例患者平均随访2年,结果也提示影像学结果及AOFAS评分均得到了明显改善。与其他微创技术不同的是,Endolog技术能将适应证扩大到重度拇外翻是其独特的优势,但其手术创伤较大,常需3 cm长的切口,内固定物造价不菲,增加了患者的经济负担是其不足之一。
4.MICA技术:MICA技术手术需在透视下进行,在跖趾关节内侧经皮进入,应用2 mm×20 mm Shannon钻头在透视下行跖骨远端Chevron截骨,注意钻头会导致2~2.5 mm长度的骨丢失,截骨时需要向跖侧倾斜,可避免短缩第一跖骨(图3)。需要注意的是,背内侧皮神经位于拇囊炎隆起的背侧,截骨前注意避免损伤导致术后拇指麻木。截骨完毕后,选择适当大小空心螺钉的导丝,从第一跖骨近端内侧进针,于近端截骨处的外侧壁穿出,以此根导丝及插入跖骨干内部的撬动杆为杠杆,移动跖骨头,透视下直到矫形角度满意,将导丝钻入截骨远端跖骨头内部,并固定第一根空心螺钉。随后在第一枚螺钉置入孔远端置入第二枚空心螺钉,此时不需将螺钉穿破近端跖骨的外侧皮质,而是直接插入截骨远端跖骨头内部。根据需要进行经皮下的软组织松解和近节趾骨微创下Akin截骨,此时应用钻头型号为2 mm×12 mm,同时行空心螺钉内固定[36]。
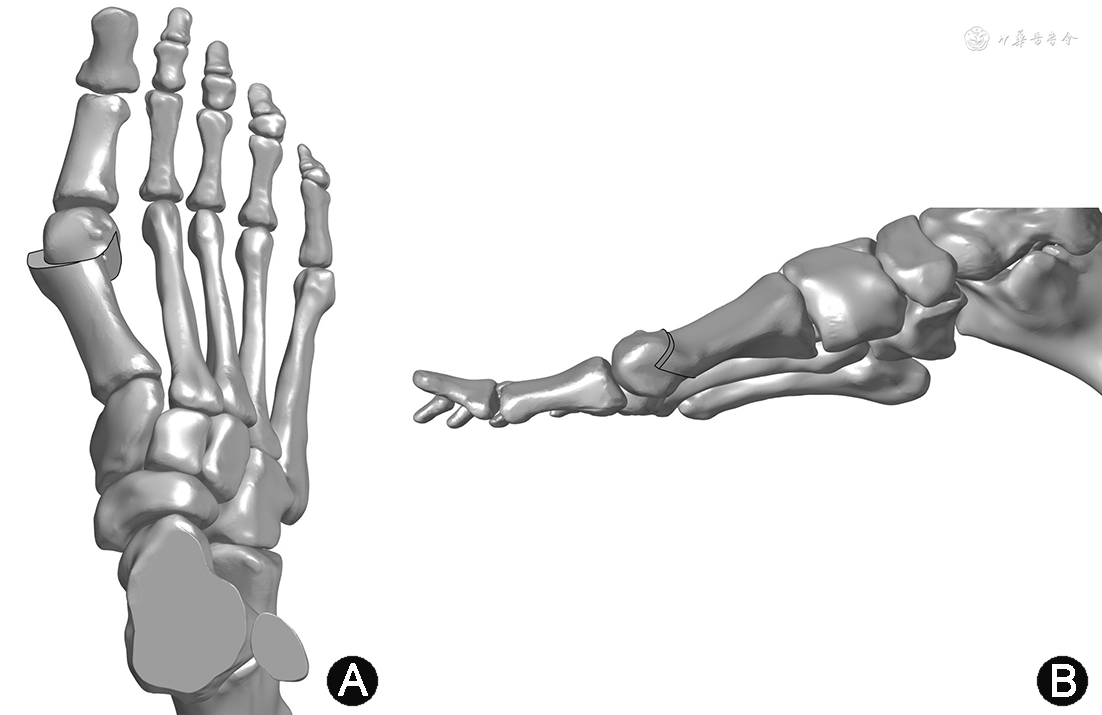

目前MICA技术被称为第三代拇外翻微创治疗技术[3, 4,15, 16,37, 38]。与Endolog技术的适应证类似,MICA可应用于各种程度的拇外翻[4]。Lee等[39]描述了一种经皮Chevron-Akin截骨即PECA技术,本质上与MICA是一种手术方式。Lucas y Hernandez等[40]报告了一种经皮关节外反L形截骨(percutaneous,extra-articular reverse-L chevron osteotomy,PERC)技术,也取得了良好效果,与MICA不同的是,PERC技术的螺钉从跖骨背侧向跖侧钻入,且只需一枚螺钉即可。
无论是MICA还是PECA、PERC,均是在微创下行Chevron截骨,均具有良好的临床疗效。Vernois[41]对341例患者进行了12~36个月的随访研究,结果显示HVA从33.7°改善到7.3°,IMA从14.5°改善到5.5°,并发症发生率仅为2%。Lewis等[4]的一篇最新前瞻性研究中对292例行MICA的患者进行2年随访,与Redfern和Vernois不同的是,Lewis的研究中,所有纳入的患者不仅包含轻中度拇外翻,还包括超过四分之一的重度拇外翻患者。术后IMA平均矫正9.6°±3.8°,HVA平均矫正24.1°±9.7°,术后影像学复发率仅为0.9%。
5.经皮微创外侧软组织松解技术:在拇外翻畸形矫正手术过程中,关于是否需要行外侧软组织松解的质疑从未停止过,但多数学者仍把外侧松解作为一项辅助性手术方式,与其他截骨进行联合。而在既往发表的微创技术中,关于松解外侧软组织的结构并没有统一的意见,甚至不同的研究中对解剖术语存在明显的区别[39,42, 43]。2020年,有学者详细明确了外侧软组织松解中的解剖结构,并进行尸体标本的模拟手术,认为经皮外侧软组织松解手术是一种用于治疗拇外翻的可靠的、安全的手术技术,至于对何种类型的拇外翻患者需松解何种解剖结构并未具体指明[44, 45]。由于本身微创技术要求较高,主刀医生完全依靠个人感觉进行手术,作者建议,主刀医生需首先在尸体标本上充分练习后再进行实践。此外,除却经皮软组织松解之外,关节镜下行软组织松解也有报道[46],作者认为,与经皮松解的盲目性比较,关节镜下行外侧软组织松解能够达到可视化效果,精度更高,但受技术上的限制,增加了手术时间和难度,使用频率并不高。
自微创手术报道以来,关于不同的微创技术之间及微创与经典开放手术之间临床疗效的比较也在不断进行。Singh等[38]的荟萃分析汇总了9项微创手术与开放式手术的对比研究,结果提示与传统的开放手术相比,微创手术在影像学结果改善、VAS评分、患者满意度及并发症发生方面与开放式手术并无明显差异,手术时间明显缩短,而AOFAS的改善却明显不如后者。Lai等[47]也发现,平均而言,与开放的Scarf手术相比,微创手术矫正HVA的能力更强。最新的一篇关于微创Chevron截骨与开放手术的5年随机对照研究结果提示,两种手术方式在临床效果(AOFAS、VAS评分及患者满意度)、影像学结果、关节退变及活动范围等方面均无显著差异[3]。
相较于微创与开放手术的对比存在大量研究,不同微创技术之间的比较研究较少。Di Giorgio等[48]报告了20例Reverdin-Isham和20例Endolog技术之间的对比,发现两组患者在影像学结果和AOFAS方面均未发现显著差异。Carlucci等[49]对Bösch和MICA技术进行的比较研究,两组均纳入了38例患者,结果表明两组患者术后的AOFAS评分及影像学结果均得到了明显改善,但组间差异并不显著。
至于何种微创手术更具优势,从最开始的第一代微创技术到目前的第三代,多数学者主要关注并发症的发生情况。尽管大量的文献在报道随访结果时均记录了并发症的发生情况,但彼此之间存在很大差异,有的学者报道Bösch技术的并发症在0~22%,Reverdin-Isham技术达5%~73%,MICA技术在0~40%,而Endolog的并发症发生率在0~5%[34]。Malagelada等[2]的一篇综述中显示,微创手术总的并发症发生率为13%(0~73%),在专门从事微创手术的单位,并发症发生率较低,可能与主刀医生的经验和技术有关。
微创技术本身因创伤小、瘢痕少等优点逐渐得到广大医患的青睐,但除却术后存在的并发症之外,较长的学习曲线是影响术后疗效的一个关键因素,未受过专业训练或经验不足的医师,行微创手术后的并发症会显著增高。多项研究提示,由于微创技术依赖于主刀医生的经验及操作技术水平,在没有进行完善的尸体训练之前,不建议进行手术操作[9,44,50]。另外,术中辐射量较大、手术适应证较窄、术中对跖骨头及周围血供的破坏及对周围软组织的热损伤等,均需引起重视。
自上世纪90年代开始微创手术逐渐成为拇外翻手术的一种有效选择,创伤小、愈合快、美容瘢痕、手术时间短、术后疼痛小等是其优势。从第一代的无固定技术,到第二代的克氏针临时固定,以及第三代的螺钉内固定,目前主要存在Reverdin-Isham、Bösch、Endolog、MICA、经皮外侧软组织松解及其各种改良技术。不同微创手术的适应证、矫正能力、临床效果等方面存在略微差别。大量的文献研究证实,微创技术对拇外翻矫正有明显效果,与开放手术相比在临床疗效及影像学结果方面相当,但不同技术之间的并发症发生情况差别较大。微创技术对主刀医生的技术要求较高,需经严格的培训后方可进行,尽管有大量的文献报道各种微创技术的优缺点,但仍缺少高证据等级的研究来证实微创技术与开放手术及不同微创技术之间的优劣之处。
所有作者均声明不存在利益冲突



























