
分析在全髋关节置换术(THA)中使用机器人辅助技术对术后髋臼假体位置和下肢长度恢复的影响。
回顾性收集2019年9月至2021年6月在北京大学第三医院完成的机器人辅助下单侧、初次THA(rTHA)的患者共113例,并连续性纳入在同一时间段内使用传统器械进行THA(cTHA)的患者共133例。rTHA组男37例,女76例,年龄(62±9)岁;cTHA组男59例,女74例,年龄(60±12)岁。比较两组患者术后髋臼假体的前倾角、外展角,计算髋臼假体位于Lewinnek和Callanan安全区的比例。测量并比较对侧髋关节正常或已接受过置换手术的患者双下肢长度的差异。
所有患者术后髋臼假体的外展角为39.0°±5.5°,前倾角为14.1°±5.1°。rTHA和cTHA组假体外展角(39.3°±2.9°比38.7°±7.0°,P=0.383)和前倾角(13.4°±4.3°比14.7°±5.6°,P=0.054)的差异均无统计学意义。以Lewinnek安全区作为标准,rTHA组髋臼假体位于安全区内的比例是97.3%(110/113),cTHA组是75.9%(101/133);以Callanan安全区作为标准,rTHA组和cTHA组假体位于安全区内的比例分别是94.7%(107/113)和66.2%(88/133),差异均有统计学意义(均P<0.01)。rTHA与cTHA组术后双下肢不等长的绝对值差异无统计学意义(P=0.445),但cTHA组有23.0%(29/126)的病例双下肢不等长超过5 mm,而rTHA组仅有9.7%(9/93)。
机器人辅助技术提高了THA中髋臼假体安放的准确性,提高了髋臼假体位于安全区内的比例,在术后下肢长度恢复方面也更具优势。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
全髋关节置换术(total hip arthroplasty,THA)是治疗严重髋关节疾病的有效方法,被认为是骨科最成功的手术之一[1]。THA术中假体安放的位置以及下肢长度的恢复,是影响术后结果的重要因素。不良的假体位置会增加关节脱位的风险,加重假体磨损[2]。而下肢不等长是导致THA术后患者不满意甚至发生纠纷的首要原因[3]。因此,术中准确地安放假体并恢复下肢长度,一直是手术医生追求的目标。机器人辅助手术被认为能辅助医生精准地安放假体,提高手术精度[4, 5]。但也有研究发现,无论是假体安放的准确度还是肢体长度的恢复,机器人技术与传统手术并无明显差异[6],同时还具有使用成本高[7]、术前需要额外检查等劣势,所以对于这一技术的使用仍存争议。目前,机器人辅助THA在我国尚未大规模开展,关于这一技术的中文报道也相对缺乏。本研究通过回顾性收集本院进行的传统THA和机器人辅助THA的病历数据,以髋臼假体位置和术后下肢长度恢复作为评价指标,比较和分析这一技术对THA的影响。
回顾性收集2019年9月至2021年6月于北京大学第三医院骨科完成的单侧、初次THA患者的资料,纳入其中所有使用机器人辅助进行THA的病例,并连续性纳入在同一时间段由同一术者所领导的工作组使用与前者相同假体,但使用传统器械进行THA的病例。排除标准为:(1)Crowe Ⅳ型先天性髋臼发育不良所引起的继发性骨性关节炎;(2)存在脊柱畸形或有既往腰椎内固定手术史;(3)下肢存在髋关节外畸形。将使用传统器械进行THA的患者定义为传统THA(cTHA)组,使用机器人辅助系统进行THA的患者定义为机器人THA(rTHA)组。本研究符合赫尔辛基宣言对伦理的一般要求。
根据入排标准,本研究共纳入病例246例,其中rTHA组113例,cTHA组133例。女150例(61.0%),男96例(39.0%),年龄31~84(61±11)岁。纳入的病例包含142例髋关节骨性关节炎,83例股骨头坏死,18例股骨颈骨折以及3例髋关节类风湿性关节炎。两组患者的年龄、性别分布以及术前诊断见表1。
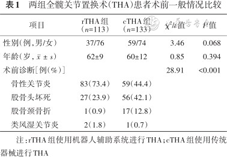
两组全髋关节置换术(THA)患者术前一般情况比较
两组全髋关节置换术(THA)患者术前一般情况比较
| 项目 | rTHA组 (n=113) | cTHA组 (n=133) | χ2/t值 | P值 |
|---|---|---|---|---|
| 性别(例,男/女) | 37/76 | 59/74 | 3.46 | 0.068 |
| 年龄(岁,) | 62±9 | 60±12 | 0.85 | 0.394 |
| 术前诊断[例(%)] | 28.91 | <0.001 | ||
骨性关节炎 | 83(73.4) | 59(44.4) | ||
股骨头坏死 | 27(23.9) | 56(42.1) | ||
股骨颈骨折 | 1(0.9) | 17(12.8) | ||
类风湿关节炎 | 2(1.8) | 1(0.7) |
注:rTHA组使用机器人辅助系统进行THA;cTHA组使用传统器械进行THA
所有患者均接受了椎管内或全身麻醉,均采用侧卧位后外侧入路进行THA手术。所用假体均为生物型髋臼杯(Tritanium或Trident)和股骨柄(Accolade Ⅱ),均使用了陶瓷股骨头对高交联聚乙烯内衬,上述假体来自于美国Stryker公司。所有患者在术中均未接受床旁X线检查。
cTHA组患者的术前计划由术者根据患者术前X线片来进行。术者在X线片上判断假体的位置、尺寸及股骨颈截骨水平和所需调整的下肢长度。在术中,使用传统手术器械进行THA手术。根据术前的计划截除股骨头后,先进行髋臼侧的磨锉,术者根据患者体位、假体打器方向、假体对应某些解剖标志(如髋臼横韧带或髋臼边缘)的角度以及术者手术经验来确定髋臼假体的前倾角和外展角,并安放髋臼假体和相应的内衬。磨锉股骨并植入股骨柄后,通过关节囊的紧张程度以及两侧膝关节和足跟的水平,判断稳定性及下肢长度,并进行股骨柄型号及股骨头型号的选择。
rTHA组的患者接受美国MakoTM机器人髋关节系统辅助进行THA手术。所有患者在术前均接受包括骨盆、双髋、双膝在内的下肢CT检查,然后将CT结果传输至Mako系统的工程师团队,经机器人系统进行骨盆和股骨近端的3D建模,在此模型上,工程师和术者一起进行术前规划,决定假体的尺寸和位置,预判下肢长度和股骨偏心距的恢复,并根据这些结果在术中辅助术者的操作。在术中,首先于髂前上嵴处打入三枚螺钉固定安装骨盆参考架(上面安装接收红外线的反射球),将髋关节暴露并脱位后,在股骨转子间打入一枚股骨参考架固定螺钉,安装股骨参考架,调整确保方向准确。进行股骨近端和股骨头的注册,根据术前计划在导航的指引下标记股骨颈截骨线,截骨完成后即进行股骨开髓和髓腔处理,此时计算机会提示术前计划所选择的假体柄,安放合适尺寸的试体柄后,导航会显示此时的股骨前倾角和偏心距。接下来进行髋臼侧的准备,先进行髋臼内侧和边缘的注册,然后根据术前计划,选择合适尺寸的髋臼锉,在美国Mako公司RIO®机械臂的辅助下进行髋臼磨锉,并植入对应的髋臼假体。在磨锉髋臼和植入髋臼假体的全程,计算机系统能实时反映出髋臼假体的位置和角度,并通过机器人机械臂的力反馈,避免磨挫和假体植入角度的异常。在安放髋臼假体和对应的内衬,以及股骨柄和球头试体后,复位髋关节,此时计算机会显示最终的髋关节联合前倾角、偏心距和下肢长度的变化,根据上述指标以及髋关节的稳定性,安装合适尺寸的股骨头假体,以确保髋关节稳定,并恢复髋关节的偏心距和下肢长度。
所有患者在围手术期均使用相同的抗凝、止血、镇痛、抗炎等治疗措施,术后12~24 h后,在医护人员的指导下,开始进行主动和被动的功能康复训练。
收集所有患者的一般资料,包括性别、年龄、术前诊断。患者在出院前(术后第3~4天)进行骨盆前后位和髋关节穿桌侧位X线检查,测量并记录患者术后髋臼假体的前倾角、外展角,计算髋臼假体位于安全区内的比例。对于对侧髋关节正常或对侧已接受过置换手术的患者,测量术前和术后术侧与健侧下肢长度的差异,并计算双下肢长度差异的纠正情况。
髋臼假体的外展角和前倾角均在骨盆前后位X线片上进行测量。髋臼假体的外展角定义为髋臼杯口的连线与两侧髋臼泪滴连线的外侧夹角(图1)。髋臼假体的前倾角通过Lewinnek等[8]提出的测量方法进行测量,公式为:假体前倾角=arcsin(D1/D2)。
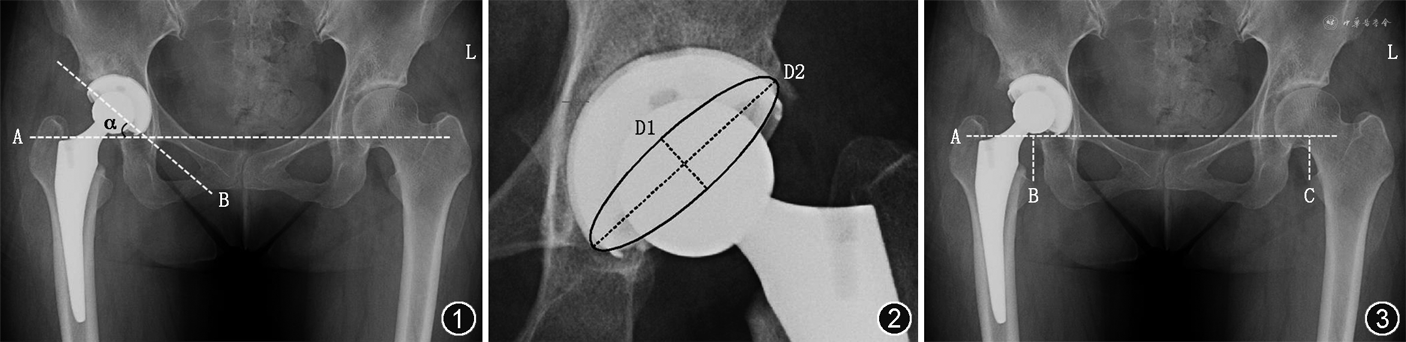

其中D1为髋臼杯口椭圆形的短轴,D2为髋臼假体的长轴,亦即髋臼假体的最大直径(图2)。这种方法通过三角函数的计算可以测量出髋臼杯的倾斜角度,但是无法辨别倾斜的方向,因此所有患者还要通过髋关节穿桌侧位X线的检查,使用Woo和Morrey[9]的方法来辨别髋臼杯是前倾还是后倾。
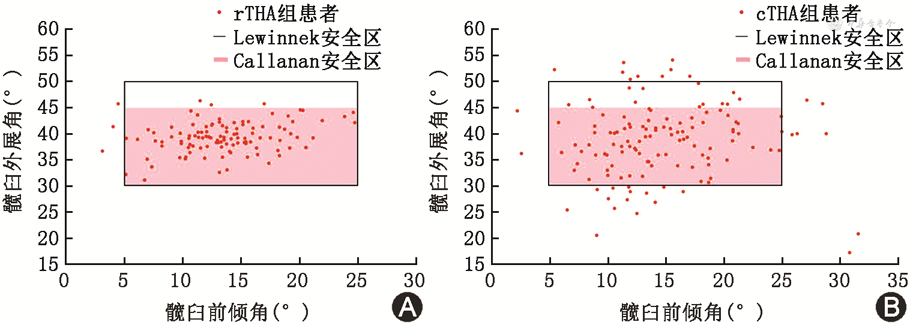
综合上述外展角和前倾角,对术后髋臼假体的位置进行安全区的判定,根据Lewinnek和Callanan两种方法来定义安全区。其中Lewinnek安全区由Lewinnek等[8]在1978年提出,其指标为髋臼外展30°~50°,前倾5°~25°。2011年,Callanan等[10]对Lewinnek安全区进行了改进,认为应对THA后髋臼假体的角度要求更加严格,其提出的安全区指标为髋臼外展30°~45°,前倾5°~25°。本研究将这两种安全区同时作为评价指标,计算两组患者术后髋臼假体安放在两种安全区内的比例。
术前和术后下肢长度的差异在骨盆前后位X线片上进行测量。计算双侧股骨小粗隆尖至两侧髋臼泪滴连线的垂直距离,术侧与对侧距离的差值,即定义为下肢长度的差异(图3)。正值为术侧延长,负值为术侧缩短,精确至毫米。
本研究采用单盲的方法,盲研究结局指标的测量者,即所有患者术前和术后影像学上髋臼假体位置、双下肢长度差异的测量,均由一位未参与手术的课题组研究成员进行盲态测量,该成员在进行数据测量和记录时不知道患者的分组情况。
使用微软Excel 2010对采集的数据进行数据整理,建立原始数据库。使用SPSS 25.0软件建立数据库进行统计分析。符合正态分布的连续变量以表示,组间比较采用独立样本t检验进行分析;非正态分布的连续性变量以中位数(最小值,最大值)形式进行表示,组间比较采用非参数Mann-Whitney U检验。分类变量对比组间采用χ²检验/Fisher确切概率法进行。双侧检验,取α=0.05。
所有患者术后髋臼假体的外展角为39.0°±5.5°。经髋关节穿桌侧位X线的测量,所有患者术后髋臼均呈前倾,为14.1°±5.1°。rTHA比cTHA组术后髋臼假体外展角(39.3°±2.9°比38.7°±7.0°,t=0.87,P=0.383)和前倾角(13.4°±4.3°比14.7°±5.6°,t=-1.93,P=0.054)的差异均无统计学意义。若以Lewinnek安全区作为标准,rTHA组髋臼假体位于安全区内的比例是97.3%(110/113),cTHA组为75.9%(101/133),若以更严格的Callanan安全区作为标准,两组髋臼假体位于安全区内的比例则分别是94.7%(107/113)和66.2%(88/133),两组差异均有统计学意义(χ²=22.93、30.24,均P<0.01)(图4)。

在所有患者中,27例存在对侧髋关节异常,无法作为标准评估术侧下肢长度,故将这部分病例排除,纳入219例患者进行术后下肢长度差异的测量,其中rTHA组93例(93/113),cTHA组126例(126/133)。
所有患者术前双下肢不等长绝对值的中位数为6.45 mm(0.00 mm,37.08 mm),其中183例术侧缩短(-0.21~-37.08 mm),35例术侧增长(0.35~7.28 mm),1例双下肢等长。rTHA与cTHA组术前双下肢不等长差异无统计学意义[6.85 mm(0.23 mm,37.08 mm)比6.22 mm(0.00 mm,33.32 mm),Z=-0.28,P=0.778]。
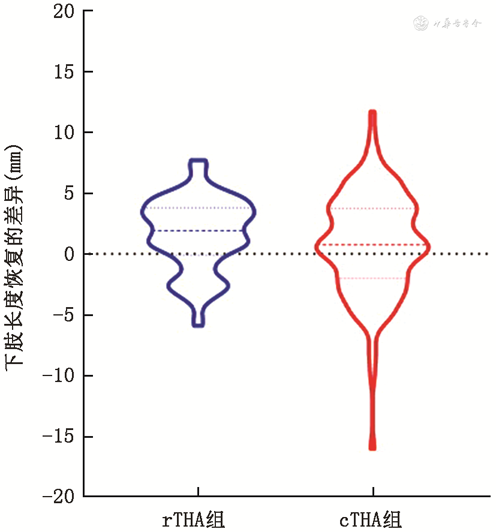
所有患者术后双下肢不等长的中位数为2.90 mm(0.04 mm,16.00 mm),其中70例术侧下肢缩短(-0.3~-16.0 mm),146例术侧下肢延长(0.2~11.7 mm),3例双下肢等长。rTHA组患者术后双下肢不等长的绝对值中位数为2.8 mm,双下肢长度差异纠正值的中位数为4.1 mm,有9例(9.7%)不等长超过5 mm,没有超过10 mm的病例。cTHA组患者术后双下肢不等长的绝对值中位数为3.0 mm,双下肢长度差异纠正值的中位数为3.4 mm,超过5 mm的病例有29例(23.0%),超过10 mm的病例有3例(2.4%)。rTHA与cTHA组术后双下肢不等长的绝对值[2.8 mm(0.20 mm,7.70 mm)比3.0 mm(0.04 mm,16.00 mm),Z=-0.76,P=0.445]及双下肢长度差异的纠正值[4.05 mm(-5.07 mm,35.88 mm)比3.38 mm(-6.98 mm,27.25 mm),Z=-0.62,P=0.52]差异均无统计学意义(图5)。

髋臼假体位置以及下肢长度恢复与THA术后结果密切相关。髋臼位置不良可导致假体撞击、关节脱位、磨损加重等多项并发症[10, 11, 12]。Lewinnek等[8]提出了髋臼杯外展30°~50°,前倾5°~25°的安全区的概念,认为髋臼假体应安放在此区域内,这一理论也被学界广泛接受。之后Callanan等[10]又对其进行了改良,将安全区规定为外展30°~45°,前倾5°~25°。在这些研究的指导下,术中准确地将髋臼假体安放在安全区内,成为了手术医生追求的目标。然而,传统手术技术很难精确地了解术中假体安放的位置,术者只能凭借经验判断假体植入的角度,从而导致髋臼假体安放在安全区外的比例可能会很高。Danoff等[13]就曾对1 289例传统THA进行了分析,发现髋臼假体偏出Lewinnek安全区的比例可高达37%。另一方面,THA术后下肢长度的恢复也是影响患者满意度的重要因素。在美国,下肢不等长是导致THA术后患者发生医疗纠纷的首要原因。但与髋臼假体位置一样,术者在术中也仅能通过经验对下肢长度进行评估。Nossa等[3]发现,传统THA术后下肢不等长超过10 mm的比例可达到20%。
为了能更精准地安放假体,保证下肢等长,手术机器人系统进入了关节外科领域[14],它将计算机导航与机械臂结合,在术前制定个性化的手术方案,在术中根据计划协助医师将假体植入理想的位置。目前相关研究也证实了它的优势。Bargar等[15]发现,无论是假体的角度还是下肢的力线,机器人THA都显著优于传统手术。Elson等[16]的一项多中心研究表明,机器人辅助THA术后髋臼假体位于Callanan安全区的比例可高达96%。Domb等[17]发现传统THA术后髋臼假体位于Lewinnek安全区的比例为80%,位于Callanan安全区的比例为62%,而机器人辅助THA后两项比例可高达100%和92%。然而,也有报道了不同的结果,Hadley等[6]发现,无论是髋臼假体位置还是肢体长度恢复,机器人和传统THA的结果均没有显著差异。可见,机器人辅助技术在THA上的优势,目前仍存在争议。
由于购置成本等原因,机器人辅助手术目前在我国尚未广泛开展,相关报道也相对缺乏,本研究通过回顾性分析本院的数据,研究机器人辅助技术对于THA髋臼假体位置和下肢长度恢复的影响。
在髋臼假体的外展角和前倾角方面,两组患者的差异均无统计学意义。但若比较位于安全区内的比例,cTHA组髋臼假体位于Lewinnek安全区和Callanan安全区内的比例分别是75.9%和66.2%,这一结果和既往的研究是相似的[13,17],但rTHA组的两项比例分别为97.3%和94.7%,显著高于cTHA组。这一结果表明,机器人辅助技术可以让髋臼假体安放得更精准、更安全,可重复性也更高。在下肢长度恢复方面,两组患者术后双下肢不等长的绝对值差异无统计学意义,但rTHA组的标准差更小,数值分布范围较cTHA组也更小,数据相对集中,且若以下肢不等长超过5 mm作为标准,cTHA组有23%的患者超过这一范围,而rTHA组只有9.7%,这一结果也反映在机器人系统的辅助下,下肢长度的恢复得到了更好的控制,双下肢不等长的发生率大幅降低了。由此可见,通过对髋臼假体位置和下肢长度恢复的比较,本研究印证了机器人辅助技术对THA的优势。
本研究尚存在一些局限性。首先,本研究为回顾性研究,病例的分组非随机,且两组术前诊断分布并不一致。但不同的术前诊断并不影响本研究的主要评价指标,髋臼假体的位置和下肢长度恢复的目标都是相同的,未来也会以此为基础,进行更大样本量的前瞻性随机研究。其次,本研究采用了平卧位骨盆前后位X线片测量髋臼假体位置,当骨盆发生倾斜时,测量的前倾角可能会出现偏差。但本研究所使用的Lewinnek测量方法是公认的测量方法之一。所以虽然存在可能的偏差,但本研究的结果仍能在一定程度上反映术后髋臼前倾角的情况。不同体位X线检查上假体前倾角的变化,也是笔者下一步研究的方向之一。第三,本研究未涉及手术失血、手术时间、并发症的统计,也未对患者进行随访。Chen等[18]发现,相较于传统手术,机器人THA的并发症发生率更低,但手术时间也更长,Hadley等[6]也报道机器人THA的随访结果要明显优于传统THA,但Remily等[19]报道机器人THA会轻度增高患者术后的输血率。可见,机器人技术对THA产生的影响是多方面的。
综上,机器人辅助THA可使髋臼假体安放得更加精准,在下肢长度的恢复上也更具优势。但对于这种技术与传统手术之间更详细的差异,以及其对于THA手术的整体影响,还需要大样本的随机对照试验以进一步验证。
所有作者均声明不存在利益冲突



























