
了解目前上海市儿科急诊的现状及存在的问题,为儿科急诊的建设与管理提供依据。
采用调查问卷的方式,对上海市二级以上公立医院的儿科急诊进行现状调查。
共发放调查问卷28份,有效问卷28份。28家医院中6家无行政上独立的儿科急诊或者无独立的儿科急诊区域。22家医院中,除了1家二级医院缺少儿科急诊专科医生,其余医院儿科急诊专科医生数平均9.7名。儿科急诊专科医生占在岗医生数的比例平均为70.0%。22家医院中,18家(81.8%)儿科急诊是24 h开放的,14家(63.6%)具有独立的预检分诊,8家(36.4%)儿童急救室与成人合用。22家医院中,20家医院填写了儿科年急诊总量,儿科年急诊总量在2 791~467 428例次,平均为93 966.65例次。
上海市二级以上医院儿科急诊仍然存在发展不均衡、人力资源不足、人员培训不达标、设备配备不齐全、关键急救技术缺失等问题,儿科急诊的建设与管理仍需要完善。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
儿科疾病往往具有起病急、来势猛、变化快等特点,导致儿科急诊量大、病情重以及病死率高。随着我国经济社会的发展和二胎政策的放开,儿科急诊的医疗需求也持续增加[1,2]。然而,与成人相比,儿科急诊还存在发展不平衡、专业医护队伍缺乏及培训体系滞后等问题[3,4]。上海市作为中国一线城市,绝大部分医院都成立了独立的急诊科,配备了专业人员及关键设备,但多数急诊科主要接收成年急诊患者,对于儿科急诊的现状尚缺乏全面的了解[5,6]。为了解上海市目前儿科急诊的现状及存在的问题,本研究对上海市二级以上医院的儿科急诊现状进行调查。
上海市辖区二级以上公立医院急诊科。
回顾性横断面研究,采用问卷调查的方式进行,调查表内容根据2018年中华医学会急诊医学分会儿科学组及儿科学分会急救学组发布的《儿科急诊室建设与管理专家建议》[7]制定。调查内容包括:参与调查的医院性质、儿科急诊设置和组成、关键设备和技术、人员配置、常见病种及急诊运行情况。电子调查表于2020年1月发放,2020年4月收回。本次调查共发放问卷28份,有效问卷28份,回收率为100%,有效率为100%。
应用SPSS 22.0统计软件进行数据处理及分析,计量资料以均数±标准差(Mean±SD)表示,组间比较采用t检验;计数资料用频数(%)表示,组间比较采用Fisher精确概率法检验。P<0.05为差异有统计学意义。
28家公立医院分别来自黄浦区、闵行区、浦东新区、普陀区、宝山区、静安区、杨浦区、松江区、奉贤区、嘉定区、金山区、青浦区、徐汇区和崇明县,其中大学附属医院有14家。按医院级别分类,包括三甲医院11家,三乙医院4家,二甲医院11家,二乙医院2家。按医院性质分类,包括儿童专科医院3家,其他专科医院2家,综合性医院23家。
28家医院中,6家无行政上独立的儿科急诊或者无独立的儿科急诊区域,包括二级医院4家,三级医院2家,因此这6家医院不纳入后续的统计分析。在具有儿科急诊的22家医院中,所有医院儿科急诊入口均设有无障碍通道和醒目的路标和标识。17家(77.3%)将危重、急诊、普通病例三区物理分开。21家(95.5%)儿科急诊均设有救护车通道、专用停靠处和诊室。20家(90.9%)医院均设有醒目的急诊"抢救绿色通道"。18家(81.8%)有急诊留观病房。8家(36.4%)是与成人合用急诊抢救室。18家(81.8%)设有分诊处,21家(95.5%)设有诊室,17家(77.3%)设有治疗室,17家(77.3%)设有留观室,15家(68.2%)设有处置室。10家(45.5%)设有急诊清创室。只有4家(18.2%)医院设有儿童重症监护室。
22家医院急诊均有电子病例信息化管理系统和床旁监护仪。其中只有21家(95.5%)配有床旁监护仪,5家(22.7%)配有中央监护系统,16家(72.7%)配有移动式监护仪。11家(50.0%)配有有创呼吸机,8家(36.4%)配有无创呼吸机。16家(72.7%)配有微量滴注泵,17家(77.3%)配有微量输液泵。5家(22.7%)配有输液加压装置,7家(31.8%)配有输液加温装置。19家(86.4%)配有适合儿童的不同型号面罩,12家(54.5%)配有可视喉镜,7家(31.8%)配有适合儿童的不同型号颈托。5家(22.7%)配有无创血流动力学检测仪,7家(31.8%)配有床旁超声,10家(45.5%)配有血气分析仪,3家(13.6%)配有即时检验(Point-of-Care Testing)检测仪,11家(50.0%)配有床旁X光机,21家(95.5%)配有心电图机。
在临床技术开展方面,22家医院均开展心肺复苏术、皮囊加压及电复律除颤。其中,18家(81.8%)开展气管插管术,2家(9.1%)开展环甲膜穿刺术,10家(45.5%)开展机械通气术,17家(77.3%)开展骨髓输液,14家(63.6%)开展胸腔穿刺术,1家(4.5%)开展临时心脏起搏术,17家(77.3%)开展洗胃术,20家(90.9%)开展床旁心电图,12家(54.5%)开展床旁摄片,3家(13.6%)开展即时检验技术,8家(36.4%)开展床旁超声。
除了一家二级医院缺少儿科急诊专科医生,其余医院儿科急诊专科医生数5~33名,平均9.7名。急诊室医生取得有效期内基础生命支持(Basic Life Support,BLS)证书的比例平均为75.0%,急诊科医生取得有效期内儿童高级生命支持(Pediatric Advanced Life Support,PALS)证书比例平均为46.9%。急诊平台护士总人数为6~48名,平均18名,急诊室护士取得有效期内BLS证书的比例平均为66.8%。
22家医院中18家(81.8%)儿科急诊是24 h开放的。14家(63.6%)具有独立的预检分诊,模式以卫生部四级分诊为主(45.5%)。抢救Ⅰ~Ⅱ级病例大部分是主治医生(72.7%)。18家(81.8%)儿科急诊留观时间小于24 h,3家(13.6%)儿科急诊留观时间在24~48 h,1家(4.5%)儿科急诊留观时间大于72 h。10家(45.5%)具有固定危重儿童院内转运系统,21家(95.5%)具有应急呼叫系统。18家(81.8%)儿科急诊不具备24 h独立急诊值班医护,均为呼叫急诊室医生。8家(36.4%)儿童急救室与成人合用。10家(45.5%)具有创伤急救系统,19家(86.4%)有突发公共卫生事件处置流程,平均每年演练1.3次。儿科急诊收治患儿病种排前10位的依次是:肺炎(63.6%)、急性支气管炎(59.1%)、急性扁桃体炎(50.0%)、上呼吸道感染(50.0%)、胃肠炎(50.0%)、哮喘(40.9%)、急性咽喉炎(40.9%)、腹痛待查(36.4%)、腹泻病(36.4%)及高热惊厥(36.4%)。
22家医院中20家医院填写了儿科年急诊总量,儿科年急诊总量在2 791~467 428例次,平均为93 966.65例次。
相比二级医院,三级医院儿科急诊年急诊量更大,大部分三级医院拥有儿童独立急诊抢救室和独立的预检分诊平台,差异有统计学意义(P<0.05);而在急诊平台设备、开展技术、人员配备及急诊区域组成方面,二级医院和三级医院差异无统计学意义。见表1。
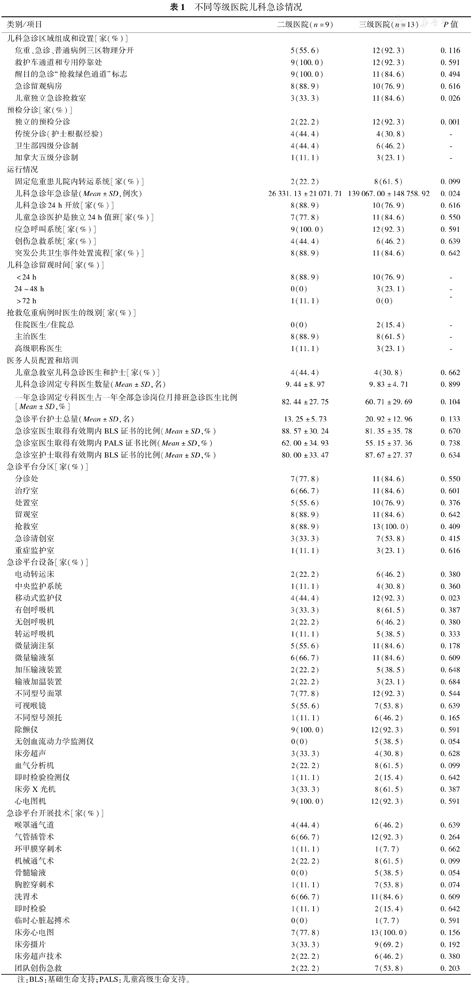
不同等级医院儿科急诊情况
不同等级医院儿科急诊情况
| 类别/项目 | 二级医院(n=9) | 三级医院(n=13) | P值 | |
|---|---|---|---|---|
| 儿科急诊区域组成和设置[家(%)] | ||||
| 危重、急诊、普通病例三区物理分开 | 5(55.6) | 12(92.3) | 0.116 | |
| 救护车通道和专用停靠处 | 9(100.0) | 12(92.3) | 0.591 | |
| 醒目的急诊"抢救绿色通道"标志 | 9(100.0) | 11(84.6) | 0.494 | |
| 急诊留观病房 | 8(88.9) | 10(76.9) | 0.616 | |
| 儿童独立急诊抢救室 | 3(33.3) | 11(84.6) | 0.026 | |
| 预检分诊[家(%)] | ||||
| 独立的预检分诊 | 2(22.2) | 12(92.3) | 0.001 | |
| 传统分诊(护士根据经验) | 4(44.4) | 4(30.8) | - | |
| 卫生部四级分诊制 | 4(44.4) | 6(46.2) | - | |
| 加拿大五级分诊制 | 1(11.1) | 3(23.1) | - | |
| 运行情况 | ||||
| 固定危重患儿院内转运系统[家(%)] | 2(22.2) | 8(61.5) | 0.099 | |
| 儿科急诊年急诊量(Mean±SD,例次) | 26 331.13±21 071.71 | 139 067.00±148 758.92 | 0.024 | |
| 儿科急诊24 h开放[家(%)] | 8(88.9) | 10(76.9) | 0.616 | |
| 儿童急诊医护是独立24 h值班[家(%)] | 7(77.8) | 11(84.6) | 0.550 | |
| 应急呼叫系统[家(%)] | 9(100.0) | 12(92.3) | 0.591 | |
| 创伤急救系统[家(%)] | 4(44.4) | 6(46.2) | 0.639 | |
| 突发公共卫生事件处置流程[家(%)] | 8(88.9) | 11(84.6) | 0.642 | |
| 儿科急诊留观时间[家(%)] | ||||
| <24 h | 8(88.9) | 10(76.9) | - | |
| 24~48 h | 0(0) | 3(23.1) | - | |
| >72 h | 1(11.1) | 0(0) | - | |
| 抢救危重病例时医生的级别[家(%)] | ||||
| 住院医生/住院总 | 0(0) | 2(15.4) | - | |
| 主治医生 | 8(88.9) | 8(61.5) | - | |
| 高级职称医生 | 1(11.1) | 3(23.1) | - | |
| 医务人员配置和培训 | ||||
| 儿童急救室儿科急诊医生和护士[家(%)] | 4(44.4) | 4(30.8) | 0.662 | |
| 儿科急诊固定专科医生数量(Mean±SD,名) | 9.44±8.97 | 9.83±4.71 | 0.899 | |
| 一年急诊固定专科医生占一年全部急诊岗位月排班急诊医生比例 | ||||
| [Mean±SD,%] | 82.44±27.75 | 60.71±29.69 | 0.104 | |
| 急诊平台护士总量(Mean±SD,名) | 13.25±5.73 | 20.92±12.96 | 0.133 | |
| 急诊室医生取得有效期内BLS证书的比例(Mean±SD,%) | 88.57±30.24 | 81.35±35.78 | 0.670 | |
| 急诊室医生取得有效期内PALS证书比例(Mean±SD,%) | 62.00±34.93 | 55.15±37.36 | 0.738 | |
| 急诊室护士取得有效期内BLS证书的比例(Mean±SD,%) | 80.00±33.47 | 87.67±27.37 | 0.634 | |
| 急诊平台分区[家(%)] | ||||
| 分诊处 | 7(77.8) | 11(84.6) | 0.550 | |
| 治疗室 | 6(66.7) | 11(84.6) | 0.601 | |
| 处置室 | 5(55.6) | 10(76.9) | 0.376 | |
| 留观室 | 8(88.9) | 11(84.6) | 0.642 | |
| 抢救室 | 8(88.9) | 13(100.0) | 0.409 | |
| 急诊清创室 | 3(33.3) | 7(53.8) | 0.415 | |
| 重症监护室 | 1(11.1) | 3(23.1) | 0.616 | |
| 急诊平台设备[家(%)] | ||||
| 电动转运床 | 2(22.2) | 6(46.2) | 0.380 | |
| 中央监护系统 | 1(11.1) | 4(30.8) | 0.360 | |
| 移动式监护仪 | 4(44.4) | 12(92.3) | 0.023 | |
| 有创呼吸机 | 3(33.3) | 8(61.5) | 0.387 | |
| 无创呼吸机 | 2(22.2) | 6(46.2) | 0.380 | |
| 转运呼吸机 | 1(11.1) | 5(38.5) | 0.333 | |
| 微量滴注泵 | 5(55.6) | 11(84.6) | 0.178 | |
| 微量输液泵 | 6(66.7) | 11(84.6) | 0.609 | |
| 加压输液装置 | 2(22.2) | 5(38.5) | 0.648 | |
| 输液加温装置 | 2(22.2) | 3(23.1) | 0.684 | |
| 不同型号面罩 | 7(77.8) | 12(92.3) | 0.544 | |
| 可视喉镜 | 5(55.6) | 7(53.8) | 0.639 | |
| 不同型号颈托 | 1(11.1) | 6(46.2) | 0.165 | |
| 除颤仪 | 9(100.0) | 12(92.3) | 0.591 | |
| 无创血流动力学监测仪 | 0(0) | 5(38.5) | 0.054 | |
| 床旁超声 | 3(33.3) | 4(30.8) | 0.628 | |
| 血气分析机 | 2(22.2) | 8(61.5) | 0.099 | |
| 即时检验检测仪 | 1(11.1) | 2(15.4) | 0.642 | |
| 床旁X光机 | 3(33.3) | 8(61.5) | 0.387 | |
| 心电图机 | 9(100.0) | 12(92.3) | 0.591 | |
| 急诊平台开展技术[家(%)] | ||||
| 喉罩通气道 | 4(44.4) | 6(46.2) | 0.639 | |
| 气管插管术 | 6(66.7) | 12(92.3) | 0.264 | |
| 环甲膜穿刺术 | 1(11.1) | 1(7.7) | 0.662 | |
| 机械通气术 | 2(22.2) | 8(61.5) | 0.099 | |
| 骨髓输液 | 0(0) | 5(38.5) | 0.054 | |
| 胸腔穿刺术 | 1(11.1) | 7(53.8) | 0.074 | |
| 洗胃术 | 6(66.7) | 11(84.6) | 0.609 | |
| 即时检验 | 1(11.1) | 2(15.4) | 0.642 | |
| 临时心脏起搏术 | 0(0) | 1(7.7) | 0.591 | |
| 床旁心电图 | 7(77.8) | 13(100.0) | 0.156 | |
| 床旁摄片 | 3(33.3) | 9(69.2) | 0.192 | |
| 床旁超声技术 | 2(22.2) | 6(46.2) | 0.380 | |
| 团队创伤急救 | 2(22.2) | 7(53.8) | 0.203 | |
注:BLS:基础生命支持;PALS:儿童高级生命支持。
相比非儿童专科医院,儿童专科医院的儿科急诊年急诊量更大,急诊平台的护士总数更多,均拥有小儿外科急诊和小儿骨科急诊。骨髓输液是儿科危重症急救中常用的替代输液途径,所有儿童专科医院均开展这项技术。除此之外,在急诊平台设备、开展技术、人员配备及急诊区域组成方面,儿童专科医院和非儿童专科医院差异无统计学意义。见表2。
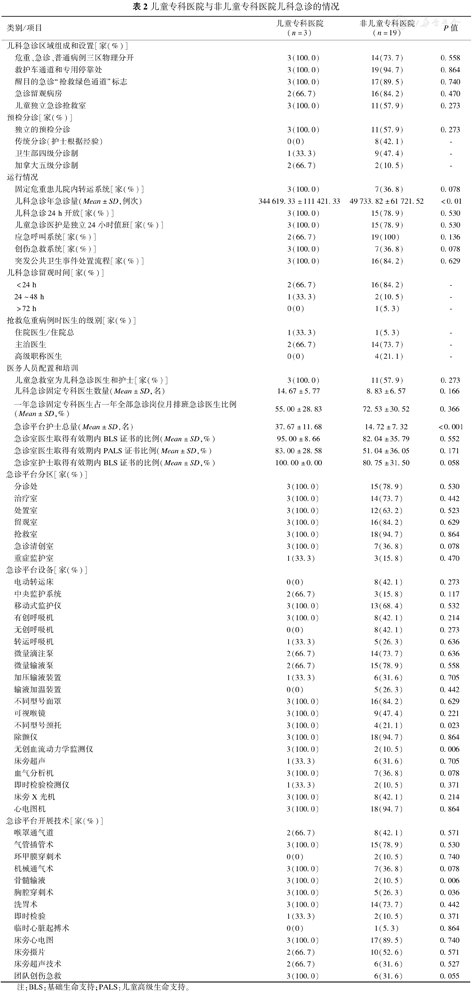
儿童专科医院与非儿童专科医院儿科急诊的情况
儿童专科医院与非儿童专科医院儿科急诊的情况
| 类别/项目 | 儿童专科医院(n=3) | 非儿童专科医院(n=19) | P值 | |
|---|---|---|---|---|
| 儿科急诊区域组成和设置[家(%)] | ||||
| 危重、急诊、普通病例三区物理分开 | 3(100.0) | 14(73.7) | 0.558 | |
| 救护车通道和专用停靠处 | 3(100.0) | 19(94.7) | 0.864 | |
| 醒目的急诊"抢救绿色通道"标志 | 3(100.0) | 17(89.5) | 0.740 | |
| 急诊留观病房 | 2(66.7) | 16(84.2) | 0.470 | |
| 儿童独立急诊抢救室 | 3(100.0) | 11(57.9) | 0.273 | |
| 预检分诊[家(%)] | ||||
| 独立的预检分诊 | 3(100.0) | 11(57.9) | 0.273 | |
| 传统分诊(护士根据经验) | 0(0) | 8(42.1) | - | |
| 卫生部四级分诊制 | 1(33.3) | 9(47.4) | - | |
| 加拿大五级分诊制 | 2(66.7) | 2(10.5) | - | |
| 运行情况 | ||||
| 固定危重患儿院内转运系统[家(%)] | 3(100.0) | 7(36.8) | 0.078 | |
| 儿科急诊年急诊量(Mean±SD,例次) | 344 619.33±111 421.33 | 49 733.82±61 721.52 | <0.01 | |
| 儿科急诊24 h开放[家(%)] | 3(100.0) | 15(78.9) | 0.530 | |
| 儿童急诊医护是独立24小时值班[家(%)] | 3(100.0) | 15(78.9) | 0.530 | |
| 应急呼叫系统[家(%)] | 2(66.7) | 19(100) | 0.136 | |
| 创伤急救系统[家(%)] | 3(100.0) | 7(36.8) | 0.078 | |
| 突发公共卫生事件处置流程[家(%)] | 3(100.0) | 16(84.2) | 0.629 | |
| 儿科急诊留观时间[家(%)] | ||||
| <24 h | 2(66.7) | 16(84.2) | - | |
| 24~48 h | 1(33.3) | 2(10.5) | - | |
| >72 h | 0(0) | 1(5.3) | - | |
| 抢救危重病例时医生的级别[家(%)] | ||||
| 住院医生/住院总 | 1(33.3) | 1(5.3) | - | |
| 主治医生 | 2(66.7) | 14(73.7) | - | |
| 高级职称医生 | 0(0) | 4(21.1) | - | |
| 医务人员配置和培训 | ||||
| 儿童急救室为儿科急诊医生和护士[家(%)] | 3(100.0) | 11(57.9) | 0.273 | |
| 儿科急诊固定专科医生数量(Mean±SD,名) | 14.67±5.77 | 8.83±6.57 | 0.166 | |
| 一年急诊固定专科医生占一年全部急诊岗位月排班急诊医生比例 | ||||
| (Mean±SD,%) | 55.00±28.83 | 72.53±30.52 | 0.366 | |
| 急诊平台护士总量(Mean±SD,名) | 37.67±11.68 | 14.72±7.32 | <0.001 | |
| 急诊室医生取得有效期内BLS证书的比例(Mean±SD,%) | 95.00±8.66 | 82.04±35.79 | 0.552 | |
| 急诊室医生取得有效期内PALS证书比例(Mean±SD,%) | 83.00±28.58 | 51.04±36.05 | 0.171 | |
| 急诊室护士取得有效期内BLS证书的比例(Mean±SD,%) | 100.00±0.00 | 80.75±31.50 | 0.058 | |
| 急诊平台分区[家(%)] | ||||
| 分诊处 | 3(100.0) | 15(78.9) | 0.530 | |
| 治疗室 | 3(100.0) | 14(73.7) | 0.442 | |
| 处置室 | 3(100.0) | 12(63.2) | 0.523 | |
| 留观室 | 3(100.0) | 16(84.2) | 0.629 | |
| 抢救室 | 3(100.0) | 18(94.7) | 0.864 | |
| 急诊清创室 | 3(100.0) | 7(36.8) | 0.078 | |
| 重症监护室 | 1(33.3) | 3(15.8) | 0.470 | |
| 急诊平台设备[家(%)] | ||||
| 电动转运床 | 0(0) | 8(42.1) | 0.273 | |
| 中央监护系统 | 2(66.7) | 3(15.8) | 0.117 | |
| 移动式监护仪 | 3(100.0) | 13(68.4) | 0.532 | |
| 有创呼吸机 | 3(100.0) | 8(42.1) | 0.214 | |
| 无创呼吸机 | 0(0) | 8(42.1) | 0.273 | |
| 转运呼吸机 | 1(33.3) | 5(26.3) | 0.636 | |
| 微量滴注泵 | 2(66.7) | 14(73.7) | 0.636 | |
| 微量输液泵 | 2(66.7) | 15(78.9) | 0.558 | |
| 加压输液装置 | 1(33.3) | 6(31.6) | 0.705 | |
| 输液加温装置 | 0(0) | 5(26.3) | 0.442 | |
| 不同型号面罩 | 3(100.0) | 16(84.2) | 0.629 | |
| 可视喉镜 | 3(100.0) | 9(47.4) | 0.221 | |
| 不同型号颈托 | 3(100.0) | 4(21.1) | 0.023 | |
| 除颤仪 | 3(100.0) | 18(94.7) | 0.864 | |
| 无创血流动力学监测仪 | 3(100.0) | 2(10.5) | 0.006 | |
| 床旁超声 | 1(33.3) | 6(31.6) | 0.705 | |
| 血气分析机 | 3(100.0) | 7(36.8) | 0.078 | |
| 即时检验检测仪 | 1(33.3) | 2(10.5) | 0.371 | |
| 床旁X光机 | 3(100.0) | 8(42.1) | 0.214 | |
| 心电图机 | 3(100.0) | 18(94.7) | 0.864 | |
| 急诊平台开展技术[家(%)] | ||||
| 喉罩通气道 | 2(66.7) | 8(42.1) | 0.571 | |
| 气管插管术 | 3(100.0) | 15(78.9) | 0.530 | |
| 环甲膜穿刺术 | 0(0) | 2(10.5) | 0.740 | |
| 机械通气术 | 3(100.0) | 7(36.8) | 0.078 | |
| 骨髓输液 | 3(100.0) | 2(10.5) | 0.006 | |
| 胸腔穿刺术 | 3(100.0) | 5(26.3) | 0.036 | |
| 洗胃术 | 3(100.0) | 14(73.7) | 0.442 | |
| 即时检验 | 1(33.3) | 2(10.5) | 0.371 | |
| 临时心脏起搏术 | 0(0) | 1(5.3) | 0.864 | |
| 床旁心电图 | 3(100.0) | 17(89.5) | 0.740 | |
| 床旁摄片 | 2(66.7) | 10(52.6) | 0.571 | |
| 床旁超声技术 | 2(66.7) | 6(31.6) | 0.527 | |
| 团队创伤急救 | 3(100.0) | 6(31.6) | 0.055 | |
注:BLS:基础生命支持;PALS:儿童高级生命支持。
按照《医疗机构管理条例》和原卫生部《急诊科建设与管理指南》等有关法律法规,根据我国儿科急诊现状的实际需求,2018年中华医学会急诊医学分会儿科学组与中华医学会儿科学分会急救学组共同制定了《儿科急诊室建设与管理专家建议》[7]。
参照该专家建议,总的来说,我国儿童专科医院的急诊建设优于非专科医院,三级公立医院的儿科急诊建设优于二级公立医院。然而,本次调查中仍然有三级医院缺少独立的儿科急诊。专家建议指出,三级综合医院儿科应设立儿科急诊室,要求相对独立,隶属于儿科管理,因此需要保证三级综合医院儿科急诊的设立。在本次调查中,大部分医院的儿科急诊都设置了分诊处、诊室、留观室和抢救室,可以满足儿科的急诊需求。
在儿科急诊医务人员的配置方面,2014年进行的一项中国15省、市、自治区三级医院和教学医院儿科急诊调查发现,27家参与调查的医院每家儿科急诊专科医生数平均为7.6人,占在岗医生数的比例平均为43.5%[8]。本次调查发现上海市每家医院儿科急诊专科医生数平均为9.7人,占在岗医生数的比例平均为70.0%。虽然在儿科急诊专科医生人数上优于全国2014年的水平,但在儿科急诊培训上存在短板,仍然存在儿科急诊的医护没有获得有效期内的BLS或者PALS证书。儿科急诊专科培训仍需要全面化并且保证人员定期考核以保证医护人员掌握急救技能[9,10]。儿科急诊专科医生的不足在非儿童专科医院中仍然存在,需努力培养儿科急诊专科医生,并改善儿科急诊专科医生的待遇和薪资[11]。
根据儿科年急诊量的数据,本调查发现大部分急诊患儿仍然集中在儿童专科医院中,这给儿童专科医院的急诊体系造成了很大压力。这种压力很大一部分源于非儿童专科医院儿科急诊平台设备和技术的不足。本次调查中很多非儿童专科医院缺少适合儿童的急救设备,包括适合儿童的不同尺寸的面罩和颈托,微量输液泵,也无法开展骨髓输液、洗胃术、机械通气术等急救技术。配备关键抢救设备和技术是保证危重症患儿得到及时抢救治疗的关键前提[12,13]。因此,儿科急诊仍需要继续培训急救技术,各医院需要为儿科急诊平台配备危重症儿童抢救所使用的关键设备。
儿科急诊的预检分诊也是儿科急诊建设中重要的一环[14]。急症患儿数量多、病情变化快且不同年龄段生理指标差异性大,就诊时无法自我阐述病情,大大增加了预检分诊的难度[15]。本调查发现,仍然有一定比例的医院使用传统分诊的方法对急诊患儿进行预检分诊,这需要经验丰富的预检护士,依靠她们自己的经验和主观判断进行分诊。目前,国外广泛应用包括加拿大五级分诊(Canadian Triage and Acuity Scale,CTAS),美国急诊严重指数分级制度(Emergency Severity Index,ESI)在内的各种分级制度,这些分级制度更加客观准确,能保证最危重的患儿在最短的时间得到有效的诊治[16,17]。2012年我国原卫生部发布的《医院急诊科规范化流程》首次提出4级分级标准分诊,此标准是在参考ESI的基础上制订的。大量研究表明美国ESI预检制度对于儿童患者有良好的可靠性及可重复性,同样适用于儿科的急诊分诊。国内多项研究表明,儿科急诊使用分级标准分诊,可以更好地合理分配医疗资源,快速判断病情,缓解急诊医生压力,在保证医疗质量的同时减少医患矛盾的发生[18,19,20]。在目前我国医疗资源有限的情况下,应提倡使用分级标准分诊来代替传统分诊。
综上所述,上海市二级以上医院儿科急诊仍然存在发展不均衡,人力资源不足,人员培训不达标,设备配备不齐全,关键急救技术缺失等问题,儿科急诊的建设与管理仍需要完善。本研究的不足之处在于:其一,只在上海市范围内进行了调查,无法与其他一线城市进行比较,更无法代表整个中国儿科急诊目前的情况;其二,在比较上海市儿童专科医院和非专科医院时,只纳入了上海市的三甲儿童专科医院,两组样本量相差悬殊,比较结果可能存在偏倚;其三,目前上海市只有3家儿童专科医院,样本量较少,结果具有一定局限性,无法反映目前儿科急诊的全貌,未来还需要扩大范围进一步探究。
本研究由上海市医学会儿科分会急救学组发起
所有作者均声明不存在利益冲突



























