
探讨彩色多普勒超声(简称彩超)及数字减影血管造影(DSA)评估动脉粥样硬化性颈动脉狭窄患者颈动脉分叉水平及颅外段颈内动脉形态的价值。
回顾性分析2017年7月至2019年6月上海长征医院行颈动脉DSA和彩超检查的186例动脉粥样硬化性颈动脉狭窄患者的颈动脉检查数据,其中男154例,女32例,年龄36~84(66±8)岁。分析颈动脉分叉位置对应颈椎水平、颈动脉分叉位置至下颌角距离,以及分叉高低与颈长的相关性,统计颈动脉扭曲的发生率。
DSA提示左侧颈动脉分叉水平最常位于C3水平,占37.3%(56/150),右侧最常位于C3~C4水平,占33.6%(42/125)。最高位于左侧C2、右侧C2~C3水平;双侧最低均位于C5水平。左侧颈动脉高分叉(C3及以上)发生率为46%(69/150),高于右侧的21.6%(27/125)(P<0.001);男性、女性颈动脉高分叉发生率分别为33.2%(76/229)、43.5%(20/46),差异无统计学意义(P=0.182)。颈动脉彩超提示左侧颈动脉分叉与下颌角距离为(3.0±1.3)cm,小于右侧的(3.4±1.2)cm(P<0.001);男性、女性颈动脉分叉与下颌角距离分别为(3.2±1. 2)、(3.3±1.0)cm,差异无统计学意义(P=0.093)。颈动脉分叉水平与颈长无相关性(右侧:r=0.02,P=0.091;左侧:r=0.01,P=0.927)。女性颈动脉扭曲发生率为28.1%(9/32),男性为15.6%(24/154),差异无统计学意义(P=0.091)。高分叉组右侧颈动脉扭曲发生率为59.3%(16/27),高于非高分叉组的3.1%(3/98)(P<0.001);高分叉组左侧颈动脉扭曲发生率为30.4%(21/69),高于非高分叉组的2.5%(2/81)(P<0.001)。
动脉粥样硬化性颈动脉狭窄患者左侧颈动脉分叉位置高于右侧,颈动脉高分叉患者更容易合并颈动脉扭曲。术前彩超结合DSA检查能够评估颅外段颈动脉的扭曲程度,以期为手术方式的选择提供参考依据。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
脑卒中是严重危害中国国民健康的重大慢性非传染性疾病,占我国成人致死率、致残率的首位。《中国脑卒中防治报告2019》显示,中国缺血性卒中发病率由2005年的112/10万升高至2017年的156/10万[1]。约20%~30%的脑卒中与动脉粥样硬化性颈动脉狭窄有关。颈动脉狭窄率为70%~79%的有症状患者第1年发生脑卒中的风险为19%,而狭窄>90%者第1年发生脑卒中的风险则高达33%[2]。因此,科学规范的颈动脉外科治疗对于预防脑卒中具有重大意义。颈动脉内膜切除术(carotid endarterectomy,CEA)和颈动脉支架成形术(carotid artery stenting,CAS)是卒中防治工程重点推广的适宜技术,而颈动脉分叉水平与形态变异对手术方式的选择具有重要影响。国外对相关人群颈动脉分叉水平与形态变异的研究已有初步报道,但是国内相关研究仅限于尸体解剖和少数病例报道。本研究拟通过对单中心颈动脉粥样硬化性颈动脉狭窄患者影像学资料和临床数据的分析,明确其颈动脉分叉水平及颅外段颈内动脉的形态学表现,并分析其对制定颈动脉狭窄手术方案的指导意义。
本研究为回顾性系列病例分析,研究方案经过海军军医大学第二附属医院伦理委员会审核通过(伦理审批号:2016SL017)。连续纳入2017年7月至2019年6月上海长征医院血管外科行颈动脉数字减影血管造影(digital substraction angiography,DSA)和颈动脉彩色多普勒超声检查(简称彩超)的186例动脉粥样硬化性颈动脉狭窄患者。
1.纳入标准:(1)同时具备颈动脉DSA和彩超检查数据;(2)结合病史、影像学检查、实验室检查等临床资料,诊断为动脉粥样硬化性颈动脉狭窄。
2.排除标准:(1)颈动脉闭塞、CAS或CEA术后、颈部周围放疗后等原因,改变了颈动脉结构或影响颈动脉形态学数据测量;(2)颈部外伤、颈动脉夹层等其他原因导致的颈动脉狭窄。
1. 资料收集:包括患者的性别、年龄;颈动脉DSA相关数据包括颈动脉分叉位置对应颈椎水平、颈部长度(以下称为颈长)、颈内动脉形态类型;颈动脉彩超相关数据包括颈动脉分叉至下颌角的距离。
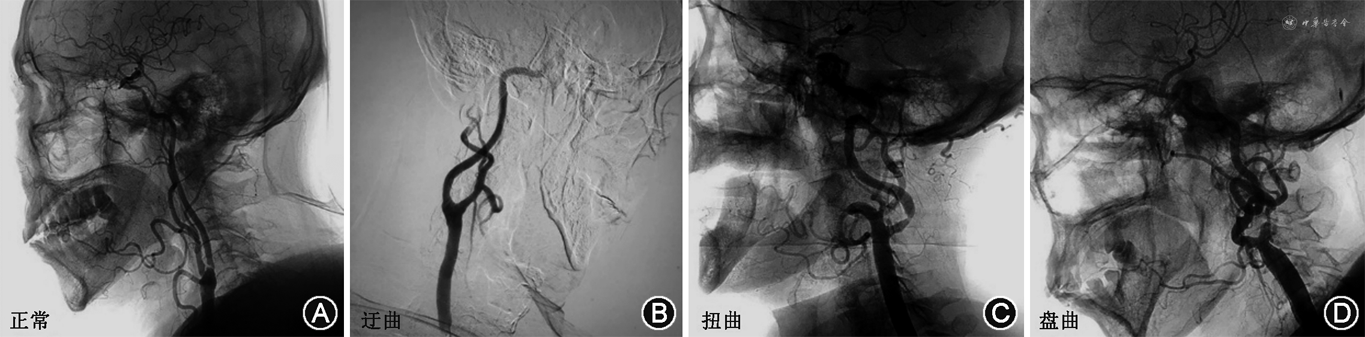
2. 颈动脉DSA相关数据获取方法:在DSA室无菌操作台下进行。局部麻醉后,穿刺股动脉或者桡动脉,先行主动脉弓上血管造影。随后导管分别超选入左、右侧颈动脉,行颈动脉3D造影。影像数据保存在CT工作站,经图像测量获得所需参数。(1)按颈动脉分叉位置对应颈椎水平:分为C2、C2~C3、C3、C3~C4、C4、C4~C5、C5(图1);(2)测量颈长:下颌角到锁骨中点的垂直距离定义为颈长(图2);(3)颈内动脉形态定义与分类:参考Weibel和Fields[3]的颈内动脉颈段走形异常分类标准,即根据扭曲程度分为3类:迂曲:指颈动脉非线性延伸成钝角;扭曲:指颈动脉扭曲成1个或多个锐角;盘曲:指颈动脉以横轴盘绕成1个袢(图3);该分类方法简便易行,能直观反映扭曲的严重程度。本研究根据颈内动脉扭曲程度,将颈内动脉形态分为颈内动脉扭曲组(包括颈内动脉扭曲和盘曲)和颈内动脉非扭曲组(包括颈内动脉正常和迂曲)。
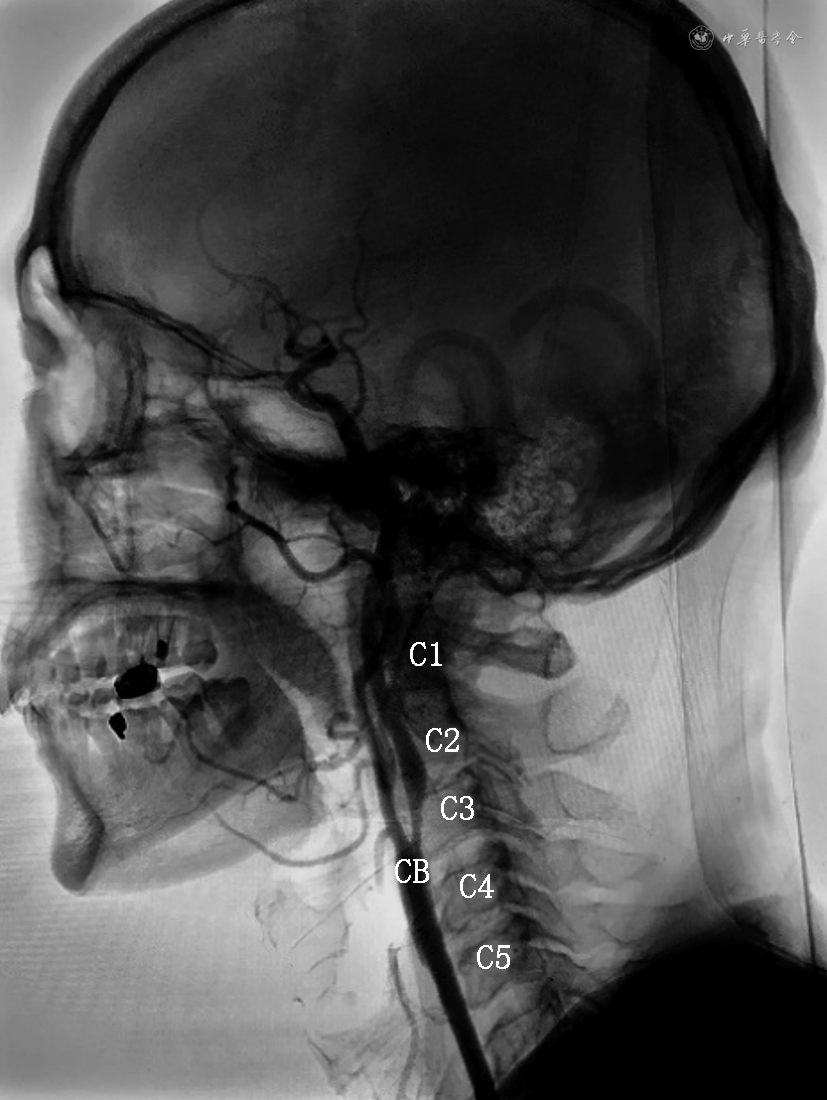

注:CB为颈动脉分叉;C1为第一颈椎;C2为第二颈椎;C3为第三颈椎;C4为第四颈椎;C5为第五颈椎
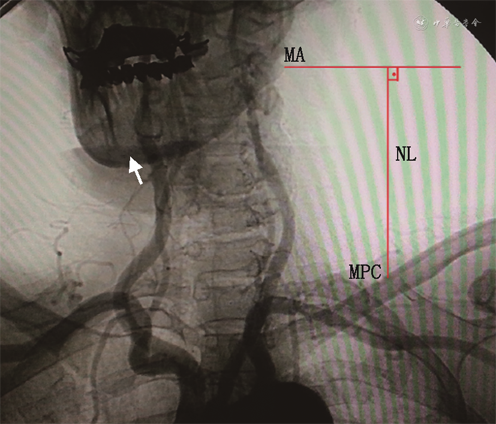

注:MA为下颌角;NL为颈部长度;MPC为锁骨中点

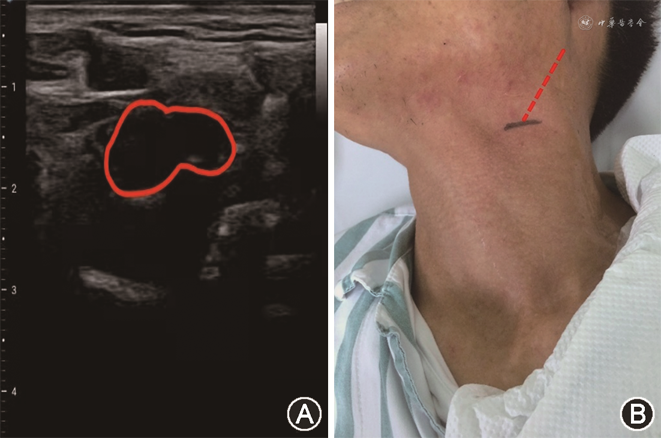
3.颈动脉超声相关数据获取方法:采用彩色多普勒超声诊断仪高频线阵探头扫查,患者取平卧位,颈后及双肩垫高,头后仰10°~20°,转向检查对侧约30°~45°,充分暴露颈前区。探头放置于颈部前方、外侧,自下而上依次扫查,分别进行横切面和纵切面检查,观察颈总动脉、颈内动脉、颈外动脉。从锁骨上缘自近心端向远心端横切扫描颈总动脉,当显示由颈总动脉分出颈内动脉和颈外动脉时,再转为纵切,使分叉点位于探头长度的中点,于该皮肤处用标记笔描记,用软尺测量分叉点至下颌角距离,测量3次取平均值。参考Wain等[4]对颈动脉分叉高低的定义,颈动脉分叉至下颌角距离≤1.5 cm为高分叉,颈动脉分叉至下颌角距离>1.5 cm为正常分叉(图4)。

使用SPSS 18.0软件进行统计分析,符合正态分布的计量资料以表示,组间比较采用t检验,计数资料用频数及百分率表示,组间比较采用χ²检验。相关性分析采用Spearman检验。双侧检验,检验水准α=0.05。
共纳入186例患者,其中男154例,女32例,年龄36~84(66±8)岁。男性年龄40~84(67±8)岁,女性年龄36~79(65±10)岁,差异无统计学意义(P=0.743)。186例患者、372条颈动脉中,97条因颈动脉闭塞、CAS或CEA术后、影像学资料不全等因素被排除,因此共获得275条颈动脉数据,其中右侧125条,左侧150条。
1.颈动脉分叉位置对应颈椎水平:颈动脉分叉左侧最高位于C2水平,右侧最高位于C2~C3水平,双侧最低均位于C5水平。左侧颈动脉分叉水平最常位于C3水平,占37.3%(56/150),右侧最常位于C3~C4水平,占33.6%(42/125)。以对应颈椎水平定义的颈动脉高分叉发生率(C3及以上):右侧27条,左侧69条,左侧颈动脉分叉水平高于右侧,不同性别间差异无统计学意义(表1)。
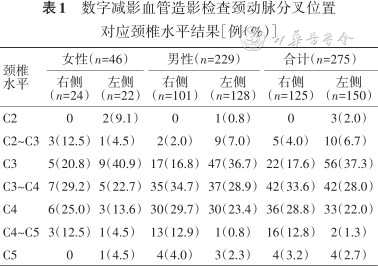
数字减影血管造影检查颈动脉分叉位置对应颈椎水平结果[例(%)]
数字减影血管造影检查颈动脉分叉位置对应颈椎水平结果[例(%)]
颈椎 水平 | 女性(n=46) | 男性(n=229) | 合计(n=275) | |||
|---|---|---|---|---|---|---|
右侧 (n=24) | 左侧 (n=22) | 右侧 (n=101) | 左侧 (n=128) | 右侧 (n=125) | 左侧 (n=150) | |
| C2 | 0 | 2(9.1) | 0 | 1(0.8) | 0 | 3(2.0) |
| C2~C3 | 3(12.5) | 1(4.5) | 2(2.0) | 9(7.0) | 5(4.0) | 10(6.7) |
| C3 | 5(20.8) | 9(40.9) | 17(16.8) | 47(36.7) | 22(17.6) | 56(37.3) |
| C3~C4 | 7(29.2) | 5(22.7) | 35(34.7) | 37(28.9) | 42(33.6) | 42(28.0) |
| C4 | 6(25.0) | 3(13.6) | 30(29.7) | 30(23.4) | 36(28.8) | 33(22.0) |
| C4~C5 | 3(12.5) | 1(4.5) | 13(12.9) | 1(0.8) | 16(12.8) | 2(1.3) |
| C5 | 0 | 1(4.5) | 4(4.0) | 3(2.3) | 4(3.2) | 4(2.7) |
2.颈动脉分叉高度与颈长相关性:男性患者颈长为(100.5±14.8)mm,女性患者颈长为(86.0±18.2)mm,差异无统计学意义(P=0.360)。颈动脉分叉高度和颈长无相关性(右侧:r=0.02,P=0.091;左侧:r=0.01,P=0.927)。
3.颈内动脉形态类型分析:只要有一侧颈动脉扭曲或盘曲,即归入扭曲组。右侧颈内动脉非扭曲组(正常+迂曲)占84.8%(106/125),左侧占84.7%(127/150)。右侧颈内动脉扭曲组(扭曲+盘曲)占15.2%(19/125),左侧占15.3%(23/150)。女性患者中,颈内动脉扭曲占28.1%(9/32),男性患者中,颈内动脉扭曲占15.6%(24/154),不同性别间颈内动脉扭曲发生率差异无统计学意义(χ²=2.86,P=0.091)。高分叉组右侧颈动脉扭曲发生率为59.3%(16/27),高于非高分叉组的3.1%(3/98)(χ²=51.87,P<0.001);高分叉组左侧颈动脉扭曲发生率为30.4%(21/69),高于非高分叉组的2.5%(2/81)(χ²=22.45,P<0.001)。因此,高分叉组患者颈内动脉更容易发生扭曲。
左侧颈动脉分叉位置与下颌角距离为(2.3±1.3)cm,小于右侧的(3.4±1.2)cm,差异有统计学意义(t=6.96,P<0.001);男性、女性颈动脉分叉位置与下颌角距离分别为(3.2±1.2)、(3.3±1.0)cm,差异无统计学意义(t=0.13,P=0.093)。右侧颈动脉高分叉率(至下颌角距离≤1.5 cm)为18.4%(23/125),左侧为30.0%(45/150),与DSA诊断高分叉的吻合率为70.8%(68/96)。
动脉粥样硬化性颈动脉狭窄是缺血性脑卒中发生的重要原因之一。颈动脉分叉处是最容易形成动脉粥样硬化斑块进而导致狭窄的部位[5],因此,分叉水平是影响手术方案制定的重要因素。
西方经典解剖学教材普遍认为,以椎体为解剖标志时,颈动脉分叉最常位于C4水平,也有报道称最常位于C3~C4水平,C3及以上高分叉率的发生仅2%~5%[6]。在本研究中,DSA发现颈动脉分叉最常位于左侧C3水平,右侧C3~C4水平,较国外文献报道高出1个椎体左右。高分叉发生率为:右侧21.6%,左侧46%,远高于西方文献报道。总体颈动脉分叉水平左侧高于右侧,不同性别组差异无统计学意义,可能与本组研究对象中女性例数较少有关。
查阅亚洲人相关报道,两项针对日本人的尸体解剖研究称,C3及以上的高分叉发生率分别为20%[7]和31.2%[8]。一项针对泰国人的CTA研究发现,分叉多位于C3~C4椎体水平,12%为高位分叉[9]。可见,本研究得出的分叉高度与针对亚洲人群的文献结果类似,但高分叉的发生率更高,是否与本研究入组人群为颈动脉粥样硬化患者有关,有待后续与正常人群比较后进一步分析。
分叉位置较高时,显露更加困难,手术时颅神经损伤的发生率升高[10]。术前了解颈动脉分叉高度并进行体表定位,对手术方案的制定十分重要。1998年Wain等[4]首次证实了超声定位颈动脉分叉的准确性。并且,超声作为一种无创、快速、便捷的检查手段,在颈动脉外伤的诊断、救治中也发挥着重要作用[11]。本研究中患者处于颈动脉外科手术体位,超声标记颈动脉分叉体表投影,测量颈动脉分叉至下颌角之间的距离。发现大部分患者分叉距离下颌角2.5~3.5 cm左右,总体左侧高于右侧。高分叉(至下颌角距离≤1.5 cm)右侧23条(18.4%),左侧45条(30.0%),与DSA诊断高分叉的吻合率达70.8%。
超声能够清晰定位颈动脉分叉,指导手术方式的选择。对于高分叉者,如果排除了环形钙化斑块(预计支架无法有效展开)或病变为重度狭窄或闭塞前病变(预计导丝或保护伞输送系统无法顺利通过)等不适合行CAS的情况,建议首选CAS。对于高分叉但存在上述情况不适合CAS者,可在全麻、经鼻插管下行CEA。对于高分叉的短段颈动脉病变,推荐外翻式CEA[12];对于高分叉的长病变,预计内膜斑块临近或超过远端阻断控制区域的,可使用补片式CEA,纵形切开颈动脉并清除斑块后,对近颅底颈内动脉阻断区附近的内膜可进行固定。
除了颈动脉分叉高度,颅外段颈内动脉的形态学表现也与手术方式的选择息息相关。现有研究尚未明确颈动脉分叉高度与颈内动脉形态变异的关系。本研究首次发现,高分叉组颈动脉扭曲发生率:右侧59.3%,左侧30.4%,均远高于非高分叉组(右侧3.1%,左侧2.5%)。颈动脉分叉位置越高,颈内动脉形态变异的发生率越高。
对于颈动脉严重扭曲(例如盘曲)的患者,建议首选CEA。一是因为扭曲的血管使介入操作困难,远端脑保护装置通过困难、定位受限,支架无足够锚定区,并可能诱发操作后程血管痉挛;二是CAS不能去除冗长的动脉,并可能加重或造成新的扭曲。研究表明,严重扭曲的颈内动脉常伴有血管内皮功能受损,切除扭曲段的颈动脉能够更好地预防脑卒中[13]。对于颈动脉扭曲行CEA的患者,笔者建议手术时行外翻式CEA+颈内动脉扭曲矫正,而不是补片式CEA。若强行采取补片式CEA,由于补片较自体血管偏硬,将持续对远端颈动脉施加径向力,使吻合部位打折、迂曲,导致补片远端的狭窄[14]。对于颈动脉扭曲但因各种原因需行CAS的患者,笔者建议用近端脑保护装置来代替远端脑保护装置[15]。
综上,本研究发现,动脉粥样硬化性颈动脉狭窄患者的颈动脉分叉位置较现有西方文献报道的水平更高。左侧颈动脉分叉总体略高于右侧,高分叉者更容易合并颅外段颈内动脉的形态变异。术前充分评估颈动脉分叉高度和颈内动脉形态,能够指导手术方式的选择。
所有作者均声明不存在利益冲突



























