
泪囊鼻腔吻合术是治疗鼻泪管阻塞性疾病的主要方法,根据手术径路分为2种不同的术式:一种是以内眦皮肤为切口的外径路泪囊鼻腔吻合术;另一种是内镜下泪囊鼻腔吻合术。与前者相比,后者手术创伤小、不影响眼轮匝肌、适应范围广,随着技术的提高而逐渐成为治疗鼻泪管阻塞性疾病的主要手段。本文就鼻泪管阻塞的发病因素、泪道梗阻部位的确定、经鼻内镜下泪囊鼻腔吻合术(endoscopic dacryocystorhinostomy,EDCR)手术方式的选择、高位EDCR的手术技巧、EDCR手术疗效的判定标准和术后的随访与用药,对经鼻内镜泪囊鼻腔吻合术进行介绍。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
经全国继续医学教育委员会批准,本刊开设继教专栏,每年从第1期至第12期共刊发10篇继教文章,文后附5道单选题,读者阅读后可扫描标签二维码答题,每篇可免费获得Ⅱ类继教学分0.5分,全年最多可获5分。
鼻泪管阻塞性疾病(nasolacrimal duct obstruction,NLDO)是眼科常见的疾病,以溢泪、溢脓为主要症状,常见于老年女性。经鼻内镜下泪囊鼻腔吻合术(endoscopic dacryocystorhinostomy,EDCR)是指在鼻内镜下于泪囊与鼻腔之间建立新的泪液引流通道,从而达到治疗目的。经鼻腔实施泪囊鼻腔吻合术最早由Caldwell于1893年提出[1],McDonogh和Meiring[2]在1989年首次开展了EDCR这一技术。20世纪90年代初,国内学者周兵和于德林也相继进行了EDCR的临床研究[3, 4]。初期EDCR成功率较低[5],后随着内镜技术的成熟和设备的进步而逐步提高[4],目前其可接近甚至超过传统的外径路泪囊鼻腔吻合术(external dacryocystorhinostomy,Ex-DCR)成功率。EDCR开始普及全国,成为治疗NLDO的经典术式,因具有手术创伤小、出血少、不遗留面部瘢痕等优点,逐渐被患者优先选择。本文通过文献回顾,对EDCR的手术基础、方式与技巧、疗效与随访等进行介绍。
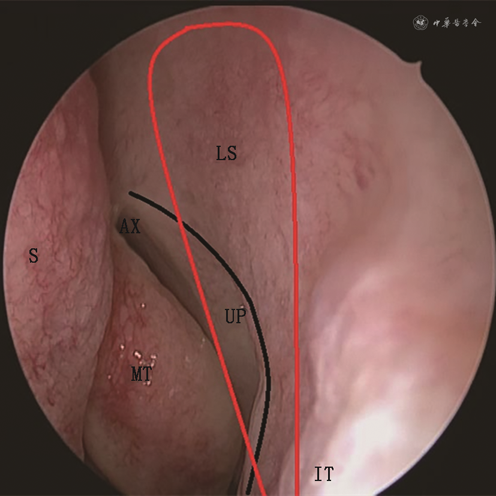
泪囊的定位是EDCR手术成功的关键[6]。泪囊位于泪囊窝内,泪囊窝由前部的上颌骨额突和后部的泪骨组成,其前界为上颌骨的泪前嵴,上界为额泪缝,下界为骨性鼻泪管入口,前下与眶缘相延续,后界为泪骨的后泪嵴,向上与眼眶的内侧眶缘相续,向下向前以钩突起止[7]。以中鼻甲腋平面为分界线,泪囊顶、底到中鼻甲腋的距离之比约为3∶2及3∶1,即泪囊窝在鼻腔外侧壁的投影大部分在中鼻甲腋水平上方[8]。上颌线和中鼻甲腋是定位泪囊较为恒定的标志,上颌骨额突、泪骨、鼻丘气房和钩突也是EDCR术中重要的解剖标志,需要在术中识别。中鼻甲腋到下鼻甲前附着处、由上颌骨额突形成的弧形隆起为“上颌线”[9](图1)。沿着上颌线向上,需要去除至少3~5 mm厚的上颌骨额突骨质,中间较薄的泪骨长度约2~4 mm;鼻丘气房位于泪囊内侧略后上方,开放鼻丘气房有助于暴露泪囊,同时利用游离的鼻丘黏膜瓣,以利于吻合口愈合[10]。

鼻泪管阻塞的常见原因包括炎症、外伤、异物、肿瘤等,其中炎症因素是主要原因[11]。此外,性别的差异对鼻泪管的结构发育也有一定影响。Shigeta等[12]发现女性的鼻泪管和泪囊比男性更狭窄,这可能是女性更容易发生鼻泪管阻塞和慢性泪囊炎的原因之一。另有研究提示,女性更好发慢性泪囊炎可能与女性长期处于厨房油烟刺激环境、化妆用品环境、情绪波动状态有关,也可能与雌激素水平相关[13]。Badhu等[14]发现在尼泊尔地区,慢性泪囊炎在季风气候的亚热带平原比高山地区更常见,提示慢性泪囊炎可能与地域和地理环境有一定关系。另外,有吸烟史的男性也有患NLDO的倾向[13]。
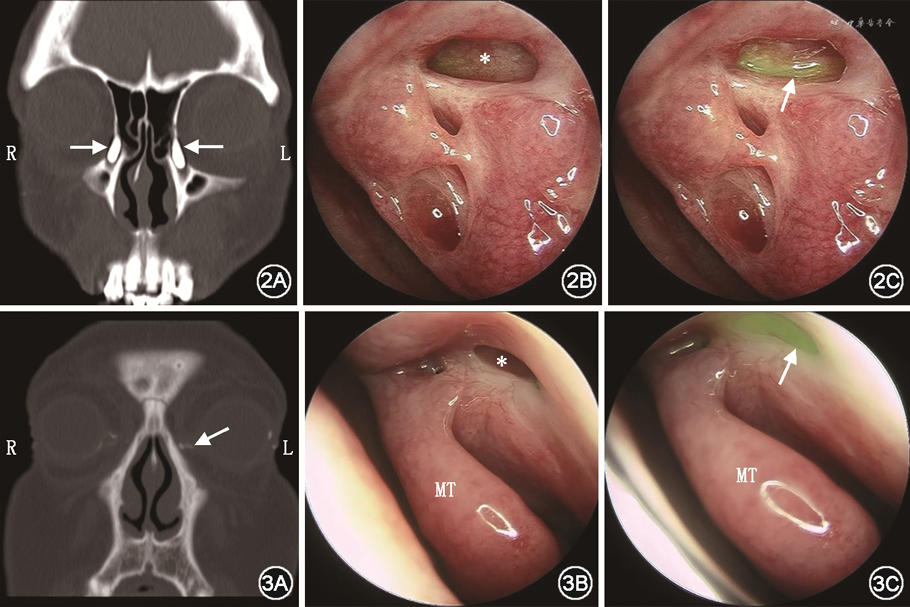
泪道冲洗如果出现“上冲下返”或“下冲上返”且鼻腔未见冲洗液,可确定上泪道系统的通畅(泪小点、泪小管及泪总管)以及大致判断阻塞部位在下泪道系统(泪囊及鼻泪管)。通过CT泪囊造影可以明确泪道阻塞部位,判断泪囊大小和位置(图2、3);有助于分辨钩突与泪囊窝的相对位置、鼻丘气房的气化程度及鼻腔解剖变异情况,还可提示潜在的鼻腔疾病,有助于排除泪道肿瘤、泪道结石及鼻腔肿瘤等手术禁忌证。如果同时存在鼻中隔偏曲、中鼻甲形态异常、钩突肥大、鼻窦病变等,可能会阻塞泪液排泄通道而影响手术疗效[15, 16],故可考虑同期行鼻中隔偏曲矫正术、鼻甲切除术、息肉切除术等。

1. 低位EDCR手术:Yung和Hardman-Lea[17]认为泪囊与鼻泪管交界处是大部分鼻泪管阻塞的部位,该位置在泪囊后内方、鼻泪管的上端,被泪骨覆盖,骨质仅0.057 mm,存在一个2.5 mm×5.7 mm的薄弱区,称为“手术窗口”。低位EDCR术式简单、安全、恢复迅速,手术成功率高达90%[3],可以很好地保护泪道泵。因对泪囊的定位在中鼻甲腋水平,故低位EDCR主要适用于泪囊较大、阻塞部位较低的患者,对于小泪囊、阻塞部位较高的难治性NLDO并不适用。
2. 高位EDCR手术:张速勤等[8]通过尸体解剖证实,泪囊窝在鼻腔外侧壁的投影约有2/3在中鼻甲腋之上;Wormald等[6,18]认为泪囊的切口定位至少应在中鼻甲腋上方8 mm。因此术中充分暴露泪囊可以保证梗阻部位以上的开放引流,也可以防止术后泪囊吻合口的挛缩狭窄,手术成功率可高达95%[19]。高位EDCR术中没有破坏泪小管泵,即使泪囊充分开放,也不会影响泪道泵功能[20]。该术式适用于各种鼻泪管阻塞,对于小泪囊、泪道支架植入后再狭窄等难治性NLDO患者尤其适合[21](图2、3)。
泪囊切口的位置选择有2种,一种是在泪囊前缘切开[22],形成一个蒂在后缘、可向后翻转的黏膜瓣,并使之与钩突前缘的黏膜相贴,而吻合口前缘裸露的上颌骨额突则需鼻腔黏膜瓣覆盖,此种方法虽便捷,但缺点是鼻腔黏膜较厚,黏膜容易翻转、不牢固,可能不利于吻合口愈合;另一种是选择在泪囊偏后缘切开,形成蒂在前缘并翻转向前的黏膜瓣[23, 24],这种方法可形成较多较薄的泪囊黏膜瓣,覆盖骨质后不易翻起,有利于吻合口愈合,但操作难度相对较大,可借助探针向内撑起泪囊,待形成张力后再全层切开黏膜。
Rosenmüller瓣位于泪总管末端,当该瓣膜在术中被充分暴露时,可视为泪囊已得到充分暴露[25]。小泪囊、泪道支架植入术后再狭窄、泪道激光术后再狭窄、部分泪小点或泪小管狭窄以及合并外伤等的泪囊炎患者手术疗效欠佳,临床上称之为难治性NLDO[21,26]。这类患者既往多有泪道激光治疗或支架治疗病史,泪囊黏膜往往因反复的泪道探通、支架滞留等原因变得水肿、狭窄、薄弱,有的泪总管附近可见黏膜水肿明显,甚至瘢痕增生,常常导致高位梗阻,只有暴露Rosenmüller瓣和开放泪总管开口,才能充分暴露泪囊,确保手术疗效。有学者报道小泪囊的手术疗效可提高至91.5%[19]。
EDCR术中制造骨窗会遗留裸露骨质,为了减少术后瘢痕的增生,Tsirbas和Wormald[27]于2003年提出了保留并制备黏膜瓣的概念,且通过扩大骨窗和保留黏膜瓣达到了95%的解剖通畅率。目前普遍认为保留泪囊黏膜瓣有利于吻合口的短期愈合,可以减少吻合口附近的肉芽化和纤维化[16,28]。高位EDCR需要去除较厚的上颌窦额突骨质,在泪囊偏后方行纵行切口,形成前后2个泪囊瓣[24]。在前后泪囊瓣上下各做一横行切口,形成一个“工”形的泪囊黏膜瓣,并将泪囊瓣分别向前后翻转铺开。此外,还可以修剪利用鼻腔黏膜瓣,去除鼻腔外侧壁中央部分的黏膜瓣,保留上下各一小条黏膜瓣。后方的泪囊黏膜瓣向后翻转,与鼻丘气房和中央的鼻腔黏膜断端进行端端对合。前方的泪囊黏膜瓣向前翻转,覆盖前方裸露的上颌骨额窦骨质,如此形成一个外翻的吻合,避免泪囊切口边缘内翻。
目前对于EDCR术中是否应该置入硅胶置管存在不同观点:有观点认为其有助于促进吻合口开放,防止吻合口短期闭合[29];另有观点认为硅胶置管可使肉芽组织增生,增加术后吻合口堵塞的风险,甚至有无菌性泪小管炎、泪小管撕裂、细菌生物膜形成及增加术后感染的风险[30, 31, 32, 33]。目前普遍认为,对于首发病例或单纯性NLDO一般不常规进行硅胶置管;对于伴小泪囊、合并外伤的NLDO或合并泪小管、泪总管狭窄等泪囊情况复杂的病例,可以考虑术中同期行硅胶置管[19,30],且一般应在术后1~3个月内取出。对于个别泪道既往有长期支架滞留史或嵌顿史的病例,其黏膜因长期炎症刺激,普遍存在充血、质脆、薄弱、甚至瘢痕严重增生等情况,此时应行硅胶置管以提高手术成功率[21]。
目前国内多采用周兵和唐炘[3]的标准评估EDCR手术疗效,分为治愈、好转及无效3个等级。其中,“治愈”为鼻内镜下泪囊造孔形成及上皮化,溢泪、流脓等症状消失,冲洗泪道通畅;“好转”为鼻内镜下泪囊造孔形成及上皮化,患者症状减轻,冲洗泪道通畅或加压后通畅;“无效”为症状无缓解,冲洗泪道不通或加压后仍不通,造孔闭锁;其中,治愈和好转均视为手术成功,二者相加计算有效率。此种方法便捷、适用性强,但主观性强,缺乏一定的量化标准。
国际上多见从解剖性和功能性通畅两方面评估手术疗效,如果泪道冲洗通畅,鼻内镜下吻合口通畅且上皮化良好,则认为达到解剖上的通畅[34];如果荧光素泪液试验阳性,即在患眼结膜穹隆处放置荧光素试纸,静坐2~5 min后可在鼻内镜下观察到吻合口处荧光素自由流出(图2C、3C),则认为吻合口达到功能上的通畅[35]。此外,也有学者从主观及客观两方面评估手术疗效,主观上评估患者溢泪、溢脓等症状改善情况;客观上评估泪道冲洗结果及鼻内镜下吻合口生长情况。
较多学者采用Munk分级系统量化评价患者的溢泪程度[19,36, 37]。Munk评分共分为6个等级:“无溢泪”为0分;“偶然溢泪,每天需要拭泪少于2次”为1分;“每天需要拭泪2~4次”为2分;“每天需要拭泪5~10次”为3分;“每天拭泪超过10次”为4分;“持续性溢泪”为5分。此方法从患者的角度评估手术疗效,较以往的方法更精确、有效。但Munk评分可能不适用于评估严重溢泪的患者,如术前擦拭眼泪50次以上,术后改善为10次以上,但Munk评分仍旧不变[36]。也有学者将Munk评分进一步分级,定义1~2分为“轻度溢泪”,3~4分为“中度溢泪”,5分为“重度溢泪”,更加方便用于术前术后的对比[38]。
有报道指出,EDCR吻合口在术后4周内有较为明显的缩小[39, 40],术后吻合口狭窄是影响EDCR手术疗效的重要原因。因此,术后应常规行泪道冲洗减少分泌物堵塞机化,每日1次,持续1~5 d,而后可每周冲洗2次,持续1个月。同时,应定期进行鼻内镜检查,如发现吻合口附近肉芽增生、鼻腔粘连等应及时干预;如吻合口附近水肿严重或合并鼻息肉、变应性鼻炎及哮喘等鼻腔疾病,必要时可局部或全身应用糖皮质激素以改善鼻腔黏膜状态。
目前,EDCR与Ex-DCR相比具有不可替代的优势,不仅不损伤眼轮匝肌、泪道泵,还可以同时处理鼻腔疾病,适应证广泛。高位EDCR适合于各种NLDO,尤其对于合并泪囊囊肿、小泪囊等的难治性NLDO患者;对于有支架植入史、激光治疗史、Ex-DCR手术史的复发性NLDO,高位EDCR都是优先的选择。急性泪囊炎也不再是EDCR手术的禁忌证[30,41]。虽然高位EDCR不适于泪总管阻塞的患者,但有学者报道EDCR联合泪总管成形术亦可达到81.6%的手术成功率[42];可见,高位EDCR的应用范围将进一步扩大。但对于泪小管阻塞、先天性无泪道、无法修复的泪道断裂患者,即使行高位EDCR也无法解决问题,可能需要行泪道旁路手术,重建泪道,以达到改善患者溢泪的目的。
所有作者声明无利益冲突
1. 关于鼻泪管阻塞(NLDO)的发病因素,说法错误的是()
A. 女性鼻泪管比男性更狭窄,这是女性更易患NLDO的原因之一
B. NLDO发病可能与雌激素水平相关
C. NLDO发病与男性是否吸烟无关
D. NLDO发病可能与地域、地理环境有关
2. 关于泪道解剖的描述错误的是()
A. 泪囊窝的前界是上颌骨的泪前嵴
B. 泪囊窝的后界是泪骨的泪后嵴
C. 泪囊在鼻腔外侧壁的投影有2/3位于中鼻甲腋以上
D. 上颌线位于钩突上
3. 下面哪些泪道阻塞部位适合进行EDCR()
A. 泪小管的阻塞
B. Rosenmüller瓣的阻塞
C. 泪囊部分阻塞
D. 鼻泪管的阻塞
4. 下面关于EDCR的描述哪些是正确的()
A. EDCR手术按开口位置高低分为低位手术和高位手术
B. 高位EDCR手术适合小泪囊、泪道置管后的患者
C. 高位EDCR手术适合各种鼻泪管阻塞的患者
D. 泪囊黏膜切口分为泪囊前缘切口和泪囊偏后的切口
5. 对于小泪囊行高位EDCR手术,成功的关键需要做到以下哪几点()
A. 术中暴露Rosenmüller瓣
B. 鼻腔黏膜瓣覆盖裸露的骨质
C. 必要时置入泪道硅胶管
D. 高位EDCR手术中泪囊充分暴露后,术后无需随访
继续教育园地参考答案参见本期第985页



























