
探讨基于多参数MR的影像组学融合模型术前预测宫颈鳞癌脉管间隙浸润(LVSI)的应用价值。
回顾性研究。纳入2016年6月—2019年3月山西省肿瘤医院宫颈鳞癌患者168例。患者年龄22~76(52.0±10.1)岁,临床分期为国际妇产联盟(FIGO)ⅠB期127例、ⅡA期41例。所有患者术前行多参数盆腔MR扫描,均接受根治性子宫切除术联合盆腔淋巴结清扫术治疗。收集其临床病理资料和多参数MRI数据,以7∶3的比例按照随机抽样法分为训练集117例和验证集51例。在T2加权像(T2WI)、表观弥散系数[ADC,由2个b值的弥散加权成像数据自动生成]及增强T1加权像(cT1WI)3个序列的MRI上,对病灶进行手动分割勾画肿瘤轮廓感兴趣区(ROI),得到三维感兴趣区(VOI)并提取特征,通过以最大相关最小冗余和最小绝对收缩与选择算子回归为主的三步降维法筛选特征并构建影像组学模型。多因素logistic回归分析筛选临床特征并联合影像组学模型建立融合模型,制作列线图。受试者操作特征曲线(ROC 曲线)、校正曲线、决策分析曲线评估列线图的效能及临床效益。
术后病理检查确诊LVSI阳性42例,阴性126例。训练集与验证集患者的年龄、FIGO分期、肿瘤最大径、肿瘤分化程度、LVSI状态等临床病理特征比较,差异均无统计学意义(P值均>0.05)。基于T2WI、ADC及cT1WI多参数MRI提取的影像组学特征,经特征筛选后得到7个关键特征,均与宫颈癌LVSI相关(P值均<0.05),并构建影像组学模型。训练集T2WI、ADC及cT1WI 3个序列独立构建的影像组学模型预测宫颈癌LVSI的ROC曲线下面积(AUC)分别为0.630[95%可信区间(CI)0.557~0.698]、0.686(95%CI 0.563~0.694)、0.761(95%CI 0.702~0.818),3个序列共同构建的联合影像组学模型对应的AUC为0.887(95%CI 0.842~0.925),诊断效能最优,并在验证集中得到验证。联合影像组学模型与肿瘤分化程度构建的融合模型列线图预测宫颈癌LVSI,在训练集与验证集中的AUC分别为0.893(95%CI 0.851~0.929)、0.854(95%CI 0.749~0.943),校正曲线显示出列线图有良好的校正性能;决策曲线表明当风险阈值概率范围在0.50~0.96时,采用影像组学融合模型预测宫颈癌LVSI的净收益优于“将所有患者视为宫颈癌LVSI阳性或阴性”。
基于多参数MRI影像组学特征与临床特征的融合模型对宫颈癌LVSI状态有良好的预测价值。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
宫颈癌是全球女性四大常见的恶性肿瘤之一,其发病率仅次于乳腺癌、结直肠癌和肺癌[1]。据WHO统计,全球每年约有57万妇女被诊断为宫颈癌,每年因宫颈癌死亡的人数约为31万,其中发展中国家占80%[2, 3]。淋巴脉管间隙浸润(lymph-vascular space invasion,LVSI)是指肿瘤细胞侵袭淋巴管和血管,形成的癌栓一旦扩散至其他部位,就会造成转移[4, 5]。有研究发现,LVSI与宫颈癌患者的5年无病生存率密切相关[6]。LVSI被认为是影响预后的不良因素之一[7],对于早期宫颈癌的治疗方式有着决定意义[8]。然而,目前临床仍缺乏宫颈癌LVSI的有效预测方法,只能通过病理结果获得。
作为一种无创性检查,MRI被广泛应用于观察宫颈癌形态、大小、周围组织关系,进而初步判断分期以及评估淋巴结转移状况。然而,通过直接阅片尚不能判断是否存在LVSI。影像组学通过高通量提取定量特征,识别蕴含于图像背后肉眼所无法观察的微观信息,揭示影像图像与病理学信息之间的深层次关系,定量评估肿瘤的异质性,有助于临床医师进行诊断和治疗决策等[9]。研究表明,影像组学在肿瘤研究领域中显示出广阔前景,例如诊断分期[10]与治疗反应预测[11, 12]等。因此,本研究通过建立多参数MRI影像组学及临床特征的融合模型,旨在探讨其在术前预测宫颈癌LVSI的应用价值。
纳入标准:(1)接受根治性子宫切除术联合盆腔淋巴结清扫术治疗的宫颈鳞癌患者;(2)术后病理学检查确定LVSI状态;(3)术前2周内行盆腔多参数MR扫描;(4)盆腔MR扫描检查前未接受任何方式的治疗(宫颈锥切、新辅助放化疗等)。排除标准:(1)MR图像质量不佳,无法准确勾画ROI;(2)MR扫描序列不齐全,数据不完整;(3)同时合并其他恶性肿瘤者。
回顾性研究。纳入2016年6月—2019年3月山西省肿瘤医院接受根治性子宫切除术联合盆腔淋巴结清扫术的宫颈鳞癌患者168例。以7∶3的比例按照随机抽样法分为训练集117例和验证集51例。记录患者的临床病理资料,包括年龄、FIGO分期、肿瘤最大径(maximum tumor diameter,MTD)、肿瘤分化程度、LVSI状态等。
本研究符合《赫尔辛基宣言》要求,免除患者的知情同意。
采用Achieva 3.0 T MR扫描仪(Philips Healthcare,荷兰),8通道体部相控阵线圈。患者在检查前至少禁食4 h,扫描开始前适量饮水保持膀胱充盈。扫描参数如下。(1)标准快速自旋回波T2WI(矢状位、冠状位及横断位):TR 3 000 ms,TE 80 ms,翻转角90°,层厚5 mm,层距0.5 mm,视野30 cm×30 cm,矩阵320×260,激励次数2。(2)使用单次平面回波成像序列在横断面上行常规DWI,b值为0、800 s/mm2,TR 3 500 ms,TE 55 ms,翻转角90°,层厚5 mm,层距0.5 mm,视野32 cm×32 cm,矩阵132×128,激励次数2。表观弥散系数(apparent diffusion coefficient,ADC)图像采用单指数模型,由2个b值的DWI数据自动生成。(3)静脉注射对比剂钆喷酸葡胺(剂量0.1 mmol/kg)后行增强T1WI(cT1WI)序列(矢状位、冠状位及横断位):TR 600 ms,TE 20 ms,视野30 cm×26 cm,层厚5 mm,层距0.5 mm,矩阵352×366,激励次数2。
将横断位T2WI、DWI及cT1WI数据以DICOM格式导入ITK-SNAP(http://www.itksnap.org)软件,由1名具有10年工作经验的影像科医师逐层进行手动勾画肿瘤轮廓ROI(图1),得到三维感兴趣区(volume of interest,VOI),同时将DWI勾画的信息对应至ADC图上。勾画范围包括瘤内出血坏死区域。当肿瘤边界不清晰时,多个序列互相对比参照确定。如有分歧,与另1名有15年以上经验的影像科医师进行讨论确定勾画范围。以上勾画过程均在不知晓病理结果的前提下进行。
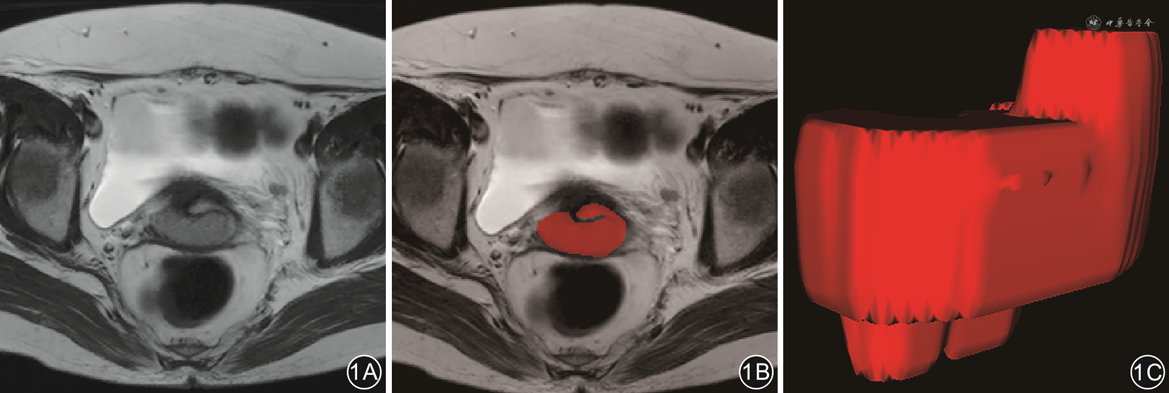

在提取特征之前,使用Z-Score标准法对原始图像进行归一化处理,将图像灰度值调整为标准正态分布。使用Pyradiomics软件[13],基于每位患者T2WI、ADC及cT1WI各提取1 037个影像组学特征,其中包括一阶特征18个、形态学特征14个、纹理特征75个及小波和LOG特征930个,则每位患者共提取出3 111个影像组学特征。
影像组学特征全部提取完成后,先在训练集中采用最小冗余最大相关(max-relevance and min-redundancy,MRMR)算法去除冗余和不相关的特征;再采用10折交叉验证的最小绝对收缩和选择算子(least absolute shrinkage and selection operator,LASSO)得到最优超参数λ值,实现对特征的筛选[14];进一步通过反向消除减少特征数量;最后通过多因素logistic回归筛选出最佳特征并构建影像组学模型。按照上述步骤,基于T2WI、ADC及cT1WI分别构建独立序列影像组学模型,并建立3个序列联合影像组学模型。
通过单因素与多因素logistic回归分析患者临床病理特征,筛选出宫颈癌LVSI独立预测因子,结合影像组学模型最终构建预测LVSI状态的融合模型并制作列线图。
采用ROC曲线评估列线图的诊断效能,计算灵敏度、特异度、准确度,并通过验证集进行验证。通过校正曲线评估列线图的校正性能,Hosmer-Lemeshow检验评估其拟合度。采用决策曲线(decision curve analysis,DCA)计算列线图在不同阈值概率下的净收益情况以评价其临床应用价值。
168例患者经术后病理学检查证实LVSI阳性42例、阴性126例。训练集与验证集比较,患者的年龄、FIGO分期、MTD、肿瘤分化程度、LVSI状态等差异均无统计学意义(P值均>0.05),见表1。无论在训练集还是验证集中,LVSI阳性患者的肿瘤分化程度较LVSI阴性患者之间差异均有统计学意义(P值均<0.05),而其余特征差异均无统计学意义(P值均>0.05),见表2。
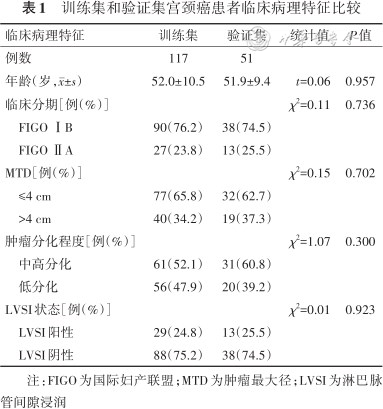
训练集和验证集宫颈癌患者临床病理特征比较
训练集和验证集宫颈癌患者临床病理特征比较
| 临床病理特征 | 训练集 | 验证集 | 统计值 | P值 |
|---|---|---|---|---|
| 例数 | 117 | 51 | ||
| 年龄(岁,±s) | 52.0±10.5 | 51.9±9.4 | t=0.06 | 0.957 |
| 临床分期[例(%)] | χ2=0.11 | 0.736 | ||
| FIGO ⅠB | 90(76.2) | 38(74.5) | ||
| FIGO ⅡA | 27(23.8) | 13(25.5) | ||
| MTD[例(%)] | χ2=0.15 | 0.702 | ||
| ≤4 cm | 77(65.8) | 32(62.7) | ||
| >4 cm | 40(34.2) | 19(37.3) | ||
| 肿瘤分化程度[例(%)] | χ2=1.07 | 0.300 | ||
| 中高分化 | 61(52.1) | 31(60.8) | ||
| 低分化 | 56(47.9) | 20(39.2) | ||
| LVSI状态[例(%)] | χ2=0.01 | 0.923 | ||
| LVSI阳性 | 29(24.8) | 13(25.5) | ||
| LVSI阴性 | 88(75.2) | 38(74.5) |
注:FIGO为国际妇产联盟;MTD为肿瘤最大径;LVSI为淋巴脉管间隙浸润
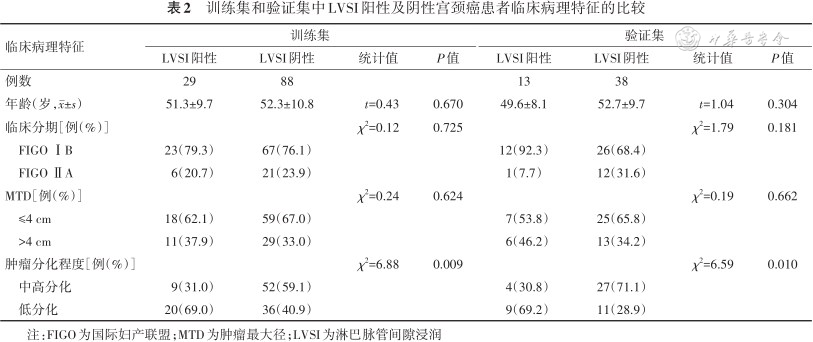
训练集和验证集中LVSI阳性及阴性宫颈癌患者临床病理特征的比较
训练集和验证集中LVSI阳性及阴性宫颈癌患者临床病理特征的比较
| 临床病理特征 | 训练集 | 验证集 | ||||||
|---|---|---|---|---|---|---|---|---|
| LVSI阳性 | LVSI阴性 | 统计值 | P值 | LVSI阳性 | LVSI阴性 | 统计值 | P值 | |
| 例数 | 29 | 88 | 13 | 38 | ||||
| 年龄(岁,±s) | 51.3±9.7 | 52.3±10.8 | t=0.43 | 0.670 | 49.6±8.1 | 52.7±9.7 | t=1.04 | 0.304 |
| 临床分期[例(%)] | χ2=0.12 | 0.725 | χ2=1.79 | 0.181 | ||||
| FIGO ⅠB | 23(79.3) | 67(76.1) | 12(92.3) | 26(68.4) | ||||
| FIGO ⅡA | 6(20.7) | 21(23.9) | 1(7.7) | 12(31.6) | ||||
| MTD[例(%)] | χ2=0.24 | 0.624 | χ2=0.19 | 0.662 | ||||
| ≤4 cm | 18(62.1) | 59(67.0) | 7(53.8) | 25(65.8) | ||||
| >4 cm | 11(37.9) | 29(33.0) | 6(46.2) | 13(34.2) | ||||
| 肿瘤分化程度[例(%)] | χ2=6.88 | 0.009 | χ2=6.59 | 0.010 | ||||
| 中高分化 | 9(31.0) | 52(59.1) | 4(30.8) | 27(71.1) | ||||
| 低分化 | 20(69.0) | 36(40.9) | 9(69.2) | 11(28.9) | ||||
注:FIGO为国际妇产联盟;MTD为肿瘤最大径;LVSI为淋巴脉管间隙浸润
每位患者提取出的3 111个影像组学特征中,首先采用MRMR算法,选择权重在前20的参数;接着采用LASSO算法,在最优λ值时,筛选出λ系数非零的特征;再通过反向消除,进一步选择特征,经过多因素logistic回归分析,最终每位患者得到7个关键特征,用于构建影像组学评分(Radscore),计算公式如下:
影像组学评分=-1.262 4×T2_wavelet.LHL_firstorder_RobustMeanAbsoluteDeviation+1.143 9×T1_log.sigma.1.0.mm.3D_firstorder_Kurtosis-0.712 4×T1_lbp.3D.m1_firstorder_Skewness+2.095 5×ADC_wavelet.LHL_gldm_LargeDependenceHighGrayLevelEmphasis-2.572 9×ADC_wavelet.HLL_glrlm_LongRunHighGrayLevelEmphasis+1.576 0×T1_log.sigma.3.0.mm.3D_glrlm_GrayLevelNonUniformity-0.850 3×T1_wavelet.HHL_glszm_GrayLevelNonUniformity-0.107 3
训练集与验证集影像组学评分分布见图2,图中显示LVSI阳性与阴性患者的影像组学评分分布有明显差异。
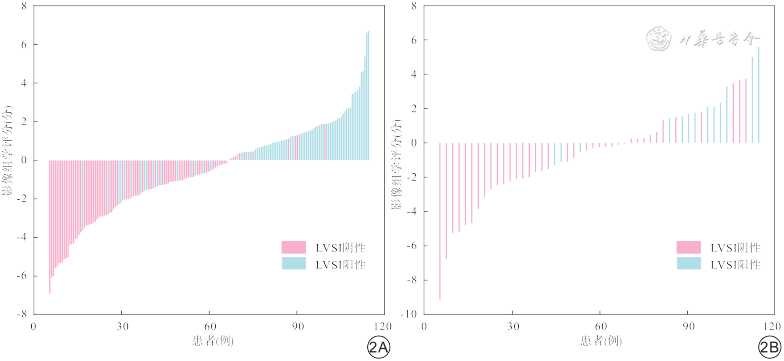

注:影像组学评分>0分为预测淋巴脉管间隙浸润(LVSI)阳性,<0分为预测LVSI阴性
上述7个特征中来自T2WI、ADC及cT1WI序列的分别有1、2、4个特征,且均为log转换和小波变换等高阶特征。这7个特征在LVSI阳性与阴性患者间的差异均有统计学意义(P值均<0.05),见表3。
168例宫颈癌患者影像组学特征多因素分析
168例宫颈癌患者影像组学特征多因素分析
| 变量 | b值 | 标准误 | Wald值 | 比值比(95%可信区间) | P值 |
|---|---|---|---|---|---|
| 截距 | -0.107 3 | 0.208 0 | |||
| 特征1 | -1.262 4 | 0.296 6 | -4.256 | 0.283(0.158~0.506) | <0.001 |
| 特征2 | 1.143 9 | 0.252 2 | 4.536 | 3.139(1.915~5.146) | <0.001 |
| 特征3 | -0.712 4 | 0.229 5 | -3.104 | 0.490(0.313~0.769) | 0.002 |
| 特征4 | 2.095 5 | 0.487 9 | 4.295 | 8.130(3.124~21.153) | <0.001 |
| 特征5 | -2.572 9 | 0.605 5 | -4.249 | 0.076(0.023~0.250) | <0.001 |
| 特征6 | 1.576 0 | 0.421 9 | 3.735 | 4.835(2.115~11.056) | <0.001 |
| 特征7 | -0.850 3 | 0.267 5 | -3.178 | 0.427(0.253~0.722) | 0.001 |
注:特征1为T2_wavelet.LHL_firstorder_RobustMeanAbsoluteDeviation;特征2为T1_log.sigma.1.0.mm.3D_firstorder_Kurtosis;特征3为T1_lbp.3D.m1_firstorder_Skewness;特征4为ADC_wavelet.LHL_gldm_LargeDependenceHighGrayLevelEmphasis;特征5为ADC_wavelet.HLL_glrlm_LongRunHighGrayLevelEmphasis;特征6为T1_log.sigma.3.0.mm.3D_glrlm_GrayLevelNonUniformity;特征7为T1_wavelet.HHL_glszm_GrayLevelNonUniformity
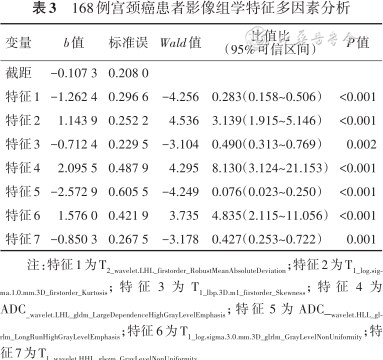
ROC曲线分析显示:基于T2WI、ADC及cT1WI 3个序列分别独立构建的影像组学模型在训练集中的AUC分别为0.630(95%CI 0.557~0.698)、0.686(95%CI 0.563~0.694)、0.761(95%CI 0.702~0.818),在验证集中为0.755(95%CI 0.630~0.875)、0.656(95%CI 0.458~0.821)、0.800(95%CI 0.685~0.899);而基于3个序列联合构建的影像组学模型预测LVSI的诊断效能最高,其训练集和验证集的AUC分别为0.887(95%CI 0.842~0.925)和0.834(95%CI 0.715~0.937)。见图3。

注:cT2WI为增强T2加权像;ADC为表现弥散系数;T1WI为T1加权像;ALL 为联合序列影像组学模型
单因素与多因素logistic回归分析显示肿瘤分化程度是宫颈癌LVSI的独立预测因子,联合影像组学模型,通过多因素logistic回归建立融合模型,并构建列线图(图4),对应的AUC在训练集中为0.893(95%CI 0.851~0.929),灵敏度、特异度、准确度分别为0.739、0.898、0.818,优于影像组学模型(图5A、5B),在验证集中进行验证,所得AUC为0.854(95%CI 0.749~0.943),灵敏度、特异度、准确度分别为0.692、0.842、0.804。结果表明,融合模型对宫颈癌LVSI预测效能最佳。采用校正曲线(图5C、5D)来评估列线图的校正性能,在训练集与验证集中均显示出良好的一致性。通过Hosmer-Lemeshow检验来分析拟合度,P值分别为0.695、0.877,表明未偏离拟合。
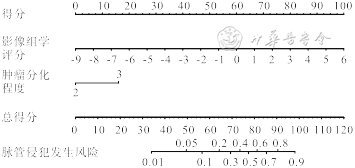


注:红色实线代表列线图预测和实测发生率的拟合线,灰色虚线代表理想预测性能受试者操作特征曲线(ROC曲线)
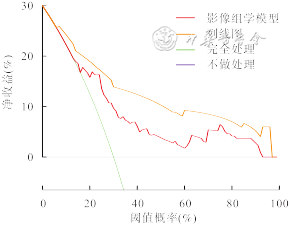
DCA曲线图显示,阈值概率范围在0.50~0.96之间时模型的净收益最大,即在这个范围内,使用该列线图预测宫颈癌LVSI状态的临床应用价值大于影像组学模型,并且上述两种模型的获益均优于“将所有宫颈癌患者都看作LVSI阴性”或“将所有宫颈癌患者都看作LVSI阳性”。见图6。

LVSI是宫颈癌发生转移的关键步骤。有研究证实,LVSI是淋巴结转移的独立危险因素之一[18, 19],且可能会增加复发与远处转移的风险[20, 21],与宫颈癌的预后密切相关。美国国立综合癌症网络(National Comprehensive Cancer Network,NCCN)指南指出,伴有LVSI阳性的宫颈癌患者术后应按照Sedlis标准采取治疗措施[8]。鉴于LVSI的早期发现对于个体化治疗方案的制定至关重要,开发出一种无创性预测宫颈癌LVSI的工具迫在眉睫。
在本研究中,我们基于多参数MRI影像组学特征及肿瘤分化程度构建了融合模型,用于术前预测宫颈癌LVSI状态,在训练集与验证集中均显示出良好的预测性能,AUC分别为0.893、0.854,表明MRI影像组学可以成为预测宫颈癌LVSI的无创性生物标记物,以优化治疗决策。Li等[22]首次使用影像组学方法,通过常规cT1WI序列提取影像组学特征预测宫颈癌LVSI,证实cT1WI序列中含有某些与LVSI相关的特征,其列线图在训练集与验证集中的AUC分别为0.754、0.727。Du等[23]最近的一项研究综合T2WI特征与多种临床病理因素构建模型,极大地提高了术前宫颈癌患者LVSI状态的预测。因而,本研究纳入T2WI及cT1WI图像的同时,还增加了ADC序列,它可以反映肿瘤细胞密度与侵袭性。有研究报道,mini-ADC值可以区分LVSI阴性或阳性[24]。
本研究结果表明,基于T2WI、ADC及cT1WI联合序列的影像组学模型预测宫颈癌LVSI的效能优于任何单一序列。这可能是由于多个序列可以从形态学、肿瘤内部特征、微血管生成和血流灌注等不同角度判断肿瘤异质性。此外,我们发现,加入临床特征之后,模型的预测性能有所提高,尤其是灵敏度,这表明组织分化程度与LVSI之间存在相关性。脉管内出现癌细胞是发生转移的关键步骤,肿瘤分化程度越低,恶性程度就越高,发生转移的可能性越大,因此容易发生LVSI。为了更方便临床使用,我们构建了可视化列线图,且DCA曲线也显示出了较好的临床效益。
本研究中,基于多参数MRI所提取的影像组学特征,包括一阶直方图特征、形态学特征、纹理特征及小波特征,其中筛选出用于构建影像组学模型的关键特征均为LoG转换、小波变换等高阶特征。究其原因:一方面,可能是由于LoG滤波器可以平滑图像,降低其对噪声的灵敏度,并增强纹理细节,以提高捕获与肿瘤异质性相关特征的效率[12];另一方面,小波变换作为一种滤波算法,通过变换进一步突出肿瘤的局部状态信息,测量整个肿瘤体积的变异性,特别是能提供不同频段上的信息,从而量化肿瘤的异质性,这与之前的研究结果一致[23,25]。并且,我们逐层勾画出肿瘤全体积VOI,较单一层面ROI,更为稳定地反映肿瘤异质性。
本研究存在一定的局限性:第一,本研究为单中心研究,未来需联合多中心、大样本数据进一步外部验证模型效能;第二,研究为回顾性研究,可能会存在一定程度的选择偏倚;第三,没有提取深度学习特征,在未来,我们将结合影像组学与深度学习特征来构建模型。
综上所述,基于多参数MRI影像组学特征及肿瘤分化程度构建的融合模型对宫颈癌LVSI有较好的预测效果,是术前个体化预测LVSI的有效工具。这将有助于为宫颈癌患者选择最佳治疗方案。
所有作者声明不存在利益冲突



























