
椎基底动脉扩张延长症(vertebrobasilar dolichoectasia,VBD)由Smoker于1986年命名,是一种罕见的动脉疾病,以椎基底动脉扩张、延长和弯曲为特征,发病率为0.05%~18.00%[1]。VBD的病因及发病机制目前尚未明确,其病理机制可能涉及到血管内部弹性层退化,网状纤维缺乏以及平滑肌萎缩等[2]。VBD临床表现复杂,以缺血性脑卒中最常见,其次为脑神经和脑干进行性压迫、脑出血、脑积水等,临床表现具有高度的变异性[3]。目前影像学检查是诊断VBD的主要手段[4]。高分辨率MRI(high resolution MRI,HRMRI)对于判断颅内动脉附壁血栓及指导临床治疗具有重要的参考价值[5]。本文报道1例在HRMRI指导下抗凝治疗的VBD患者,旨在提高临床工作者对VBD诊断和治疗的精确性。
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
椎基底动脉扩张延长症(vertebrobasilar dolichoectasia,VBD)由Smoker于1986年命名,是一种罕见的动脉疾病,以椎基底动脉扩张、延长和弯曲为特征,发病率为0.05%~18.00%[1]。VBD的病因及发病机制目前尚未明确,其病理机制可能涉及到血管内部弹性层退化,网状纤维缺乏以及平滑肌萎缩等[2]。VBD临床表现复杂,以缺血性脑卒中最常见,其次为脑神经和脑干进行性压迫、脑出血、脑积水等,临床表现具有高度的变异性[3]。目前影像学检查是诊断VBD的主要手段[4]。高分辨率MRI(high resolution MRI,HRMRI)对于判断颅内动脉附壁血栓及指导临床治疗具有重要的参考价值[5]。本文报道1例在HRMRI指导下抗凝治疗的VBD患者,旨在提高临床工作者对VBD诊断和治疗的精确性。
患者 男性,56岁,退休工人,因"头晕3 d,左侧肢体麻木无力17 h"于2019年10月就诊于浙江省人民医院神经内科。患者3 d前出现持续头晕伴行走不稳,伴恶心,17 h前出现左侧肢体无力伴麻木,口齿不清,由家人送至医院急诊。既往史:3年前因言语含糊至当地医院就诊,诊断为"脑梗死",未遗留明显后遗症,出院后自行停用阿司匹林及他汀类药物。个人史:否认吸烟及饮酒史,睡眠规律,大小便无异常。婚育及家族史无特殊。入院体检:神志清楚,对答切题,轻度构音障碍,咽反射下降,颈软无抵抗,克氏征阴性,双瞳等圆等大,直径3 mm,光反射存在,双眼水平眼震,两眼向右侧活动部分受限,双耳听力基本对称,左侧鼻唇沟偏浅,伸舌基本居中,额纹对称。右侧肢体肌力5级,左侧肢体肌力3级,肌张力正常,双侧腱反射(++),左侧巴氏征(+),右侧巴氏征(-),左侧面部和肢体针刺觉减退,四肢振动觉对称。洼田饮水试验:吞咽功能3级。入院后头颅CT提示椎基底动脉延长并扩张,脑干受压改变(图1A);头颅MRI提示基底动脉增宽,液体衰减反转恢复(fluid attenuated inversion recovery,FLAIR)序列可见血管高信号征(图1B),DWI提示桥脑延髓急性脑梗死(图1C);头颅CT血管成像(CT angiography,CTA)提示基底动脉增粗,直径约9 mm,走行迂曲(图1D);经颅多普勒超声(transcranial doppler,TCD)提示基底动脉收缩期血流峰值流速32 cm/s,低于正常值(40~70 cm/s)。
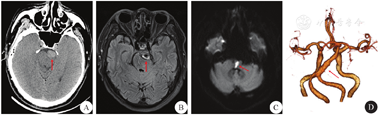

A:CT提示椎基底动脉扩张,脑干受压(箭头所示);B:MRI T2加权FLAIR序列血管高信号征(箭头所示);C:DWI示桥脑延髓斑片状高信号(箭头所示);D:CTA示双侧椎动脉V4段、基底动脉增粗,径约9 mm,走行迂曲(箭头所示);FLAIR:液体衰减反转恢复;CTA:CT血管成像
本例患者符合后循环脑梗死特点,结合影像学检查考虑VBD。入院第1天予氯吡格雷75 mg、1次/d(首次剂量300 mg),抗血小板,阿托伐他汀40 mg、每晚1次,调脂固斑,以及补液、护胃等对症治疗。入院第6天患者症状加重,出现嗜睡、中-重度构音障碍,左侧肢体肌力3-级,吞咽功能4级,复查头颅MRI提示桥脑延髓急性脑梗死,病灶范围较前增大,头颅HRMRI提示基底动脉延长扩张,伴起始段瘤样扩张,内径约9 mm,血管壁上可见小片状稍长T1长T2信号(图2A、2B),考虑基底动脉附壁血栓形成,入院第7天起改用依诺肝素钠(0.4 mL、1次/d)抗凝治疗,入院第9天患者意识转清,入院第12天球麻痹症状及左侧肢体肌力明显改善,复查头颅HRMRI示基底动脉管壁小片状稍长T1长T2信号,较前减少(图2C、2D)。出院后给予利伐沙班10 mg/d抗凝治疗,电话随访患者表示症状逐步改善,未再发脑卒中。
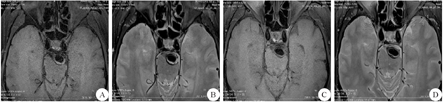

A:抗凝治疗前HRMRI T1上基底动脉管腔内稍长T1信号;B:抗凝治疗前HRMRI T2上基底动脉管腔内长T2信号;C:抗凝治疗后HRMRI T1上基底动脉内稍长T1信号较前减少;D:抗凝治疗后HRMRI T2上基底动脉管腔内长T2信号较前减少;HRMRI:高分辨率MRI
目前,VBD的诊断标准多样,大多采用Smoker等[6]于1986年提出的诊断标准,基底动脉分叉点高于鞍上池或位置偏移到鞍背和斜坡旁正中线以外且直径≥4.5 mm即可诊断为VBD。DSA是诊断VBD的金标准,但因其操作的有创性,不能显示管壁与管腔的特征、血管与周围脑组织的关系而应用受限。近年来,随着HRMRI的普及,其已被广泛应用于颅内动脉疾病的诊断。Lee等[7]通过比较HRMRI与DSA对颅内动脉疾病诊断的准确性,证实了两者在评估颅内动脉狭窄程度和最小管腔直径方面具有较好的一致性,可用于各种颅内动脉疾病的定性和诊断。
HRMRI的出现使MRI仪能够无创地显示动脉壁的内部结构,已初步应用于动脉粥样硬化斑块的内部成分分析。现有证据表明,HRMRI可以用来识别动脉粥样硬化斑块的主要成分,即脂质核心、壁出血、钙化和纤维帽等,根据斑块的组成和比例,可以区分易损斑块和稳定斑块,有助于脑卒中风险的分层[8,9]。同时,HRMRI也可用于评估血管内斑块进展的治疗效果,Corti等[10]利用HRMRI多次复查对比证明了辛伐他汀治疗2年后血管内斑块减少,首次展示了HRMRI监测治疗前后斑块负荷消退的能力。研究表明,HRMRI不仅可以识别动脉管壁的粥样硬化斑块,评价管腔的狭窄程度,并且通过三维重建,提供出血管壁的重构信息[11]。谈晓飞和赵凌云[12]联合应用MRI常规扫描序列及3D HRMRI扫描,从多平面、多角度综合判断三叉神经与颅底血管的位置关系,从而清晰显示椎基底动脉对三叉神经的压迫程度,更好地解释了VBD患者的颅内神经压迫症状。
本例VBD患者在氯吡格雷抗血小板治疗的基础上症状仍进展性加重,复查头颅DWI示延髓急性梗死面积较前增大,头颅HRMRI提示基底动脉走形迂曲,局部管壁稍增厚,血管壁上可见小片状絮状物,呈稍长T1长T2信号,考虑基底动脉附壁血栓形成,予肝素抗凝治疗后症状明显改善,复查头颅HRMRI可见附壁血栓较前减少,提示抗凝治疗有效。这表明运用HRMRI可识别血管壁及管腔特征,有效地弥补了传统影像学检查的局限性,提高了临床治疗的精确性。
目前,VBD尚无统一的治疗原则,大多数无症状VBD患者无需治疗,但表现为缺血性脑卒中的患者应根据指南予抗血小板或抗凝、调脂固斑等二级预防,并发颅内出血是治疗过程中不可忽视的危险因素。Flemming等[13]对159例患者进行随访研究,平均随访3.8年,发现VBD患者每年发生缺血性脑卒中的风险为2.7%,再发性缺血性脑卒中的风险为6.7%,每年动脉瘤破裂出血的风险为0.9%,某些特殊类型的VBD出血风险为2.3%,因为复发性脑卒中的风险大于出血的风险,因此,由于VBD而出现缺血性症状的患者可能从抗栓药物中获益更大。然而,Passero等[14]在对156例VBD患者的随访研究中发现,VBD相关的颅内出血在随访中(平均随访9.35年)并不少见,32例发生脑出血,包括6例蛛网膜下腔出血和26例脑实质出血,28例(18%)发生1次或1次以上出血,7例死亡,进一步多因素分析发现出血与颅内动脉扩张直径及偏移程度、抗栓药物的使用、血压控制不佳等有关。因此,VBD患者在抗凝治疗后获益的同时,出血风险同样需要引起我们的警惕,应结合患者病情权衡利弊,对症施治。
目前研究表明,VBD致缺血性脑卒中的病理生理机制主要有以下4个方面:(1)流速减慢,前向血流减少;(2)血栓形成,堵塞穿支或远端栓塞;(3)内皮损伤、加速动脉粥样硬化;(4)椎基底动脉移位、牵拉致穿支血管受压、血流减少[15]。在组织学上,VBD在初始时即出现内弹性层的碎裂,几乎紧接着内膜增生,继而出现新生血管,新生血管出血可引起反复的血栓形成,与动脉粥样硬化早期以脂质沉积周围的内膜细胞增殖、内弹性层变薄并不同[16]。本例患者的头颅MRI FLAIR序列可见血管高信号征,提示慢血流、附壁血栓,或者为两者之间的中间状态,TCD提示基底动脉流速减慢,头颅HRMRI提示基底动脉壁血栓形成。综上所述,该VBD患者的致栓机制似乎更倾向于前两方面,抗凝治疗应该是更加合理的选择。Wolfe等[17]随访45例VBD患者,平均随访时间50个月,结果提示华法林的使用与死亡率的降低密切相关,这提示华法林在VBD中具有预防作用,阿司匹林与死亡率不相关可能表明血小板聚集在该疾病的发病机制中只起了很小的作用。Echiverri等[18]回顾性分析了13例椎基底动脉梭状动脉瘤患者的临床特征和治疗结果,采用抗血小板治疗(阿司匹林)5例,抗凝治疗(华法林)7例,未使用药物治疗1例;5例死亡患者中4例使用抗血小板药物治疗,1例未使用任何药物治疗;接受抗凝治疗的7例患者均存活,平均随访18个月,无症状复发或出血并发症发生。上述研究进一步证实了抗凝在VBD患者中的疗效,表现为缺血性脑卒中、扩张动脉血流速度缓慢、HRMRI提示附壁血栓形成的患者建议抗凝治疗;当HRMRI提示局部血管壁变薄、梭形动脉瘤形成,如合并血压控制不佳、出血倾向较高等情况时抗凝治疗的出血风险较大,应谨慎用药。
所有作者均声明不存在利益冲突






























