
1例71岁因左眼反复红肿、“眼白”出现肿物男性患者,否认外伤史,在外院局部抗炎治疗无效。眼部检查见角膜缘、结膜近角膜处灰白色宽基底肿物,上睑结膜面中外侧近睑缘处约3 mm×2 mm局部隆起。部分结膜肿物切除术后,组织病理学及免疫组织化学染色检查提示为结膜真菌感染伴鳞状上皮不规则增生及不典型增生,眼分泌物涂片检查提示为白色念珠菌感染,鼻窦CT及MRI提示慢性上颌窦炎。诊断为左眼真菌性结膜炎,行全身及局部抗真菌治疗后结膜肿物消退无复发。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
患者男性,71岁。因左眼反复红肿10个月,“眼白”出现肿物5个月,于2018年1月 2日就诊于复旦大学附属眼耳鼻喉科医院眼科。10个月前左“眼白”出现持续红肿,伴分泌物和流泪,无发热、疼痛、皮疹等症状,在外院反复就诊,局部点用左氧氟沙星滴眼液、妥布霉素地塞米松滴眼液、重组人干扰素α2b滴眼液、玻璃酸钠滴眼液等,左眼红肿部分缓解,但易反复。5个月前患者自觉左“眼白”出现肿物并伴局部充血肿胀,后肿物逐渐增大并伴异物感,曾在当地医院行曲安奈德结膜下注射2次,一过性好转后复发。患者长期居于浙江省瑞安市,家中养有1只健康家猫,未行驱虫。高血压病史30年,糖尿病史3年余,因心绞痛、高血脂服用阿司匹林3年余。否认家族遗传病史,否认外伤史及其他动物接触史。6年前曾在外院行左眼“翼状胬肉”切除术,具体不详。发病前1个月曾大量饮酒并有呕吐史。全身体检未见明显异常。眼部检查:裸眼视力右眼为1.0,左眼为0.2(未矫正);眼压右眼为 17 mmHg(1 mmHg=0.133 kPa),左眼为16.4 mmHg。左眼睑稍肿,肤色略暗,球结膜充血,角膜缘2:00~7:00方位和结膜近角膜4:00~6:00方位各1个灰白色宽基底肿物,表面欠光滑伴毛细血管扩张,质韧,不可活动;上睑结膜面中外侧近睑缘处可见1个局部隆起,约3 mm×2 mm(图1中A~D);角膜透明(图1中E);前房无闪光,耳前、耳后、下颌下及颈部淋巴结未触及;右眼未见明显异常。超声生物显微镜(ultrasound biomicroscope,UBM)检查:左眼除下方、颞上方外,角巩膜缘探及低-中等回声结膜肿物,最大厚度2.04 mm,内回声欠均匀,边界尚清(图1中F)。临床诊断:左眼结膜肿物性质待查(鳞状上皮细胞癌待除外)。
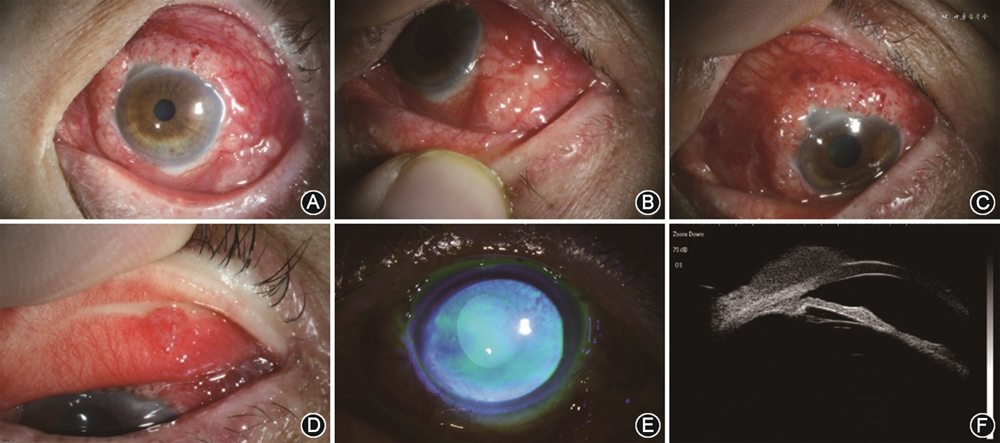

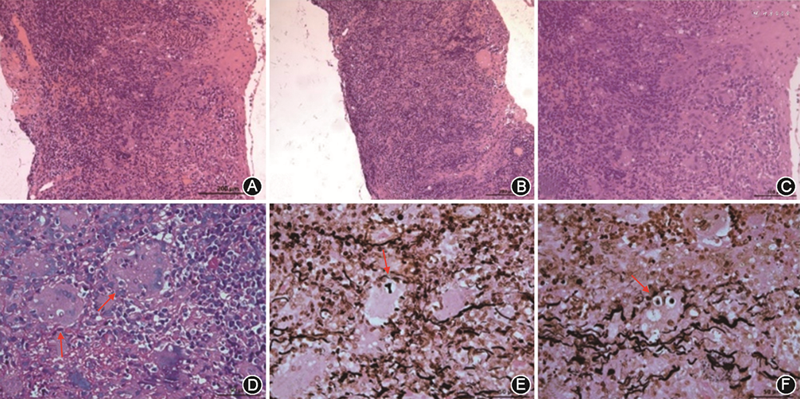
与患者充分沟通病情并签署手术同意书后,在局部麻醉下行左眼部分结膜肿物切除及活体检查术,术中切除鼻侧至颞上约180°角巩膜缘结膜肿物及其下筋膜。术后组织病理学检查:结膜上皮下组织内急慢性炎症细胞、组织细胞浸润伴多核巨细胞形成,考虑为肉芽肿性炎性反应伴鳞状上皮不规则增生及不典型增生;过碘酸希夫染色(periodic acid-Schiff staining,PAS)及六铵银染色可见真菌(图2)。追问病史,患者1970至1990年间曾接触酿酒曲霉,有长期直接接触废塑料工作史。结合病史及组织病理学检查结果,诊断:左眼真菌性结膜炎。

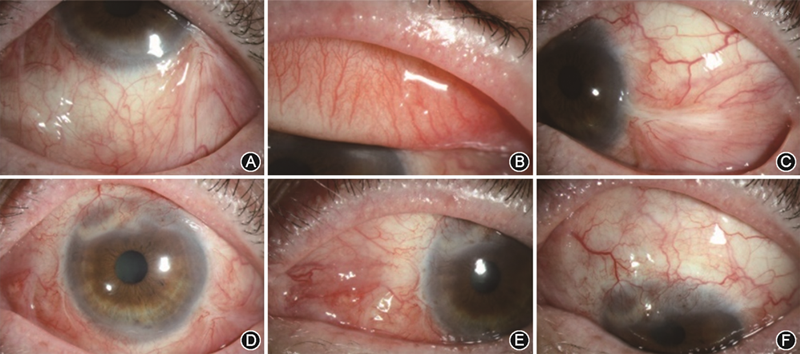
在外院住院治疗,眼分泌物涂片检查提示白色念珠菌感染,培养3 d无细菌生长;血液或脑脊液隐球菌抗原乳胶凝集试验阴性,脑脊液培养无真菌或细菌生长;鼻窦CT检查提示右侧上颌窦黏膜增厚并钙化,符合真菌感染;头颅、眼眶MRI检查提示右侧上颌窦炎;肿瘤标志物鳞癌相关抗原<0.7 ng/ml,结核感染T细胞斑点试验阳性,β-D-葡聚糖试验结果为139.8 pg/ml(升高)。诊断:左眼真菌性结膜炎;慢性上颌窦炎。给予伏立康唑滴眼液每天3次局部点眼2个月余,伏立康唑注射液200 mg静脉滴注(1次/12 h,首日加倍)20 d。半年后于本院门诊复查,左眼视力无变化,眼睑结膜及球结膜肿物完全消退,结膜无充血,上方角膜局部斑翳,新生血管长入(图3);双眼眼压指测正常,前房未见炎性反应。改用两性霉素局部点眼,2次/d。2022年3月电话随访,结膜肿物未复发。

真菌感染一般发生在免疫缺陷个体或血液供应不丰富、引流不畅部位,如角膜、指甲、指端、鼻窦等。结膜的血液供应和淋巴液引流结构丰富,局部防御机制完备[1],因此真菌性结膜炎常伴随真菌性角膜炎发生,少见结膜单独发病者[2, 3, 4]。引起真菌性结膜炎的主要原因包括眼部接触污水、植物相关外伤、局部免疫抑制状态、长期暴露于真菌污染环境等,帕里诺眼-腺综合征也可出现孢子丝菌性结膜炎。念珠菌感染时,眼部查体常见黏液脓性分泌物和炎性肉芽肿[5]。
本例患者有家猫接触史,但无明确外伤史,无发热、皮疹、疼痛等症状,头颈部淋巴结未及肿大,光镜检查及微生物培养结果均不支持孢子丝菌或汉赛巴尔通体感染,故不考虑帕里诺眼-腺综合征。患者糖尿病史3年余,发病前曾有大量饮酒史,可能造成眼表局部免疫功能低下。此外,患者曾有局部反复点用糖皮质激素滴眼液和结膜下多次注射糖皮质激素史,伴右侧上颌窦慢性真菌感染,既往有长期接触真菌性环境工作史,这些均为造成结膜真菌感染的可能原因。患者长期不规范使用抗生素和糖皮质激素,可使局部菌群失调,诱发真菌机会感染,或进一步导致原有真菌感染迁延不愈,这些均为造成结膜真菌慢性感染的可能原因。Shivaji等[6]使用二代测序技术对25名健康人的眼表真菌群落进行分析,其中17例检出白色念珠菌,提示结膜局部存在白色念珠菌条件性感染的可能。真菌性结膜炎因发生率低,因此诊断应慎重。本例患者结膜囊分泌物培养出白色念珠菌,组织病理学检查中PAS和六铵银染色可见真菌,β-D-葡聚糖试验检测结果升高,均证实结膜真菌感染。长期真菌感染可激活机体免疫反应,尤其细胞反应,引起局部肉芽肿性炎性反应,可能导致结膜上皮增生性病变。本例患者肿物的组织病理学检查结果示结膜肉芽肿性炎性反应伴鳞状上皮不规则增生及不典型增生。Pina等[7]与Pabuççuoğlu等[8]分别研究口腔和喉部黏膜慢性增生性念珠菌病的形态学和病理学表现,均发现组织病理学改变为不典型鳞状上皮增生,须与鳞状细胞癌进行鉴别诊断,与本例患者类似,因此提示慢性真菌感染可能成为结膜鳞状上皮化生的诱因。
本例患者提示慢性结膜真菌感染可表现为结膜炎性肉芽肿,组织病理学表现为不典型鳞状上皮增生,须与鳞状上皮细胞癌进行鉴别诊断。应结合组织病理学检查结果和结膜囊培养结果确诊真菌性结膜炎。一经确诊应及时行抗真菌治疗。
所有作者声明无利益冲突



























