
探讨间断闪光刺激(IPS)诱发实验在儿童视频脑电图的应用价值。
回顾性分析2021年3月至2022年3月重庆医科大学附属儿童医院两江院区1~18岁儿童青少年行视频脑电图检查并行IPS诱发实验的8 994例患儿的临床资料,并将患儿分为非癫痫组和确诊或拟诊癫痫组,对其IPS反应、临床及脑电图特征进行分析。分类变量使用频数和百分数表示,IPS反应与年龄关系采用χ2检验或Fisher′s确切概率法。
8 994例患儿,中位年龄6.3岁。非癫痫组患儿2 310例(25.7%),其中男1 364例(59.0%),女946例(41.0%);确诊或拟诊癫痫组患儿6 684例(74.3%),其中男3 842例(57.5%),女2 842例(42.5%)。非癫痫组患儿IPS光驱动反应141例(6.1%),光阵发反应(PPR)1例;确诊或拟诊癫痫组患儿IPS光驱动反应160例(2.4%),PPR 82例(1.2%),光惊厥反应18例(0.3%),不对称光驱动反应14例(0.2%)。确诊或拟诊癫痫组患儿不同年龄、性别、癫痫放电及发作类型IPS光敏性反应存在差异,其中6~18岁组患儿的光敏性反应明显高于1~<6岁组(P<0.001),女性患儿是男性患儿的1.9倍,广泛性放电是局灶性放电的1.7倍,光惊厥全面性发作是局灶性发作的2.5倍。
常规标准化IPS诱发实验对确诊或拟诊癫痫患儿的光敏性检出有重要意义,能有效指导临床医疗工作。

版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
间断闪光刺激(IPS)作为头皮脑电图检查的一种常规诱发试验项目,用于诱发异常脑电活动,尤其是癫痫样的异常放电。儿童时期是癫痫的高发阶段,及时准确的诊断和治疗,有助于改善患者的预后[1]。中国抗癫痫协会脑电图和神经电生理分会参考欧洲神经电生理协会的方案在2022年1月《癫痫杂志》专家指南明确指出1岁以上无禁忌证儿童应常规进行IPS诱发试验[2]。重庆医科大学附属儿童医院两江院区神经内科神经电生理室于2021年3月1日起参考欧洲神经电生理协会和中国抗癫痫协会推荐的方案,对1岁以上无禁忌证儿童视频脑电图检查进行了常规的标准化IPS诱发试验。目前国内关于标准化IPS在儿科视频脑电图的研究和应用报道较少。本研究对该院区近1年的IPS诱发试验在儿科视频脑电图的临床和脑电图特征进行回顾性研究分析,探讨其应用价值。
收集2021年3月至2022年3月在重庆医科大学附属儿童医院两江院区神经内科行视频脑电图检查时进行IPS诱发实验的1岁以上8 994例儿童、青少年患儿人口学特征、临床、脑电图资料。入组标准:1~18岁能配合完成IPS试验的儿童、青少年。排除标准:智力中重度低下及不能配合完成IPS试验的儿童、青少年。诊断和分类根据国际抗癫痫联盟(ILAE)2017年癫痫发作及癫痫综合征的分类建议[3]。本研究通过重庆医科大学附属儿童医院医学伦理委员会批准[批准文号:(2022)年伦审(研)第(228)号],患儿监护人均知情同意,并签署知情同意书。
采用日本光电脑电图(EEG)-1200C数字视频脑电仪器,附加LS-120A闪光刺激器,对患儿进行4~12 h视频脑电图监测,包括清醒、睡眠、觉醒整个过程。按国际10-20系统放置19个记录电极,并同时进行心电图及三角肌、股四头肌等多导肌电图监测。有合作能力且无禁忌证的患儿在记录开始时进行过度换气诱发试验,在记录结束前进行IPS诱发试验。入组患儿均完成了睁闭眼试验、IPS诱发试验。IPS在较暗的环境中进行,闪光强度为1 J,闪光灯与患儿鼻根距离为30 cm;刺激程序为1、2、4、6、8、10、12、14、16、18、20、60、50、30、25 Hz,每个频率刺激持续10 s,间隔10 s后继续下一频率。(1)1~<6岁儿童采取清醒睁眼刺激,最好取坐位(低龄儿童由家长抱坐),睁眼5 s开始刺激,令被试者在刺激全程保持睁眼状态并注视刺激器的中心点。(2)6~18岁儿童、青少年包括睁眼、闭眼、合眼3组眼在清醒状态下的刺激测试,最好取坐位;①睁眼刺激:睁眼5 s开始刺激,令被试者在刺激全程保持睁眼状态并注视刺激器的中心点;②闭眼刺激:在闭眼5 s后开始刺激,令被试者在刺激全程保持闭眼状态;③合眼刺激:被试者在每次刺激开始的同时闭眼,至刺激结束后即刻睁眼。原则上当IPS诱发出广泛性放电或癫痫发作时应即刻停止闪光,后续的闪光频段及不同眼状态下闪光均停止[3]。
参考欧洲神经电生理协会及中国抗癫痫协会和神经电生理学会推荐的观察及判断指标[2,4],收集正常IPS反应:光驱动反应;异常IPS反应:光阵发反应(PPR)、光惊厥反应(PCR)及不对称光驱动反应。PPR也称光敏性反应,为IPS诱发出局部或广泛性癫痫样放电。PCR为节律性闪光刺激诱发出癫痫样放电,并伴临床发作。不对称光驱动反应,指两侧节律同化的波幅明显不对称达50%以上。根据Walt(1992)对PPR分类基础及欧洲专家共识会议(1999)将IPS诱发的癫痫样放电分为4类:(1):单纯局限于枕区的放电;(2)枕区开始扩散至额区,表现为枕顶后颞区起始;(3)广泛性放电;(4)其他反应。2名技术人员和1名医师审查并分析脑电图数据。
使用SPSS 26.0软件进行统计学分析,分类变量使用频数和百分数表示,连续变量使用中位数或范围表示,进行χ2检验或Fisher′s确切概率法进行比较,P<0.05为差异有统计学意义。
共收集8 994例患儿,年龄1~18岁,中位年龄6.3岁。非癫痫组患儿2 310例(25.7%)。其中男1 364例(59.0%),女946例(41.0%);确诊或拟诊癫痫组患儿6 684例(74.3%)。其中男3 842例(57.5%),女2 842例(42.5%)。确诊或拟诊癫痫患儿中1~<6岁3 317例(49.6%)。其中男1 943例(58.6%),女1 374例(41.4%);6~18岁3 367例(50.4%),其中男1 899例(56.4%),女1 468例(43.6%)。
2 310例患儿中,光驱动反应141例(6.1%);PPR 1例,为8岁6个月女性头痛患儿,闭眼IPS诱发出广泛性癫痫样放电。
6 684例患儿中,光驱动反应160例(2.4%),PPR 82例(1.2%),PCR 18例(0.3%),不对称光驱动反应14例(0.2%)。
1~<6岁组3 317例确诊或拟诊癫痫患儿IPS结果:光驱动反应23例(0.7%),PPR 12例(0.4%),PCR 4例(0.1%),不对称光驱动反应3例(0.1%)。6~18岁组3 367例确诊癫痫或拟诊癫痫患儿IPS结果:光驱动反应137例(4.1%),PPR 70例(2.1%),PCR 14例(0.4%),不对称光驱动反应11例(0.3%)。确诊或拟诊癫痫2个年龄组之间患儿IPS的光驱动反应及PPR差异有统计学意义(P<0.05)(表1)。
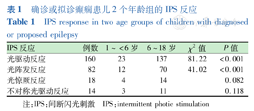
确诊或拟诊癫痫患儿2个年龄组的IPS反应
IPS response in two age groups of children with diagnosed or proposed epilepsy
确诊或拟诊癫痫患儿2个年龄组的IPS反应
IPS response in two age groups of children with diagnosed or proposed epilepsy
| IPS反应 | 例数 | 1~<6岁 | 6~18岁 | χ2值 | P值 |
|---|---|---|---|---|---|
| 光驱动反应 | 160 | 23 | 137 | 81.22 | <0.001 |
| 光阵发反应 | 82 | 12 | 70 | 41.02 | <0.001 |
| 光惊厥反应 | 18 | 4 | 14 | 0.082 | |
| 不对称光驱动反应 | 14 | 3 | 11 | 0.118 |
注:IPS:间断闪光刺激 IPS:intermittent photic stimulation
PPR 82例,1~<6岁组PPR 12例,3例伴PCR,其中男8例(66.7%),女4例(34.3%),男性患儿是女性的2倍。PPR广泛性放电8例(66.7%),局灶性枕区或枕顶颞区放电4例(34.3%),广泛性放电是局灶性放电的2倍。6~18岁组患儿PPR 70例,13例伴PCR,其中男24例(34.3%),女46例(65.7%),女性患儿是男性患儿的1.9倍。PPR广泛性放电34例(48.6%),局灶性枕区或枕顶颞区放电8例(11.4%),广泛性合并局灶性枕区或枕顶颞区放电28例(40.0%),广泛性放电是局灶性放电的1.7倍。
PCR 18例,1~<6岁组患儿PCR 4例,其中男3例,女1例。全面性发作3例,其中肌阵挛发作2例,失神伴肌阵挛发作1例;局灶性发作1例,为局限性强直发作继发全面性强直-阵挛发作。6~18岁组患儿PCR 14例,其中男5例,女9例,女性患儿是男性患儿的1.8倍。全面性发作10例,其中失神发作6例,失神伴肌阵挛发作1例,肌阵挛发作2例,全面性强直-阵挛1例;局灶性发作4例,其中3例为局灶性继发全面性强直-阵挛发作。全面性发作是局灶性发作的2.5倍。
不对称光驱动反应14例,1~<6岁组3例,6~18岁组11例。其视频脑电图间期痫性放电9例,均为局灶性放电(7例为单侧放电,2例为双侧放电),背景活动双侧枕区或后头部不对称3例,背景活动慢化2例。
PPR 82例患儿闪光刺激2~60 Hz均有诱发癫痫样现象,其8~30 Hz是最常见光敏感频率。1~<6岁组患儿因不能完全配合闭眼及合眼状态的IPS,IPS PPR 12例患儿均为睁眼闪光刺激诱发;6~18岁组患儿因能完全配合,采用睁眼、闭眼、合眼闪光刺激。82例患儿IPS PPR的眼状态及脑电图见表2。
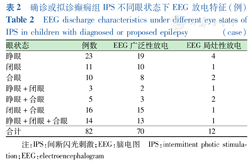
确诊或拟诊癫痫组IPS不同眼状态下EEG放电特征 (例)
EEG discharge characteristics under different eye states of IPS in children with diagnosed or proposed epilepsy (case)
确诊或拟诊癫痫组IPS不同眼状态下EEG放电特征 (例)
EEG discharge characteristics under different eye states of IPS in children with diagnosed or proposed epilepsy (case)
| 眼状态 | 例数 | EEG广泛性放电 | EEG局灶性放电 |
|---|---|---|---|
| 睁眼 | 23 | 19 | 4 |
| 闭眼 | 11 | 10 | 1 |
| 合眼 | 10 | 8 | 2 |
| 睁眼+闭眼 | 3 | 2 | 1 |
| 睁眼+合眼 | 5 | 3 | 2 |
| 闭眼+合眼 | 16 | 15 | 1 |
| 睁眼+闭眼+合眼 | 14 | 13 | 1 |
| 合计 | 82 | 70 | 12 |
注:IPS:间断闪光刺激;EEG:脑电图 IPS:intermittent photic stimulation;EEG:electroencephalogram
视觉是人类日常获取信息的主要方式,节律性IPS可直接兴奋枕叶初级视觉皮质,其作用可使枕区α节律受到阻滞;但当刺激频率接近其自身枕区节律的频率时,视觉皮质的神经元可在刺激的作用下同步兴奋,导致节律同化的正常光驱动现象[5]。重庆医科大学附属儿童医院近1年单中心回顾性研究表明,正常生理性节律同化的光驱动现象是最常见的反应,在非癫痫组为6.1%,确诊或拟诊癫痫组为2.4%,与de Pémille等[6]报道一致。另一方面IPS通过视觉通路传入到枕叶皮质的刺激可在外侧膝状体水平与丘脑和脑干网状结构发生联系,由此投射大脑皮质广泛区域,或通过枕叶皮质与其他皮质的直接联系扩散,从而构成PPR或PCR解剖生理基础[7]。光敏性反应或PCR可以由某些类型的视觉刺激引发,包括闪烁、高对比度光栅、移动模式和快速调制亮度模式,这些刺激可能在看电视、玩视频游戏或参加迪斯科舞厅期间遇到。光敏性是光敏感性癫痫(PSE)的标志,包括单纯PSE和癫痫伴光敏感[8]。光敏性在儿童的发生率为1%~10%,在癫痫患者的发生率为2%~14%[9]。本研究非癫痫组患儿中PPR仅1例,为8岁6个月头痛患儿;确诊或拟诊癫痫患儿中82例(1.2%)发生PPR,其中6~18岁PPR 70例(2.1%),印证了儿童癫痫光敏性占一定比例。
研究报道年龄、性别与光敏性之间存在显著关联,多见于7~19岁儿童青少年,女性光敏性发生率是男性的1.5~2.0倍,但具体机制尚不清楚[10]。本组病例研究年龄为1~18岁,中位年龄6.3岁,其中6~18岁确诊或拟诊癫痫女性患儿PPR是男性患儿的1.9倍,女性患儿PCR是男性患儿的1.8倍,与文献报道一致[11]。1~<6岁确诊或拟诊癫痫组男性患儿PPR及PCR均多于女性患儿,由于该研究为单中心的回顾性分析,且分组中诱发PPR及PCR的病例数较少,数据偏倚性较大,具体原因有待今后进一步研究分析。
PSE多见于癫痫伴光敏感患者,尤其特发性全面性癫痫;其次是单纯PSE,主要为特发性枕叶PSE和婴儿良性光敏性肌阵挛癫痫[12]。本研究中82例确诊或拟诊癫痫组的PPR为广泛性放电42例(51.2%),广泛性合并局限性放电28例(34.1%),局灶性放电12例(14.7%),与文献报道大致相似[13]。PSE常见的发作类型包括失神发作、肌阵挛发作、全面性强直阵挛发作和局灶性发作[14]。本组病例中18例患儿在IPS时发生PCR,主要为全面性发作13例(72%),其中失神发作6例,肌阵挛发作4例,失神伴肌阵挛发作2例,全面性强直阵挛发作1例;其次为局灶性发作5例(28%),其中局灶继发全面发作4例。研究提示全面性发作仍是儿童PSE主要发作形式。
光敏性是大脑对闪烁的光源或模式做出的异常视觉敏感反应,包括IPS敏感(光强度及频率)及图像敏感(如光波长、对比度、空间分辨率等),在脑电图中表现为广泛性或枕区放电,在更敏感的个体中表现为临床癫痫发作[15]。蔡翔等[16]报道睁眼状态较闭眼及合眼状态IPS更易诱发光阵发放电。Magnerou等[17]报道PPR主要在闭眼状态下诱发。Niu等[18]报道Jeavons综合征患者闭眼IPS的光敏性与闭眼敏感具有相似的趋势。本研究发现睁眼、闭眼、合眼3种眼状态IPS诱发的光敏反应无明显差异,与文献报道不一样的原因可能与人群种族、癫痫类型的构成、使用的IPS仪器及1~<6岁组患儿只采用睁眼状态IPS有关。研究报道[13,15],光敏感患儿对IPS的刺激频率存在差异,在8~30 Hz最敏感,可能的原因与不同的视觉刺激强度及频率在大脑传导时引起的神经元放电有所不同。本研究显示2~60 Hz均有诱发光阵发放电现象,尤其8~30 Hz是最常见光敏感频率。因此,IPS诱发试验的刺激频率及眼状态一定要参照最新的指南推荐方案的标准执行,从而提高头皮脑电图检查阳性率。
综上所述,头皮脑电图检查时,常规标准化IPS诱发试验对确诊或拟诊癫痫患儿光敏性检出有重要意义,临床上应加强对IPS诱发试验反应的全面认识,从而更有效的指导医学实践。
所有作者均声明不存在利益冲突



























