
中轴型脊柱关节炎(axSpA)是一种累及中轴关节为主的慢性炎性疾病,常伴随外周关节(关节炎、附着点炎和指/趾炎)和关节外表现(急性前葡萄膜炎、炎症性肠病、银屑病)。axSpA包括放射学阳性(r-axSpA,即AS)和放射学阴性(nr-axSpA)。2022年10月21日,国际脊柱关节炎协会(ASAS)与EULAR联合发布了《ASAS-EULAR中轴型脊柱关节炎管理指南:2022更新版》,并在Ann Rheum Dis杂志发表[1]。新版指南在2016版的基础上进行更新,就axSpA的提出5项总体原则和15项推荐意见(见表1)。axSpA管理流程图见图1。
版权归中华医学会所有。
未经授权,不得转载、摘编本刊文章,不得使用本刊的版式设计。
除非特别声明,本刊刊出的所有文章不代表中华医学会和本刊编委会的观点。
中轴型脊柱关节炎(axSpA)是一种累及中轴关节为主的慢性炎性疾病,常伴随外周关节(关节炎、附着点炎和指/趾炎)和关节外表现(急性前葡萄膜炎、炎症性肠病、银屑病)。axSpA包括放射学阳性(r-axSpA,即AS)和放射学阴性(nr-axSpA)。2022年10月21日,国际脊柱关节炎协会(ASAS)与EULAR联合发布了《ASAS-EULAR中轴型脊柱关节炎管理指南:2022更新版》,并在Ann Rheum Dis杂志发表[1]。新版指南在2016版的基础上进行更新,就axSpA的提出5项总体原则和15项推荐意见(见表1)。axSpA管理流程图见图1。

15条推荐意见
15条推荐意见
| 序号 | 建议内容(推荐等级/证据水平) | 推荐力度 |
|---|---|---|
| 1 | axSpA患者应根据目前症状体征(中轴、外周、关节外表现)和患者特点(包括合并症和心理社会因素)进行个体化治疗(5/D) | 9.6±0.8 |
| 2 | axSpA患者疾病活动度监测应包括患者报告结局、临床表现、实验室及影像学检查,所有这些检查都应该基于适当的仪器设备,并与临床表现相结合。监测的频率应基于患者个体化的症状、严重程度和治疗情况而定(5/D)。 | 9.5±1.1 |
| 3 | axSpA的治疗应根据预先设定的治疗目标为指导(5/D) | 9.0±1.2 |
| 4 | 应对axPsA患者进行教育,鼓励患者规律锻炼(2b/B)、戒烟(5/D),也可考虑进行物理治疗(1/A) | 9.8±0.5 |
| 5 | 患者存在疼痛及晨僵症状时,应将NSAIDs作为一线治疗,并权衡获益/风险,用至最大耐受量。若患者对NSAIDs反应良好,且需要该类药物控制症状时可持续应用(1a/A) | 9.5±0.8 |
| 6 | 止痛药(如扑热息痛和阿片类药物)可考虑在常规推荐药物治疗失败、存在禁忌和/或不能耐受性的情况下,以缓解残余的疼痛(5/D) | 8.9±1.4 |
| 7 | 可考虑在肌肉骨骼炎症部位局部注射糖皮质激素(2/B)。中轴型患者不应长期接受全身性糖皮质激素治疗(5/D) | 9.6±0.8 |
| 8 | 单纯中轴型患者不应常规应用csDMARDs治疗,如柳氮磺胺吡啶(1a/A)、甲氨蝶呤(1a/A)、来氟米特(1b/A),或其他csDMARDs(4/A);外周关节受累者可考虑应用柳氮磺胺吡啶(1a/A) | 9.6±0.9 |
| 9 | 常规治疗无效的持续高疾病活动度患者,应考虑应用TNF抑制剂、IL-17抑制剂或JAK抑制剂,基于目前的临床实践优先推荐TNF拮抗剂或IL-17拮抗剂(1a/A) | 9.2±1.2 |
| 10 | 既往或目前存在葡萄膜炎或活动性炎症性肠病的患者,应优先考虑应用针对TNF的单克隆抗体(2b/B)。银屑病严重的患者,可优先选用IL-17拮抗剂(1a/B) | 9.1±1.8 |
| 11 | 疗效不佳的患者应尽快重新评估诊断,并考虑其是否存在合并症(5/D) | 9.5±0.8 |
| 12 | 如果初始b/tsDMARDs治疗失败,可考虑更换为另一种bDMARDs(TNF抑制剂或IL-17抑制剂)或JAK抑制剂。[TNF抑制剂失败后更换为另一种TNF抑制剂(2b/B),TNF抑制剂失败后更换为IL-17抑制剂(1b/A),其他方案(5/D)] | 9.3±1.1 |
| 13 | 若患者病情持续缓解,可考虑bDMARDs逐渐减量。[TNF抑制剂减量(1a/B)、IL-17拮抗剂减量(5/D)] | 9.1±1.2 |
| 14 | 对于难治性疼痛、残疾和影像学存在结构性损伤证据的患者,不论年龄大小,应考虑进行全髋关节置换术。有严重残疾畸形的患者,可考虑在专业的中心进行脊柱矫正截骨术(4/C) | 9.5±0.8 |
| 15 | 若在病程中出现重大疾病变化,如脊柱骨折,应考虑炎症以外的其他原因,并进行适当的评估,包括影像学检查(5/D)。 | 9.6±0.9 |
注:axSpA:中轴型脊柱关节炎;NSAID:非甾体抗炎药;csDMARDs:传统合成改善病情抗风湿药;bDMARDs:生物改善病情抗风湿药
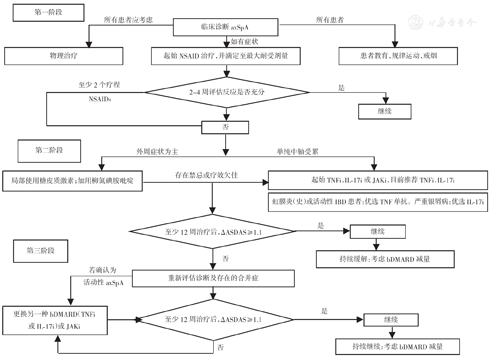

注:TNFi:肿瘤坏死因子拮抗剂;JAKi:Janus激酶抑制剂;IL-17i:白细胞介素-17抑制剂;ASDAS:强直性脊柱炎疾病活动度评分 axSpA:中轴型脊柱关节炎;NSAID:非甾体抗炎药;IBD:炎症性肠病;bDMARDs:生物改善病情抗风湿药;
5条总体原则:①axSpA是一种具有多种表现的潜在严重性疾病,通常需要风湿科医生在内的多学科协同诊治。②axSpA患者治疗的主要目标是通过控制症状和炎症,预防进展性结构损伤,保持其正常的功能及社会参与能力,最大限度地提高健康相关生活质量。③axSpA患者的最佳治疗方案为药物治疗和非药物治疗的结合。④axSpA治疗应以最佳医疗照护为目标,必须基于患者和风湿病医生的共同决策。⑤axSpA治疗给患者个人、医疗系统和社会都带来很高的成本,风湿病医生在做出治疗决策时应考虑到这些因素。
较2016年版本相比[2],本版指南的重大改变之一在于对生物制剂选择的建议。近年来随着IL-17抑制剂和JAK抑制剂在axSpA中临床试验和临床应用的开展,对于常规治疗无效的持续高疾病活动度患者,除TNF抑制剂之外,增加了IL-17抑制剂或JAK抑制剂的推荐,且TNF拮抗剂和IL-17拮抗剂获得了同等地位的推荐(建议9)。对于初始生物改善病情抗风湿药(bDMARDs)治疗失败的患者,提供了更多有循证医学证据的药品更换方案(建议12)。此外,本版指南对存在虹膜炎、活动性炎症性肠病和银屑病的患者提供了bDMARDs的优选方案(建议10)。另外一个重大改变在于首次提出了对于疗效不佳的患者应重新评估其诊断和合并症(建议11),最大程度避免误诊误治的可能。
新版指南的提出为axSpA的全程管理提出了明确的推荐,为广大风湿免疫科医生的用药选择指明了方向,具有重要的指导意义。
所有作者均声明不存在利益冲突


























